Médico experto del artículo.
Nuevos artículos
Fibroelastosis
Último revisado: 07.06.2024

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
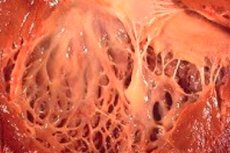
El término "fibroelastosis" en la medicina se refiere a cambios en el tejido conectivo del cuerpo, cubriendo la superficie de los órganos internos y los vasos sanguíneos, debido al crecimiento deteriorado de las fibras elásticas. En este caso, hay un engrosamiento de las paredes de los órganos y sus estructuras, lo que necesariamente afecta el funcionamiento de los sistemas vitales del cuerpo, en particular los sistemas cardiovasculares y respiratorios. Esto a su vez conduce al deterioro del bienestar del paciente, especialmente durante el esfuerzo físico, afectando la calidad y la duración de la vida.
Epidemiología
En general, las enfermedades acompañadas de cambios en el tejido conectivo que resultan en engrosamiento de las membranas y septos de los órganos internos se pueden dividir en 2 grupos: fibroelastosis cardíaca y fibroelastosis pulmonar. La patología del corazón puede ser congénita y adquirida, con la forma pulmonar de la enfermedad que estamos hablando de una enfermedad adquirida.
La fibroelostosis pulmonar comienza a desarrollarse en la mediana edad (más cerca de 55-57 años), aunque en la mitad de los casos el origen de la enfermedad debe buscarse en la infancia. Se caracteriza por un intervalo "ligero", cuando los síntomas de la enfermedad están ausentes. En este caso, la enfermedad no tiene preferencia sexual y puede afectar igualmente a mujeres y hombres. Esta patología bastante rara se caracteriza por cambios en el tejido de la pleura y el parénquima (células funcionales) del pulmón principalmente en el lóbulo superior del pulmón. Dado que la etiología y la patogénesis de la enfermedad siguen sin estar claras, la enfermedad se atribuye a patologías idiopáticas. Según la terminología médica, se llama "fibroelastosis pleuroparenquimatosa". [1]
La fibroelastosis cardíaca es un nombre generalizado para la patología de las membranas cardíacas caracterizadas por su engrosamiento y disminución de la funcionalidad. Las formas congénitas de la patología se caracterizan por engrosamiento difuso (generalizado) del revestimiento interno del corazón. Este es un tejido conectivo delgado que recubre la cavidad del corazón (sus departamentos) y forman sus válvulas.
En pacientes adultos, generalmente se diagnostica una forma focal de la enfermedad, cuando la superficie interna del corazón está cubierta de parches de tejido más fuerte y grueso (puede incluir no solo fibras cubiertas de maleza, sino también masas trombóticas).
En la mitad de los casos de fibroelastosis cardíaca, no solo la pared del corazón sino también las válvulas (bicúspide mitral entre la aurícula y el ventrículo, el tricúspide aórtico entre el ventrículo izquierdo y la aorta, pulmónica entre el ventricular derecho y la arteria pulmonar) se vuelven más gruesas. Esto a su vez puede afectar la función de la válvula y causar el estrechamiento del orificio arterial, que ya es pequeño en comparación con otras cavidades cardíacas.
La fibroelastosis endocárdica en la terminología médica se llama fibroelostosis endocárdica (fibroelostosis prenatal, esclerosis endocárdica, endocarditis fetal, etc.). Pero a menudo la capa muscular media de la membrana cardíaca también puede estar involucrada en el proceso. [2]
Las anomalías del miocardio (la capa muscular del corazón que consiste en cardiomioscitos), mutaciones genéticas y procesos infecciosos severos pueden causar una forma generalizada de fibroeltosis, cuando no solo el endocardio sino también el miocardio está involucrado en el proceso. Por lo general, los procesos displásicos en el endocardio, causados por varias razones, ocurren en el borde de su contacto con la vaina muscular, violando la contractilidad de esta capa. En algunos casos, incluso hay un crecimiento de la capa interna en el miocardio, el reemplazo de cardiomiocitos con fibroblastos y fibras, lo que afecta la conducción de impulsos nerviosos y la operación rítmica del corazón.
La compresión por miocardio engrosado de vasos sanguíneos en el grosor de la membrana cardíaca deteriora la nutrición del miocardio (isquemia miocárdica), que a su vez puede provocar necrosis del tejido muscular cardíaco.
La fibroelostosis endocárdica con afectación miocárdica cardíaca se llama fibroelastosis subendocárdica o endomiocárdica.
Según las estadísticas, la mayoría de los casos de esta enfermedad rara (solo el 0.007% del número total de recién nacidos) son diagnosticados con fibroelastosis del ventrículo izquierdo del corazón, aunque en algunos casos el proceso también se extiende al ventrículo y aurículas derechas, incluidas las válvulas que las separan.
La fibroeltosis cardíaca a menudo se acompaña de lesiones de grandes vasos coronarios, también cubiertos de tejido conectivo. En la edad adulta, a menudo ocurre en el fondo de la aterosclerosis progresiva de los vasos.
La enfermedad se informa más comúnmente en los países tropicales africanos entre las poblaciones con un nivel de vida bajo, favorecido por una nutrición deficiente, infecciones frecuentes y ciertos alimentos y plantas comidas.
El endocárdico también se observa en la última etapa de la endocarditis fibroplástica de Leffler, que afecta principalmente a los hombres de mediana edad. La patogénesis de esta enfermedad también se asocia con agentes infecciosos que causan el desarrollo de eosinofilia severa, que es más característica de las infecciones parasitarias internas. En este caso, los tejidos del cuerpo (principalmente el músculo cardíaco y el cerebro) comienzan a experimentar una falta de oxígeno (hipoxia). A pesar de la similitud de los síntomas de la fibroelostosis cardíaca y la endocarditis fibrosa de Leffter, los médicos consideran que son enfermedades completamente diferentes.
Causas Fibroelastosis
La fibroelastosis se refiere a los cambios en el tejido conectivo en los órganos vitales: corazón y pulmones, que se acompaña de disfunción órgano y afecta la apariencia y el estado del paciente. La enfermedad ha sido conocida por los médicos durante décadas. A principios del siglo XVIII se describió la fibroelastosis de la membrana interna del corazón (endocardio), sobre cambios similares en los pulmones comenzaron a hablar 2 siglos y medio después. Sin embargo, los médicos no han llegado a un acuerdo final sobre las causas del crecimiento excesivo del tejido conectivo patológico.
No está claro qué causa exactamente el desorden del crecimiento y el desarrollo de las fibras conectivas. Pero los científicos han identificado ciertos factores de riesgo para tales cambios, considerándolos posibles causas de la enfermedad.
Por lo tanto, en la patogénesis de la fibroelastosis pulmonar, que se considera una enfermedad de personas maduras, un papel especial se atribuye a lesiones infecciosas recurrentes del órgano, que se encuentran en la mitad de los pacientes. Las infecciones provocan inflamación de los tejidos de pulmón y pleura, y la inflamación prolongada predispone a su transformación fibrótica.
Algunos pacientes tienen antecedentes de fibroelastosis en su familia, lo que sugiere una predisposición hereditaria. En su organismo se encuentran autoanticuerpos inespecíficos, que provocan procesos inflamatorios a largo plazo de etiología indeterminada.
Se cree que los cambios fibróticos en el tejido pulmonar pueden ser causados por la enfermedad por reflujo gastroesofágico. Aunque es probable que este enlace sea indirecto. También se cree que el riesgo de fibroelastosis también es mayor en aquellos con enfermedad cardiovascular o trombosis pulmonar.
La fibroelostosis pulmonar a una edad joven y joven puede recordarse de sí misma durante el embarazo. Por lo general, la enfermedad acecha durante unos 10 años o más, pero puede manifestarse antes, posiblemente debido al aumento de la carga en el cuerpo de los futuros cambios de madre y hormonales, pero aún no hay una explicación exacta. Sin embargo, se observó dicho patrón de desarrollo de la enfermedad en el 30% de los pacientes examinados de edad reproductiva.
El embarazo en sí no puede causar la enfermedad, pero puede acelerar el desarrollo de eventos, lo cual es muy triste, porque la letalidad de la enfermedad es muy alta, y la esperanza de vida en la fibroeltosis es baja.
La fibroelostosis cardíaca en la mayoría de los casos se puede atribuir a enfermedades pediátricas. La patología congénita se detecta tan pronto como en el período prenatal en un feto de 4-7 meses, pero el diagnóstico puede confirmarse solo después del nacimiento del niño. En la patogénesis de esta forma de la enfermedad, se consideran varios factores negativos posibles: enfermedades infecciosas inflamatorias de la madre, transmitidas al feto, anomalías en el desarrollo de las membranas cardíacas, el suministro de sangre alterado de tejidos cardíacos, mutaciones genéticas, deficiencia de oxígeno.
Se cree que entre las infecciones, la mayor contribución patogenética al desarrollo de la fibroelastosis cardíaca es realizada por virus, porque están incrustadas en las células del cuerpo, los destruyen, cambian las propiedades de los tejidos. El sistema inmune no formado del feto no puede proporcionarle protección de estos patógenos, a diferencia de la inmunidad de la futura madre. Este último puede no experimentar las consecuencias de la infección viral, mientras que en el feto transferido la infección intrauterina puede provocar la apariencia de varias anomalías.
Algunos científicos creen que el papel decisivo en la patogénesis de la forma infecciosa de fibroelastosis es desempeñada por la infección que afecta al feto hasta los 7 meses de edad. Posteriormente, solo puede causar enfermedad cardíaca inflamatoria (miocarditis, endocarditis).
Las anormalidades en el desarrollo de las membranas y válvulas del corazón pueden provocarse mediante un proceso inflamatorio o reacciones autoinmunes inadecuadas, por lo que las células del sistema inmune comienzan a atacar las propias células del cuerpo.
Las mutaciones genéticas causan un desarrollo incorrecto del tejido conectivo, porque los genes contienen información sobre la estructura y el comportamiento de las estructuras de proteínas (en particular, las proteínas de colágeno y elastina).
La hipoxia y la isquemia de los tejidos cardíacos pueden ser una consecuencia del desarrollo cardíaco anormal. En este caso, hablamos de fibroelostosis secundaria provocada por enfermedad cardíaca congénita (CHD). Estos incluyen tales anomalías que causan obstrucción (permeabilidad deteriorada del corazón y sus vasos):
- Estenosis o estrechamiento de la aorta cerca de la válvula,
- Coartación o estrechamiento segmentario de la aorta en la unión de su arco y sección descendente,
- Atresia o ausencia de un orificio natural en la aorta,
- Subdesarrollo del tejido cardíaco (con mayor frecuencia el ventrículo izquierdo, con menos frecuencia el ventrículo derecho y las aurículas), lo que afecta la función de bombeo del corazón.
Se cree que la toxicosis en el embarazo también puede actuar como un factor predisponente para la fibroelastosis fetal.
En el período postnatal, el desarrollo de la fibroelastosis cardíaca puede promover por enfermedades infecciosas inflamatorias de las membranas de órganos, trastornos hemodinámicos como resultado de trauma, tromboembolismo vascular, desordes de hemorragia miocárdica, desordes metabólicos (aumento de la formación de fibrinas, proteínas y metabolismos del plano y metabolismo: amyloidosis amyloidosis. Las mismas causas causan el desarrollo de la enfermedad en adultos.
Patogenesia
El tejido conectivo es un tejido especial del cuerpo humano que forma parte de casi todos los órganos, pero no participa activamente en sus funciones. El tejido conectivo se atribuye a la función de soporte y protectora. Compuesto por un tipo de esqueleto (esqueleto, estroma) y limitando las células funcionales del órgano, proporciona su forma y tamaño finales. Tener suficiente resistencia, el tejido conectivo también protege las células del órgano de la destrucción y las lesiones, evita la penetración de los patógenos, con la ayuda de células especiales de macrófagos absorbe estructuras obsoletas: células de tejido muerto, proteínas extrañas, componentes sanguíneos gastados, etc.
Este tejido puede llamarse auxiliar, ya que no contiene elementos celulares que garanticen la funcionalidad de un órgano particular. Sin embargo, su papel en la actividad vital del cuerpo es bastante grande. Al ser parte de las conchas de los vasos sanguíneos, el tejido conectivo asegura la seguridad y la funcionalidad de estas estructuras, gracias a las cuales la nutrición y la respiración (trófica) de los tejidos circundantes del entorno interno del cuerpo.
Hay varias variedades de tejido conectivo. La vaina que cubre los órganos internos se llama tejido conectivo suelto. Es una sustancia semi-líquida e incolora que contiene fibras de colágeno onduladas y fibras de elastina recta, con varios tipos de células dispersas al azar entre ellas. Algunas de estas células (fibroblastos) son responsables de la formación de estructuras fibrosas, otras (endoteliocitos y mastocitos) forman una matriz translúcida de tejido conectivo y producen sustancias especiales (heparina, histamina), otros (macrófagos) proporcionan fagocitosis, etc.
El segundo tipo de tejido fibroso es el tejido conectivo denso que no contiene una gran cantidad de células individuales, que a su vez se divide en tejido blanco y amarillo. El tejido blanco consiste en fibras de colágeno densamente empaquetadas (ligamentos, tendones, periostio) y tejido amarillo consisten en fibras de elastina caóticamente entrelazadas con fibroblastos (ligamentos, envolturas de vasos sanguíneos, pulmones).
Los tejidos conectivos también incluyen: el tejido de sangre, grasa, hueso y cartílago, pero todavía no estamos interesados en ellos, porque, hablando de fibroeltosis, implican cambios en las estructuras fibrosas. Y las fibras elásticas y elásticas contienen solo tejidos conectivos sueltos y densos.
La síntesis de fibroblastos y la formación de fibras de tejido conectivo se regula a nivel del cerebro. Esto asegura la constancia de sus características (fuerza, elasticidad, grosor). Si debido a algunas razones patológicas se altera la síntesis y desarrollo del tejido auxiliar (aumenta el número de fibroblastos, su "comportamiento" cambia), existe un crecimiento excesivo de fibras de colágeno fuertes o un cambio en el crecimiento de las fibras elásticas (ellos siguen siendo cortos), lo que conduce a los cambios en las propiedades de la cáscara de oranes y algunas estructuras internas cubiertas con el tejido contextántico. Se vuelven más gruesos de lo necesario, más denso, más fuerte e inelástico, que se asemejan al tejido fibroso en ligamentos y tendones, lo que requiere un gran esfuerzo para estirarse.
Tal tejido no se extiende bien, limitando los movimientos del órgano (movimientos rítmicos automáticos del corazón y los vasos sanguíneos, cambios en el tamaño de los pulmones durante la inhalación y la exhalación), por lo tanto, los trastornos del suministro de sangre y los órganos respiratorios, lo que implican deficiencia de oxígeno.
El hecho es que el suministro de sangre del cuerpo se lleva a cabo gracias al corazón, que funciona como una bomba, y dos círculos circulatorios. El pequeño círculo circulatorio es responsable del suministro de sangre y el intercambio de gases en los pulmones, desde donde el oxígeno con el flujo sanguíneo se entrega al corazón y desde allí hasta el gran círculo circulatorio y se extiende por todo el cuerpo, proporcionando la respiración de órganos y tejidos.
La vaina elástica, que limita la contracción del músculo cardíaco, reduce la funcionalidad del corazón, que no es tan activa en el bombeo de sangre y con él oxígeno. En caso de fibroelastosis pulmonar, su ventilación (osigenación) está perturbada, está claro que menos oxígeno comienza a ingresar a la sangre, que incluso con la función cardíaca normal contribuirá a la inanición de oxígeno (hipoxia) de tejidos y órganos. [3]
Síntomas Fibroelastosis
La fibroelastosis cardíaca y pulmonar son dos tipos de enfermedad caracterizados por la síntesis deteriorada de fibras dentro del tejido conectivo. Tienen diferentes localizaciones, pero ambas son potencialmente mortales porque están asociados con insuficiencia cardíaca y respiratoria progresiva o grave.
La fibroelastosis pulmonar es un tipo raro de enfermedades intersticiales de este importante órgano del sistema respiratorio. Estos incluyen patologías crónicas de parénquima pulmonar con lesiones de paredes alveolares (inflamación, interrupción de su estructura y estructura), revestimiento interno de capilares pulmonares, etc. La fibroelastosis a menudo se considera como una forma rara especial de neumonia progresiva con una tendencia a los cambios fibróticos en las lunas y los tejidos pleurales.
Es casi imposible detectar la enfermedad al principio, porque durante unos 10 años puede no recordarse de ninguna manera. Este período se llama intervalo de luz. El comienzo de los cambios patológicos, que aún no afectan el volumen de los pulmones y el intercambio de gases, se puede detectar accidentalmente, realizando un examen detallado de los pulmones en relación con otra enfermedad del sistema respiratorio o trauma.
La enfermedad se caracteriza por una lenta progresión de los síntomas, por lo que las primeras manifestaciones de la enfermedad pueden retrasarse significativamente en el tiempo desde su inicio. Los síntomas empeoran gradualmente.
La tos y el aumento de la falta de aliento son los primeros signos de la enfermedad a tener en cuenta. Estos síntomas a menudo son una consecuencia de una enfermedad respiratoria y, por lo tanto, pueden asociarse con un resfriado y sus consecuencias durante mucho tiempo. La disnea a menudo se percibe como un trastorno cardíaco o cambios relacionados con la edad. Sin embargo, la enfermedad se diagnostica en personas que se acercan a la vejez.
Los pacientes y los médicos pueden cometer errores, lo que conduce a la detección tardía de una enfermedad peligrosa. Vale la pena prestar atención a la tos, que en la fibroeltosis es improductiva, pero no es estimulada por los mucolíticos y los expectantes, pero está controlado por supresores de la tos. Una tos prolongada de esta naturaleza es un síntoma característico de la fibroelastosis pulmonar.
La disnea es causada por insuficiencia respiratoria progresiva debido al engrosamiento de las paredes alveolares y la pleura, la reducción en el volumen y el número de cavidades alveolares en el pulmón (el parénquima de órgano se ve en la rayos X en forma de panal). El síntoma se intensifica bajo la influencia del esfuerzo físico, primero significativo e incluso pequeño. A medida que avanza la enfermedad, empeora, lo que se convierte en la causa de la discapacidad y la muerte del paciente.
La progresión de la fibroelastosis se acompaña de deterioro de la condición general: la hipoxia conduce a la debilidad y los mareos, el peso corporal disminuye (se desarrolla la anorexia), las falanges de uñas cambian como la batería, la piel se vuelve pálida, tiene una apariencia dolorosa.
La mitad de los pacientes tienen síntomas inespecíficos en forma de dificultad para respirar y dolor en el pecho, característico del neumotórax (acumulación de gases en la cavidad pleural). Esta anomalía también puede ocurrir como consecuencia del trauma, las enfermedades pulmonares primarias y secundarias, el tratamiento inadecuado, por lo que no es posible hacer un diagnóstico basado en él.
Para la fibroelostosis del corazón, así como para la patología del crecimiento del tejido conectivo de los pulmones, caracterizado por: piel pálida, pérdida de peso, debilidad, que a menudo tiene un carácter de ataque, la disnea. También puede haber una temperatura subfebril persistente sin signos de resfriado o infección.
Muchos pacientes experimentan un cambio en el tamaño del hígado. Se amplía sin síntomas de disfunción. La hinchazón de las piernas, la cara, los brazos y la región sacra también es posible.
Se considera que la manifestación característica de la enfermedad aumenta la insuficiencia circulatoria asociada con la disfunción cardíaca. En este caso, la taquicardia (aumento en el número de latidos cardíacos a menudo combinados con arritmias), falta de respiración (incluso en ausencia de ejercicio físico), cianosis de tejidos (coloración azul causada por la acumulación de carboxihemoglobina en la sangre, es decir, se trata de hemoglobina con dióxido de carbono debido al flujo de sangre de la sangre y, con consecuencia, el intercambio de gases pertenezcados.
Al mismo tiempo, los síntomas pueden aparecer inmediatamente después del nacimiento de un niño con esta patología y durante algún tiempo. En niños y adultos mayores, generalmente aparecen signos de insuficiencia cardíaca severa en el contexto de la infección del tracto respiratorio, que actúa como un desencadenante. [4]
Fibroeltostosis en niños
Si la fibroelastosis pulmonar es una enfermedad de los adultos, a menudo que comienza en la infancia, pero durante mucho tiempo no se recuerda por sí misma, esta patología del endocardio del corazón a menudo aparece antes del nacimiento del bebé y afecta su vida desde los primeros momentos de nacimiento. Esta patología rara pero severa provoca el desarrollo de insuficiencia cardíaca difícil de corregir en los bebés, muchos de los cuales mueren dentro de 2 años. [5]
La fibroelastosis endocárdica en los recién nacidos en la mayoría de los casos es el resultado de procesos patológicos que ocurren en el cuerpo del bebé mientras aún están en el útero. Las infecciones recibidas de la madre, las mutaciones genéticas, las anormalidades en el desarrollo del sistema cardiovascular, enfermedades metabólicas hereditarias, todo esto, según los científicos, puede conducir a cambios en el tejido conectivo en las membranas del corazón. Especialmente si un feto de 4-7 meses de edad está expuesto a dos o más factores al mismo tiempo.
Por ejemplo, una combinación de anomalías del corazón y los vasos coronarios (estenosis, atresia, coartación de la aorta, el desarrollo anormal de las células miocárdicas, la debilidad endocárdica, etc.), que contribuyen a la isquemia tisular, combinado con un proceso inflamatorio debido a la infección prácticamente deja el niño sin posibilidad de más o menos vida. Si los defectos en el desarrollo del órgano aún pueden corregirse de alguna manera, la fibroelastosis progresiva solo se puede ralentizar, pero no curarse.
La fibroelastosis cardíaca fetal generalmente ya se detecta durante el embarazo durante la ecografía del segundo al tercer trimestre. La ecografía y la ecocardiografía a las 20 a 38 semanas mostraron hiperecogenicidad, lo que indica engrosamiento y engrosamiento del endocardio (más a menudo difuso, menos a menudo focal), los cambios en el tamaño y la forma del corazón (el órgano se agranda de tamaño y toma la forma de una bola o bala, las estructuras internas se parecen gradualmente). [6]
En 30-35% de los casos, se detectó fibroeltosis antes de las 26 semanas de gestación, en 65-70%, en el período posterior. En más del 80% de los recién nacidos, la fibroelastosis se combina con defectos cardíacos obstructivos, es decir, es secundario, a pesar de su detección temprana. Se detectó hiperplasia ventricular izquierda en la mitad de los niños enfermos, lo que explica la alta prevalencia de fibroelostosis de esta estructura cardíaca. Las patologías de la aorta y su válvula, detectadas en un tercio de los niños con crecimiento excesivo endocárdico, también conducen a la agrandamiento (dilatación) de la cámara ventricular izquierda y el deterioro de su funcionalidad.
Cuando la fibroeltosis cardíaca se confirma instrumentalmente, los médicos recomiendan la terminación del embarazo. Casi todos los niños nacidos cuyas madres rechazaron el aborto médico han confirmado signos de la enfermedad. Los síntomas de insuficiencia cardíaca, característica de la fibroelostosis, aparecen dentro de un año (rara vez en el año 2-3 de la vida). En niños con la forma combinada de la enfermedad, se detectan signos de insuficiencia cardíaca desde los primeros días de vida.
Las formas congénitas de fibroelostosis primaria y combinada en niños a menudo tienen un curso rápido con el desarrollo de insuficiencia cardíaca severa. La mala salud está indicada por la baja actividad, el letargo del niño, el rechazo del seno debido a la fatiga rápida, el mal apetito y una mayor sudoración. Todo esto lleva al hecho de que el niño no aumenta bien. La piel del bebé es dolorosamente pálida, algunas con un tinte azulado, con mayor frecuencia en el área del triángulo nasolabial.
Hay signos de mala inmunidad, por lo que tales niños a menudo y rápidamente capturan infecciones respiratorias, lo que complica la situación. A veces, en los primeros días y meses de vida, el niño no se diagnostica con trastornos circulatorios, pero las infecciones frecuentes y las enfermedades pulmonares se convierten en un desencadenante de insuficiencia cardíaca congestiva.
Los exámenes de salud adicionales de recién nacidos y bebés con fibroelastosis sospechosa o previamente diagnosticada mostraron una presión arterial baja (hipotensión), aumento del tamaño del corazón (cardiomegalia), tonos amortiguados en el examen cardíaco, a veces un murmullo sistólico característico de la insuficiencia de la válvula mitral, la taquicardia y la tija. La audición pulmonar muestra la presencia de sibilancias, lo que indica congestión.
El daño endocárdico al ventrículo izquierdo a menudo da como resultado el debilitamiento de la capa muscular del corazón (miocardio). El ritmo cardíaco normal consiste en dos tonos rítmicamente alternativos. En la fibroelostosis, puede aparecer un tercer (y a veces un cuarto) tono. Este ritmo patológico es bien audible y se asemeja a un galope de caballos de tres tiempos, por lo tanto, se llama ritmo galope.
Otro síntoma de fibroelastosis en niños pequeños puede considerarse la apariencia de una joroba cardíaca. El hecho es que las costillas del niño en el período postnatal temprano permanecen neoesteales y están representadas por el tejido cartilaginoso. El aumento en el tamaño del corazón conduce al hecho de que comienza a presionar las costillas "suaves", como resultado de las cuales se doblan y toman una forma constante doblada hacia adelante (joroba del corazón). En adultos con fibroelastosis, la joroba cardíaca no se forma debido a la resistencia y la rigidez de la costilla, incluso si todas las estructuras cardíacas se agrandan.
Por sí mismo, la formación de una joroba cardíaca indica solo un defecto cardíaco congénito sin especificar su naturaleza. Pero en cualquier caso, se asocia con un aumento en el tamaño del corazón y sus ventrículos.
El síndrome de edema en la fibroelastosis en niños rara vez se diagnostica, pero muchos bebés tienen un hígado agrandado, lo que comienza a sobresalir un promedio de 3 cm por debajo del borde del arco de la costilla.
Si se adquiere fibroeltosis (por ejemplo, como consecuencia de las enfermedades inflamatorias del revestimiento del corazón), la imagen clínica a menudo es muy lentamente progresiva. Durante algún tiempo, puede que no haya síntomas en absoluto, entonces hay signos leves de disfunción cardíaca en forma de falta de respiración durante el ejercicio, mayor frecuencia cardíaca, fatiga rápida y baja resistencia física. Un poco más tarde, el hígado comienza a agrandar, aparecen edema y hechizos mareados.
Todos los síntomas de la fibroelastosis adquirida son inespecíficos, lo que dificulta el diagnóstico de la enfermedad, que recuerda a las cardiomiopatías o las enfermedades hepáticas y renales. La enfermedad se diagnostica con mayor frecuencia en la etapa de insuficiencia cardíaca severa, lo que afecta negativamente los resultados del tratamiento.
Complicaciones y consecuencias
Debe decirse que la fibroelastosis del corazón y los pulmones son patologías severas, cuyo curso depende de diferentes circunstancias. Los defectos cardíacos congénitos, que pueden corregirse quirúrgicamente a una edad temprana, complican considerablemente la situación, pero todavía existe un riesgo bastante alto de muerte (alrededor del 10%).
Se cree que cuanto antes se desarrolle la enfermedad, cuanto más graves serán sus consecuencias. Esto se confirma por el hecho de que la fibroelostosis congénita en la mayoría de los casos tiene un rayo o un curso agudo con una rápida progresión de la insuficiencia cardíaca. El desarrollo de CH agudo en un niño menor de 6 meses de edad se considera un mal signo pronóstico.
En este caso, el tratamiento no garantiza la recuperación completa de la función cardíaca, sino que solo inhibe la progresión de los síntomas de insuficiencia cardíaca. Por otro lado, la ausencia de tal tratamiento de apoyo conduce a la muerte durante los primeros dos años de vida del bebé.
Si se detecta insuficiencia cardíaca en los primeros días o meses de la vida de un bebé, es probable que el bebé no viva durante una semana. La respuesta al tratamiento varía entre los niños. En ausencia de efecto terapéutico, prácticamente no hay esperanza. Pero con la ayuda brindada, la esperanza de vida de un niño enfermo es corta (de varios meses a varios años).
La intervención quirúrgica y la corrección de los defectos cardíacos congénitos que causaron fibroelostosis generalmente mejoran la condición del paciente. Con un tratamiento quirúrgico exitoso de la hiperplasia del ventrículo izquierdo del corazón y el cumplimiento de los requisitos del médico, la enfermedad puede adquirir un curso benigna: la insuficiencia cardíaca tendrá un curso crónico sin signos de progresión. Aunque hay pocas esperanzas de tal resultado.
En cuanto a la forma adquirida de fibroelostosis cardíaca, rápidamente adquiere un curso crónico y progresa gradualmente. El tratamiento farmacológico puede ralentizar el proceso, pero no detenerlo.
La fibroelastosis pulmonar, independientemente del momento de la aparición de los cambios en el parénquima y las membranas del órgano, después del período de la luz, comienza a progresar rápidamente y en realidad mata a una persona en un par de años, provocando una insuficiencia respiratoria grave. Lo triste es que aún no se han desarrollado métodos efectivos de tratamiento de la enfermedad. [7]
Diagnostico Fibroelastosis
La fibroelastosis endomiocárdica, cuyos síntomas se detectan principalmente a una edad temprana, es una enfermedad congénita. Si excluimos esos casos raros cuando la enfermedad comenzó a desarrollarse en la infancia y la edad adulta de la edad adulta como una complicación del trauma y las enfermedades somáticas, la patología se puede detectar en el período prenatal, es decir, antes del nacimiento.
Los médicos creen que los cambios patológicos en los tejidos endocárdicos, los cambios en la forma del corazón fetal y algunas características de su trabajo, características de la fibroelastosis, pueden detectarse tan pronto como 14 semanas de embarazo. Pero este sigue siendo un período bastante pequeño, y no se puede excluir que la enfermedad puede manifestarse un poco más tarde, más cerca del tercer trimestre del embarazo y, a veces, incluso un par de meses antes del parto. Por esta razón, se recomienda que la detección de ultrasonido clínico del corazón fetal se realice a intervalos de unas pocas semanas cuando monitorean a las mujeres embarazadas.
¿En qué señales pueden los médicos sospechar la enfermedad durante la próxima ultrasonido? Mucho depende de la forma de la enfermedad. La mayoría de las veces, la fibroelastosis se diagnostica en el área del ventrículo izquierdo, pero no siempre esta estructura resulta ampliada. La forma dilatada de la enfermedad con un aumento en el ventrículo izquierdo del corazón se determina fácilmente durante el examen de ultrasonido mediante la forma esférica del corazón, cuyo ápice está representado por el ventrículo izquierdo, un aumento general en el tamaño del órgano, abultada del tabique interventricular hacia el ventrículo derecho. Pero el signo principal de fibroelastosis es el engrosamiento del endocardio, así como los tabiques cardíacos con un aumento característico en la ecogenicidad de estas estructuras, que se determina a través de un estudio de ultrasonido específico.
El estudio se realiza utilizando equipos de ultrasonido especiales con programas de cardiología. La ecocardiografía fetal no es perjudicial para la madre y el no porcero, pero permite detectar no solo cambios anatómicos en el corazón, sino también determinar el estado de los vasos coronarios, la presencia de coágulos de sangre en ellos, cambios en el grosor de las membranas cardíacas.
La ecocardiografía fetal se prescribe no solo en presencia de anomalías durante la interpretación de los resultados de ultrasonido, sino también en el caso de la infección de una madre (especialmente viral), la ingesta de drogas potentes, predisposición hereditaria, la presencia de trastornos metabólicos, así como patologías cardíacas congénitas en niños mayores.
La ecocardiografía fetal se puede usar para detectar otras formas congénitas de fibroelastosis. Por ejemplo, la fibroelastosis ventricular derecha, un proceso generalizado con afectación simultánea del ventrículo izquierdo y estructuras adyacentes: ventrículo derecho, válvulas cardíacas, atrios, formas combinadas de fibroelastosis, fibroelastosis endomiocardial con engrosamiento de la membrana del ventrículo e inferior de la parte del miocardio (generalmente con la pared trombinada con la pared trombinada con la pared de la pared.
La fibroelastosis endocárdica detectada prenatalmente tiene un pronóstico muy pobre, por lo que los médicos recomiendan la terminación del embarazo en este caso. La posibilidad de un diagnóstico erróneo se excluye a través de una ecografía repetida del corazón fetal, que se lleva a cabo 4 semanas después del primer examen que reveló la patología. Está claro que la decisión final sobre la terminación o preservación del embarazo se deja a los padres, pero deben ser conscientes de la vida a la que condenan al niño.
La fibroelastosis endocárdica no siempre se detecta durante el embarazo, especialmente si tenemos en cuenta el hecho de que no todas las madres futuras se registran en la consulta de las mujeres y se someten a diagnósticos de ultrasonido preventivo. La enfermedad del niño en su útero prácticamente no afecta la condición de la mujer embarazada, por lo que el nacimiento de un bebé enfermo a menudo se convierte en una sorpresa desagradable.
En algunos casos, tanto los padres como los médicos aprenden sobre la enfermedad del bebé varios meses después de que nace el bebé. En este caso, los análisis de sangre de laboratorio no pueden mostrar nada, excepto un aumento en la concentración de sodio (hipernatremia). Pero sus resultados serán útiles en el diagnóstico diferencial para excluir las enfermedades inflamatorias.
Hay esperanza para el diagnóstico instrumental. Un examen cardíaco estándar (ECG) no es particularmente revelador en casos de fibroelastosis. Ayuda a identificar trastornos del corazón y la conducción eléctrica del músculo cardíaco, pero no especifica las causas de tales trastornos de funcionamiento. Por lo tanto, el cambio en los voltajes de ECG (en edad más joven, generalmente se subestima, en más antigua, por el contrario, excesivamente alto) indica miocardiopatía, que puede estar asociada no solo con patologías cardíacas, sino también con trastornos metabólicos. La taquicardia es un síntoma de enfermedades cardiológicas. Y cuando ambos ventrículos del corazón se ven afectados, el cardiograma puede parecer normal en absoluto. [8]
La tomografía computarizada (CT) es una excelente herramienta no invasiva para detectar la calcificación cardiovascular y descartar pericarditis. [9]
La resonancia magnética (MRI) puede ser útil para detectar fibroelastosis porque la biopsia es invasiva. Un borde hipointenso en una secuencia de perfusión miocárdica y un borde hiperintenso en una secuencia de mejora retrasada indican fibroelastosis. [10]
Pero esto no significa que el estudio deba ser abandonado, ya que ayuda a determinar la naturaleza del trabajo cardíaco y el grado de desarrollar insuficiencia cardíaca.
Cuando aparecen síntomas de insuficiencia cardíaca y el paciente se remite a un médico, el paciente también se prescribe: rayos X de tórax, computadora o resonancia magnética del corazón, ecocardiografía (ecocardiografía). En casos dudosos, es necesario recurrir a la biopsia del tejido cardíaco con un examen histológico posterior. El diagnóstico es muy grave, por lo que requiere el mismo enfoque para el diagnóstico, aunque el tratamiento difiere poco de la terapia sintomática de CHD y insuficiencia cardíaca.
Pero incluso un examen tan meticuloso no será útil si sus resultados no se usan en el diagnóstico diferencial. Los resultados de ECG pueden usarse para diferenciar la fibroeltosis aguda de la miocarditis idiopática, la pericarditis exudativa, la estenosis aórtica. En este caso, los estudios de laboratorio no mostrarán signos de inflamación (leucocitosis, COE elevado, etc.), y las mediciones de temperatura no mostrarán hipertermia.
Distinguir la fibroeltosis endocárdica de la insuficiencia de la válvula mitral aislada y la cardiopatía mitral ayuda a analizar los tonos cardíacos y los murmullos, los cambios en el tamaño auricular y la historia.
El análisis de los datos anamnestic es útil para diferenciar entre fibroelostosis y estenosis cardíaca y aórtica. En la estenosis aórtica, también vale la pena señalar la preservación del ritmo sinusal y la ausencia de tromboembolismo. La alteración del ritmo cardíaco y la deposición del trombo no se observan en la pericarditis exudativa, pero la enfermedad se manifiesta por la fiebre y la fiebre.
La diferenciación de la fibroelastosis endocárdica y la miocardiopatía congestiva causa la mayor dificultad. En este caso, aunque la fibroelastosis en la mayoría de los casos no está acompañada de trastornos de conducción cardíaca marcadas, tiene un pronóstico menos favorable de tratamiento.
Con patologías combinadas, es necesario prestar atención a cualquier anomalía detectada durante una tomografía computarizada o ultrasonido del corazón, porque las malformaciones congénitas complican significativamente el curso de la fibroeltosis. Si se detecta fibroelastosis endocárdica combinada en el período intrauterino, es inapropiado preservar el embarazo. Es mucho más humano terminarlo.
Diagnóstico de fibroelostosis pulmonar
El diagnóstico de la fibroelastosis pulmonar también requiere del médico ciertos conocimientos y habilidades. El hecho es que los síntomas de la enfermedad son bastante heterogéneos. Por un lado, indican enfermedad pulmonar congestiva (tos improductiva, falta de aliento), y por otro lado puede ser una manifestación de la patología cardíaca. Por lo tanto, el diagnóstico de la enfermedad no puede reducirse solo a la declaración de síntomas y auscultación.
Los análisis de sangre del paciente ayudan a excluir enfermedades pulmonares inflamatorias, pero no proporcionan información sobre los cambios cuantitativos y cualitativos en los tejidos. La presencia de signos de eosinofilia ayuda a diferenciar la enfermedad de manifestaciones similares de la fibrosis pulmonar, pero no rechazan ni confirma el hecho de la fibroelostosis.
Más indicativos se consideran estudios instrumentales: radiografía de los pulmones y el estudio tomográfico de los órganos respiratorios, así como las pruebas funcionales que consisten en la determinación de volúmenes respiratorios, capacidad vital de los pulmones, presión en el órgano.
En la fibroelostosis pulmonar, vale la pena prestar atención a la disminución de la función respiratoria externa medida durante la espirometría. La reducción de las cavidades alveolares activas tiene un efecto notable en la capacidad vital de los pulmones (VC) y el engrosamiento de las paredes de las estructuras internas, en la capacidad de difusión del órgano (DCL), que proporciona funciones de ventilación e intercambio de gases (en palabras simples, para absorber el dióxido de carbono de la sangre y dar oxígeno).
Las características características de la fibroelastosis pleuroparenquimatosa son una combinación de entrada de aire restringido en los pulmones (obstrucción) y la expansión pulmonar deteriorada en la inspiración (restricción), la deterioro de la función respiratoria externa, la hipertensión pulmonar moderada (mayor presión en los pulmones), diagnosticado en medio pacientes.
La biopsia del tejido pulmonar muestra cambios característicos en la estructura interna del órgano. Estos incluyen: fibrosis de pleura y parénquima combinados con elastosis de paredes alveolares, acumulación de linfocitos en el área de particiones compactadas de alvéolos, transformación de fibroblastos en poco característicos para el tejido muscular, la presencia de líquidos edematosos.
El tomograma muestra daño pulmonar en las partes superiores de los pulmones en forma de focos de engrosamiento pleural y cambios estructurales en el parénquima. El tejido conectivo cubierto de pulmones por color y propiedades se asemeja a muscular, pero el volumen de pulmones se reduce. Se encuentran cavidades que contienen aire bastante grandes (quistes) en el parénquima. La expansión focal (o difusa) irreversible de los bronquios y los bronquiolos (bronquiectasia de tracción), la baja posición del domo de diafragma son características.
Los estudios radiológicos en muchos pacientes revelan áreas de "vidrio helado" y "pulmón de panal", lo que indica ventilación pulmonar desigual debido a la presencia de focos de engrosamiento del tejido. Alrededor de la mitad de los pacientes tienen ganglios linfáticos agrandados e hígado.
La fibroelastosis del pulmón debe diferenciarse de la fibrosis causada por la infección parásita y la eosinofilia asociada, la fibroelastosis endocárdica, las enfermedades pulmonares con la ventilación deteriorada y la imagen de un "pulmón de panal", la enfermedad de la enfermedad autoinmune x (una forma de esta patología con daño pulmón se denomina daños hend-schuller-ackrischen. sarcoidosis y tuberculosis pulmonar.
Tratamiento Fibroelastosis
La fibroelostosis, sea cual sea su localización, se considera una enfermedad peligrosa y prácticamente incurable. Los cambios patológicos en la pleura y el parénquima pulmonar no pueden ser restaurados por medicamentos. E incluso el uso de fármacos antiinflamatorios hormonales (corticosteroides) en combinación con broncodilatadores no da el resultado deseado. Los broncodilatadores ayudan a aliviar ligeramente la condición del paciente, aliviando el síndrome obstructivo, pero no afectan los procesos que ocurren en los pulmones, por lo que solo pueden usarse como terapia de apoyo.
El tratamiento quirúrgico para la fibroelostosis pulmonar también es ineficaz. La única cirugía que podría cambiar la situación es el trasplante de un órgano donante. Pero el trasplante de pulmón, por desgracia, todavía tiene el mismo pronóstico desfavorable. [11]
Según científicos extranjeros, la fibroelastosis puede considerarse como una de las complicaciones frecuentes del trasplante de células madre pulmonares o de médula ósea. En ambos casos, hay cambios en las fibras del tejido conectivo de los pulmones, que afectan la función de la respiración externa.
La enfermedad sin tratamiento (y no hay tratamiento efectivo hasta la fecha) progresa, y dentro de 1.5-2 años, aproximadamente el 40% de los pacientes mueren por insuficiencia respiratoria. La esperanza de vida de aquellos que permanecen también es severamente limitada (hasta 10-20 años), así como la capacidad de trabajar. La persona se discapee.
La fibroelostosis cardíaca también se considera una enfermedad médicamente incurable, especialmente si se trata de una patología congénita. Por lo general, los niños no viven hasta la edad de 2 años. Solo pueden ser salvados por trasplante de corazón, lo que en sí mismo es una operación difícil con un alto grado de riesgo y consecuencias impredecibles, especialmente a una edad tan temprana.
Quirúrgicamente en algunos bebés es posible corregir las anomalías cardíacas congénitas, para que no agraven la condición del niño enfermo. Con la estenosis arterial, se practica para instalar un dilatador del recipiente, una derivación (bypass aortocoronario). Cuando el ventrículo izquierdo del corazón está dilatado, su forma se restaura rápidamente. Pero incluso dicha operación no garantiza que el niño pueda prescindir del trasplante. Alrededor del 20-25% de los bebés sobreviven, pero sufren de insuficiencia cardíaca toda su vida, es decir, no se consideran saludables.
Si se adquiere la enfermedad, vale la pena luchar por la vida del niño con la ayuda de medicamentos. Pero debe entenderse que cuanto antes aparezca la enfermedad, más difícil será luchar contra ella.
El tratamiento con medicamentos tiene como objetivo combatir y prevenir exacerbaciones de insuficiencia cardíaca. Los pacientes se les prescribe tales medicamentos cardíacos:
- Inhibidores de la enzima convertidora de angiotensina (as) que afectan la presión arterial y la mantienen normal (captopril, enalapril, benazepril, etc.),
- Adrenoblockers beta utilizados para el tratamiento de trastornos del ritmo cardíaco, hipertensión arterial, prevención del infarto de miocardio (anaprilina, bisoprolol, metoprolol),
- Los glucósidos cardíacos, que con el uso prolongado no solo admiten la función cardíaca (aumentan el contenido de potasio en los cardiomiocitos y mejoran la conducción miocárdica), sino que también puede reducir ligeramente el grado de endociamiento endocárdico (digoxina, pitoxina, estrofantina),
- Diuréticos que ahorran potasio (espironolactona, verospiron, dekriz), evitando el edema tisular,
- Terapia antitrombótica con anticoagulantes (cardiomagnil, magnicor), evitando la formación de coágulos de sangre y la circulación sanguínea deteriorada en los vasos coronarios.
En la fibroelastosis endocárdica congénita, el tratamiento de apoyo continuo no promueve la recuperación, pero reduce el riesgo de muerte por insuficiencia cardíaca o tromboembolismo en un 70-75%. [12]
Medicamentos
Como podemos ver, el tratamiento de la fibroelastosis endocárdica no difiere mucho del de la insuficiencia cardíaca. En ambos casos, los cardiólogos tienen en cuenta la gravedad de la cardiopatía. La prescripción de medicamentos es estrictamente individualizado, teniendo en cuenta la edad, las comorbilidades, la forma y el grado de insuficiencia cardíaca del paciente.
Hay 5 grupos de medicamentos utilizados en el tratamiento de la fibroelastosis endocárdica adquirida. Consideremos una droga de cada grupo.
"Enalapril": un fármaco del grupo de inhibidores de ACE, disponible en forma de tabletas de diferentes dosis. El fármaco aumenta el flujo sanguíneo coronario, dilata las arterias, reduce la presión arterial sin afectar la circulación cerebral, ralentiza y reduce la expansión del ventrículo izquierdo del corazón. El medicamento mejora el suministro de sangre al miocardio, reduciendo los efectos de la isquemia, reduce ligeramente la coagulación de la sangre, evitando la formación de coágulos de sangre, tiene un ligero efecto diurético.
En la insuficiencia cardíaca, el medicamento se prescribe por un período de más de seis meses o de forma permanente. El medicamento se inicia con la dosis mínima (2.5 mg), lo que lo aumenta gradualmente en 2.5-5 mg cada 3-4 días. La dosis permanente será la que es bien tolerada por el paciente y mantiene la presión arterial dentro de los límites normales.
La dosis diaria máxima es de 40 mg. Se puede tomar una vez o dividirse en 2 dosis.
En el caso de que la PA se establezca por debajo de lo normal, la dosis del medicamento se reduce gradualmente. No se permite el tratamiento abrupto con "enalapril". Se recomienda tomar una dosis de mantenimiento de 5 mg por día.
El medicamento está destinado al tratamiento de pacientes adultos, pero se puede recetar a un niño (la seguridad no se establece oficialmente, pero en el caso de la fibroelostosis, la vida de un paciente pequeño está en juego, por lo que se tiene en cuenta la relación de riesgo). El inhibidor de la ECA no se prescribe a pacientes con intolerancia a los componentes del medicamento, en porfiria, embarazo y durante la lactancia. Si el paciente ha tenido previamente el edema de Quincke en el contexto de tomar medicamentos de este grupo, está prohibido "enalapril".
Se debe observar precaución al recetar el medicamento a pacientes con patologías concomitantes: enfermedad riñón y hepática grave, hipercalemia, hiperaldosteronismo, estenosis de la válvula aórtica o mitral, patologías sistémicas de tejido conectivo, isquemia cardíaca, enfermedad cerebral, diabetes mellito.
Durante el tratamiento con el medicamento, no toman diuréticos convencionales para evitar la deshidratación y el fuerte efecto hipotensivo. La administración concomitante con diuréticos que ahorran potasio requiere un ajuste de la dosis, ya que existe un alto riesgo de hipercalemia, lo que a su vez provoca trastornos del ritmo cardíaco, convulsiones convulsivas, disminución del tono muscular, mayor debilidad, etc.
El medicamento "enalapril" generalmente se tolera bastante bien, pero algunos pacientes pueden desarrollar efectos secundarios. Se considera que los más comunes son: disminución severa en la presión arterial hasta el colapso, los dolores de cabeza y los mareos, las alteraciones del sueño, el aumento de la fatiga, el deterioro reversible del equilibrio, la audición y la visión, el tinnitus, la falta de aliento, la tos sin producción de esputo, cambios en la sangre y la orina, que generalmente indica una función incorrecta y renal. Posible: pérdida de cabello, disminución del deseo sexual, síntomas de "sofocos" (sensación de calor y palpitaciones cardíacas, hiperemia de la piel de la cara, etc.).
"Bisoprolol"-Adrenoblocker beta con acción selectiva, que tiene un efecto hipotensivo y antiisquémico, ayuda a combatir las manifestaciones de taquicardia y arritmia. Presupuesto significa en forma de tabletas, evitando la progresión de la insuficiencia cardíaca en la fibroelostosis endocárdica. [13]
Al igual que muchos otros medicamentos recetados para CHD y CHF, "Bisoprolol" se prescribe durante mucho tiempo. Es deseable tomarlo en la mañana horas antes o durante las comidas.
En cuanto a las dosis recomendadas, se seleccionan individualmente dependiendo de los valores de BP y aquellos medicamentos que se recetan en paralelo con este medicamento. En promedio, la dosis individual (también conocida como diario) es de 5-10 mg, pero en caso de un ligero aumento en la presión puede reducirse a 2.5 mg. La dosis máxima que se puede administrar a un paciente con riñones que funcionan normalmente es de 20 mg, pero solo en caso de BP alta estable.
El aumento de las dosis indicadas solo es posible con el permiso de un médico. Pero en las enfermedades graves de hígado y riñón, 10 mg se considera la dosis máxima permitida.
En el tratamiento complejo de la insuficiencia cardíaca en el fondo de la disfunción ventricular izquierda, que se produce con mayor frecuencia en la fibroelastosis, la dosis efectiva se selecciona al aumentar gradualmente la dosis en 1,25 mg. Al mismo tiempo, comience con la dosis más baja posible (1.25 mg). El aumento de la dosis se lleva a cabo a intervalos de 1 semana.
Cuando la dosis alcanza 5 mg, el intervalo se incrementa a 28 días. Después de 4 semanas, la dosis aumenta en 2.5 mg. Se adhiere a tal intervalo y norma, se alcanza 10 mg, que el paciente tendrá que tomar durante mucho tiempo o permanentemente.
Si esta dosis está mal tolerada, se reduce gradualmente a una dosis cómoda. La retirada del tratamiento de betabloqueantes tampoco debe ser abrupta.
El fármaco no debe administrarse en caso de hipersensibilidad a los excipientes activos y activos de la fármaco, insuficiencia cardíaca aguda y descompensada, shock cardiogénico, bloqueo antioventricular de 2-3 grados, bradicardia, presión arterial baja estable y algunas otras patologías cardíacas, bronconquma severo, broncoobobrucción, periférica severa discreta, metúrgica, metálica severa asma asma asma.
Se debe observar precaución al prescribir un tratamiento complejo. Por lo tanto, no se recomienda combinar "bisoprolol" con algunos agentes antiarrítmicos (quinidina, lidocaína, fenitoína, etc.), antagonistas de calcio y fármacos hipotensivos centrales.
Síntomas y trastornos desagradables que son posibles durante el tratamiento con "bisoprolol": aumento de la fatiga, dolores de cabeza, sofocos, trastornos del sueño, caída de presión y mareos al salir de la cama, discapacidad auditiva, síntomas gastrointestinales, trastornos hepáticos y renales, potencia disminuida, debilidad muscular y calambres. A veces, los pacientes se quejan de trastornos de circulación periférica, lo que se manifiesta como una disminución de la temperatura o el entumecimiento de las extremidades, especialmente los dedos de los pies y los dedos de los pies.
En presencia de enfermedades concomitantes del sistema broncopulmonar, riñones, hígado, diabetes mellitus, el riesgo de efectos adversos es mayor, lo que indica una exacerbación de la enfermedad.
"Digoxin" es un glucósido cardíaco presupuestario popular basado en la planta de giro fox, que se prescinde estrictamente en la receta de un médico (en tabletas) y debe usarse bajo su supervisión. El tratamiento con inyección se lleva a cabo en condiciones hospitalarias en caso de exacerbación de CHD y CHF, las tabletas se prescriben de manera permanente en dosis mínimamente efectivas, ya que el medicamento tiene un efecto tóxico y similar al medicamento.
El efecto terapéutico es cambiar la fuerza y la amplitud de las contracciones miocárdicas (le da al corazón energía, lo respalda en condiciones de isquemia). El medicamento también tiene vasodilator (reduce la congestión) y algunas acciones diuréticas, lo que ayuda a aliviar el edema y reducir la resistencia de la insuficiencia respiratoria, manifestada como disnea.
El peligro de "digoxina" y otros glucósidos cardíacos es que en una sobredosis pueden provocar trastornos del ritmo cardíaco causados por una mayor excitabilidad del miocardio.
En la exacerbación de CHD, el medicamento se administra como inyecciones, seleccionando una dosis individual teniendo en cuenta la gravedad de la condición y la edad del paciente. Cuando la condición se estabiliza, el medicamento se cambia a tabletas.
Por lo general, la dosis única estándar del fármaco es de 0.25 mg. La frecuencia de administración puede variar de 1 a 5 veces al día con intervalos iguales. En la etapa aguda de CHF, la dosis diaria puede alcanzar 1.25 mg, cuando la condición se estabiliza de manera permanente, es necesario tomar una dosis de mantenimiento de 0.25 (menos a menudo 0.5) mg por día.
Al recetar el medicamento para los niños, se tiene en cuenta el peso del paciente. La dosis efectiva y segura se calcula como 0.05-0.08 mg por kg de peso corporal. Pero el medicamento no se administra continuamente, sino durante 1-7 días.
La dosis del glucósido cardíaco debe ser recetada por un médico, teniendo en cuenta la condición y la edad del paciente. En este caso, es muy peligroso ajustar las dosis por su cuenta o tomar 2 drogas con dicha acción al mismo tiempo.
"Digoxin" is not prescribed in unstable angina pectoris, marked heart rhythm disturbances, AV block of the heart 2-3 degree, cardiac tamponade, Adams-Stokes-Morganian syndrome, isolated bicuspid valve stenosis and aortic stenosis, congenital heart anomaly called Wolff-Parkinson-White syndrome, hypertrophic obstructive cardiomyopathy, Endo, peri y miocarditis, aneurisma aórtico torácico, hipercalcemia, hipocalemia y algunas otras patologías. La lista de contraindicaciones es bastante grande e incluye síndromes con manifestaciones múltiples, por lo que la decisión sobre la posibilidad de usar este medicamento solo puede ser tomada por un especialista.
La digoxina también tiene efectos secundarios. Estos incluyen los trastornos del ritmo cardíaco (como consecuencia de la dosis y la sobredosis seleccionadas incorrectamente), el deterioro del apetito, las náuseas (a menudo con vómitos), trastornos de las heces, debilidad severa y alta fatiga, dolores de cabeza, la apariencia de "moscas" frente a los ojos, disminución del recuento dequelas y desorden sanguíneo, reacciones alérgicas. La mayoría de las veces, la apariencia de estos y otros síntomas se asocia con tomar grandes dosis del medicamento, con menos frecuencia con terapia prolongada.
"Espironolactona" se refiere a los antagonistas de mineralcorticoides. Tiene un efecto diurético, que promueve la excreción de sodio, cloro y agua, pero retiene el potasio, necesario para el funcionamiento normal del corazón, ya que su función conductora se basa principalmente en este elemento. Ayuda a aliviar el edema. Utilizado como ayuda en la insuficiencia cardíaca congestiva.
El fármaco se administra dependiendo de la fase de la enfermedad. En exacerbación aguda, el fármaco puede administrarse como inyecciones y en tabletas en una dosis de 50-100 mg por día. Cuando la condición se estabiliza, se prescribe una dosis de mantenimiento de 25-50 mg durante mucho tiempo. Si el equilibrio de potasio y sodio se altera en la dirección de reducción de la primera, la dosis se puede aumentar hasta que se establezca la concentración normal de elementos traza.
En pediatría, el cálculo de la dosis efectiva se basa en la relación de 1-3 mg de espironolactona por cada kilogramo de peso corporal del paciente.
Como podemos ver, aquí también, la selección de la dosis recomendada es individualizada, así como en la prescripción de muchos otros medicamentos utilizados en cardiología.
Las contraindicaciones para el uso de diuréticos pueden ser: exceso de potasio o bajo nivel de sodio en el cuerpo, patología asociada con la ausencia de oruría (anuria), enfermedad renal grave con función renal deteriorada. El medicamento no se prescribe a mujeres embarazadas y madres lactantes, así como a aquellas que tienen intolerancia a los componentes del medicamento.
Se debe tener precaución en el uso del fármaco en pacientes con bloqueo cardíaco AV (posible exacerbación), exceso de calcio (hipercalcemia), acidosis metabólica, diabetes mellitus, trastornos menstruales, enfermedad hepática.
Tomar el medicamento puede causar dolores de cabeza, somnolencia, trastornos de equilibrio y coordinación de los movimientos (ataxia), agrandamiento de las glándulas mamarias en los hombres (ginecomastia) y potencia deteriorada, cambios en los patrones de menstruación, los grosor de la voz y la pérdida de cabello excesivo en las mujeres (hirsutismo), el dolor epántrico y el dolor gigante, los desordenadores intestinales, los rieles de los cócilos y los cócamos de los cólicos y los cóveros. La piel y las reacciones alérgicas son posibles.
Por lo general, se observan síntomas adversos cuando se excede la dosis requerida. La hinchazón puede ocurrir en caso de dosificación insuficiente.
"Magnicor": un fármaco que previene la formación de coágulos de sangre, basado en el ácido acetilsalicílico e hidróxido de magnesio. Uno de los medios efectivos de terapia antitrombótica prescrita para la insuficiencia cardíaca. Tiene efecto analgésico, antiinflamatorio, antiagregante, afecta la función respiratoria. El hidróxido de magnesio reduce el efecto negativo del ácido acetilsalicílico sobre la mucosa del tracto gastrointestinal.
En la fibroelastosis endomiocárdica, el fármaco se prescribe para fines profilácticos, por lo que la dosis efectiva mínima es de 75 mg, que corresponde a 1 tableta. En la isquemia cardíaca debido a la trombosis y al estrechamiento posterior de la luz coronaria, la dosis inicial es 2 tabletas, y la dosis de mantenimiento corresponde a la dosis profiláctica.
Exceder a las dosis recomendadas aumenta significativamente el riesgo de sangrado que es difícil de detener.
Las dosis están indicadas para pacientes adultos debido al hecho de que el fármaco contiene ácido acetilsalicílico, cuya administración menor de 15 años puede tener consecuencias graves.
El fármaco no se administra a pacientes de edad adolescente pediátrica y joven, en caso de intolerancia al ácido acetilsalicílico y otros componentes del fármaco, asma "aspirina" (en Anamnesis), curso agudo de gastritis erosiva, úlcera péptica, diátida hemorragia hemorragia, graves lumbar y enfermedades infantiles, en caso de insuficiencia cardíaca grave.
En el embarazo, "Magnicor" se prescribe solo si es absolutamente necesario y solo en el 1-2 trimestre, teniendo en cuenta el posible efecto negativo en el feto y el curso del embarazo. En el tercer trimestre del embarazo, dicho tratamiento no es deseable, ya que contribuye a una disminución en la contractilidad del útero (trabajo prolongado) y puede causar sangrado severo. El feto puede sufrir hipertensión pulmonar y disfunción renal.
Los efectos secundarios del medicamento incluyen síntomas en el lado del tracto gastrointestinal (dispepsia, dolor epigástrico y abdominal, cierto riesgo de sangrado gástrico con el desarrollo de anemia por deficiencia de hierro). El sangrado nasal, el sangrado de las encías y los órganos del sistema urinario son posibles en el contexto de la administración de drogas,
En caso de sobredosis, mareos, desmayos, sonar en los oídos. Las reacciones alérgicas no son infrecuentes, especialmente en el contexto de la hipersensibilidad a los salicilatos. Pero la anafilaxia y la insuficiencia respiratoria son reacciones adversas raras.
La selección de medicamentos como parte de la terapia compleja y las dosis recomendadas debe ser estrictamente individualizada. Se debe ejercer una precaución particular en el tratamiento de mujeres embarazadas, madres lactantes, niños y pacientes de edad avanzada.
Tratamiento popular y homeopatía
La fibroelastosis cardíaca es una enfermedad grave y grave con un curso progresivo característico y prácticamente no tiene posibilidades de recuperación. Está claro que el tratamiento efectivo de tal enfermedad con remedios populares es imposible. Las recetas de medicina popular, que se reducen principalmente al tratamiento de las hierbas, solo pueden usarse como medios auxiliares y solo con el permiso del médico, para no complicar el ya pobre pronóstico.
En cuanto a los remedios homeopáticos, su uso no está prohibido y puede ser parte del trato complejo de la insuficiencia cardíaca. Sin embargo, en este caso no se trata tanto de tratamiento como de la prevención de la progresión de la CHF.
Los medicamentos deben ser prescritos por un homeópata experimentado, y las preguntas sobre la posibilidad de su inclusión en la compleja terapia están en la competencia del médico tratante.
¿Qué remedios homeopáticos ayudan a retrasar la progresión de la insuficiencia cardíaca en la fibroelostosis? En la insuficiencia cardíaca aguda, los homeópatas recurren a los siguientes remedios: álbum Arsenicum, Antimonium tartaricum, Carbo Vegetabilis, acidum oxalicum. A pesar de la similitud de las indicaciones en la elección de un medicamento efectivo, los médicos confían en las manifestaciones externas de la isquemia en forma de cianosis (su grado y prevalencia) y la naturaleza del síndrome del dolor.
En CCN, la terapia de mantenimiento puede incluir: Lahesis y Nayu, Lycopus (en las etapas iniciales del agrandamiento cardíaco), Laurocerazus (para disnea en reposo), latrodectus mactans (para patologías de válvulas), preparaciones de halcio (especialmente útiles en lesiones endomocardiales).
En el caso de las palpitaciones, se puede prescribir el tratamiento sintomático: espigelia, glonoinum (para taquicardia), aurum metallicum (para hipertensión).
Grindelia, Spongia y Lahegis se pueden usar para reducir la gravedad de la falta de respiración. Para controlar el dolor cardíaco se puede recetar: cactus, cereus, naja, cuprum, para aliviar la ansiedad en este fondo: aconitum. En el desarrollo del asma cardíaca se indican: digitalis, Laurocerazus, Lycopus.
Prevención
La prevención de la fibroelastosis adquirida del corazón y los pulmones consiste en la prevención y el tratamiento oportuno de enfermedades infecciosas e inflamatorias, especialmente cuando se trata de afectar los órganos vitales. El tratamiento efectivo de la enfermedad subyacente ayuda a prevenir consecuencias peligrosas, que es exactamente lo que es la fibroelastosis. Esta es una excelente razón para cuidar bien su salud y la salud de las próximas generaciones, el llamado trabajo para un futuro y longevidad saludables.
Pronóstico
Los cambios en el tejido conectivo en la fibroelastosis cardíaca y pulmonar se consideran irreversibles. Aunque algunos medicamentos con terapia a largo plazo pueden reducir ligeramente el grosor endocárdico, no garantizan una cura. Aunque la condición no siempre es fatal, el pronóstico sigue siendo relativamente desfavorable. La tasa de supervivencia a 4 años es del 77%. [14]
El peor pronóstico, como ya hemos mencionado, es la fibroelastosis cardíaca congénita, donde las manifestaciones de insuficiencia cardíaca ya son visibles en las primeras semanas y meses de la vida del niño. Solo el trasplante de corazón puede salvar al bebé, que en sí mismo es una operación arriesgada en un período tan temprano, y debe hacerse antes de la edad de 2 años. Tales niños generalmente ya no viven.
Otras cirugías solo pueden evitar la muerte temprana del niño (y no siempre), pero no pueden curar por completo al niño de la insuficiencia cardíaca. La muerte ocurre con descompensación e insuficiencia respiratoria.
El pronóstico de la fibroelostosis pulmonar depende del curso de la enfermedad. En el desarrollo del rayo de síntomas, las posibilidades son extremadamente bajas. Si la enfermedad progresa gradualmente, el paciente puede vivir unos 10-20 años, hasta el inicio de la insuficiencia respiratoria debido a los cambios en los alvéolos de los pulmones.
Se pueden evitar muchas patologías intratables siguiendo medidas preventivas. En el caso de la fibroelastosis cardíaca, es principalmente la prevención de esos factores los que pueden afectar el desarrollo del corazón y el sistema circulatorio del feto (con la excepción de la predisposición hereditaria y las mutaciones, antes de los cuales los médicos son impotentes). Si no se pudieron evitar, el diagnóstico temprano ayuda a detectar la patología en una etapa en la que es posible terminar el embarazo, que en esta situación se considera humano.

