Médico experto del artículo.
Nuevos artículos
Osteomielitis hematógena aguda
Último revisado: 07.06.2024

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
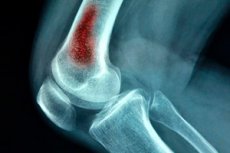
Una de las variantes más potencialmente mortales de la infección quirúrgica es la osteomielitis hematógena aguda. Esta patología ocurre predominantemente en los niños, aunque los adultos también pueden enfermarse como resultado de lesiones traumáticas (heridas de bala, complicaciones postoperatorias, etc.). La patología es un proceso intraóseo purulento causado por el agente infeccioso que ingresa al torrente sanguíneo. [1]
Epidemiología
En la osteomielitis hematógena purulenta, hay un proceso inflamatorio purulento en el hueso. Implica estructuras medulares, periostio y tejido óseo compacto. A veces, la enfermedad se convierte en una consecuencia de la propagación de la reacción purulenta al tejido óseo de los órganos y tejidos cercanos. Tal desarrollo es característico de la osteomielitis odontogénica causada por la caries dental, para la osteomielitis de costilla asociada con empiema pleural, para la osteomielitis falangeal causada por panaricia, etc.
En la gran mayoría de los casos, el agente causal es Staphylococcus aureus, o sus combinaciones con otros patógenos, en particular, con proteus o Pseudomonas bacillus.
La osteomielitis hematógena aguda se considera una patología predominantemente pediátrica. El porcentaje principal de pacientes (más del 95%) son los niños en edad preescolar y primaria. La razón de esta selectividad es simple y está relacionada con las características anatómicas relacionadas con la edad de la troficidad y la estructura ósea, a saber:
- El fuerte desarrollo de la red vascular de sangre;
- Suministro de sangre que suministra autonomía epifisaria, metafisaria y diafisaria;
- Una gran cantidad de pequeñas ramas vasculares que corren a lo largo de la vía radial a través del cartílago epifisario hasta el núcleo de osificación.
La red circulatoria metafisaria se forma en niños mayores de 2 años, y hasta entonces la red epifisaria es predominante. Estas redes existen por separado entre sí, pero están conectadas por medio de anastomosis. La formación de un sistema vascular común ocurre cuando el área de crecimiento epifisario se osifica. En pacientes de 2 a 3 años de edad, las áreas metaepifiséticas se ven afectadas, mientras que a las edades mayores el problema afecta principalmente a la diáfisis.
La osteomielitis hematógena aguda se diagnostica con más frecuencia en niños de 7 a 15 años, en niños, tres veces más a menudo que en las niñas. Un adulto también puede enfermarse, pero es mucho menos común.
El desarrollo de la patología en los recién nacidos a menudo se asocia con la infección de la herida umbilical. [2]
Causas Osteomielitis hematógena aguda.
La causa común de la formación de una patología tan grave como la osteomielitis hematógena aguda es la penetración de los patógenos dentro de la médula ósea, que dan lugar al desarrollo de una reacción purulenta. Los focos de infección, de los cuales los patógenos se propagan a través del torrente sanguíneo y se meten en el hueso, pueden convertirse en otitis media, amigdalitis (purulenta), furunculosis, heridas supurativas. Y la patología no ocurre inmediatamente después de la infección primaria: los meses e incluso los años pueden pasar.
El principal agente causal de la osteomielitis hematógena aguda es Staphylococcus aureus: se encuentra en aproximadamente ocho de cada diez pacientes. En algunos casos, es una infección combinada, que incluye Proteus y Synegnaeus bacillus.
La intensidad del proceso inflamatorio se relaciona en gran medida con las peculiaridades de la estructura ósea. La reacción inflamatoria se desarrolla en una estructura medular rodeada por un entorno rígido de paredes corticales más densas. En tales circunstancias, no existe la posibilidad de reducir la presión del tejido al expandir el área inflamada, por lo que la reacción se extiende sin restricciones más allá de los límites de la zona primaria a través de la red vascular y los canales haversianos.
Desde el momento de la formación de enfoque patológico, la osteomielitis puede considerarse como un proceso potencialmente séptico que incluye las etapas de la presepsia y la sepsis. [3]
Factores de riesgo
La gran mayoría de los casos de osteomielitis hematógena aguda se producen en niños y adolescentes y en general en pacientes con defensas inmunes débiles. Los grupos de riesgos incluyen las siguientes categorías:
- Preescolares y niños de primaria;
- Personas mayores (más de sesenta años de edad);
- Pacientes con condiciones de inmunodeficiencia congénita o adquirida;
- Pacientes con afecciones sépticas;
- Pacientes con cáncer;
- Pacientes que padecen patologías infecciosas crónicas infecciosas.
Cualquier fuente interna de invasión bacteriana puede clasificarse como factores provocadores. Esto puede ser caries dental, amigdalitis (especialmente purulenta), focos de inflamación sin dramas, así como varias afecciones premórbidas. La disposición alérgica del cuerpo desempeña un papel importante, una caída en la inmunidad como resultado de la introducción simultánea de varias vacunas profilácticas, así como en situaciones estresantes de trauma, hipotermia. [4]
Patogenesia
El mecanismo patogenético de la formación de osteomielitis hematógena aguda no se ha estudiado suficientemente hasta la fecha. Presumiblemente, los factores básicos de la patogénesis son:
- La presencia de un agente infeccioso en el cuerpo;
- Anatomía ósea individual;
- Compromiso inmune severo.
Una característica de la respuesta inflamatoria en la osteomielitis hematógena aguda es su confinamiento en el tubo duro del hueso, lo que implica una compresión severa de la red vascular. El síndrome del dolor se convierte en el resultado del aumento de la presión dentro del espacio medular. El indicador de la hipertensión puede ser de hasta 300-500 mm Hg (la norma para un niño sano es de 60 a 100 mm Hg).
Si la patología no se detecta en la etapa del proceso inflamatorio dentro del canal de la médula ósea, entonces en el cuarto o quinto día desde el comienzo de la osteomielitis, las masas purulentas comienzan a extenderse a través del sistema haversiano y volkmanniano hasta el periostio, como resultado del cual se delamina gradualmente.
En el octavo o décimo día, las masas purulentas junto con los productos de descomposición continúan delaminando el periostio, después de lo cual hay un avance de pus en estructuras de tejidos blandos. Esto conduce a la formación de flores intermusculares y subcutáneas. Se dice que esta situación es una enfermedad descuidada: la terapia de la osteomielitis hematógena aguda diagnosticada tardía es compleja y larga.
El síndrome de dolor en la mayoría de los casos se reduce al fondo del avance espontáneo del absceso subperióstico en estructuras cercanas, que se acompaña de una fuerte disminución de la presión dentro del espacio medular. [5]
Síntomas Osteomielitis hematógena aguda.
La sintomatología depende en cierta medida de la forma del proceso patológico, que se puede localizar y generalizar.
En la forma localizada, el dolor es severo, tumescente y concentrado en el área del hueso afectado. Tocar o tocar la extremidad causa sensaciones extremadamente desagradables, la actividad motora es muy limitada, la piel sobre el área de inflamación es caliente, rojiza, a menudo edematosa.
En la forma generalizada, las manifestaciones locales se combinan con general. Se producen signos de intoxicación, aumentos de temperatura, escalofríos y sudoración excesiva. Con una mayor propagación de focos purulentos, la situación empeora notablemente. Lesiones óseas múltiples, el desarrollo de pericarditis purulenta o neumonía destructiva purulenta son posibles.
En el curso local de osteomielitis hematógena aguda, los signos locales dominan, pero no son los únicos: los síntomas de intoxicación están presentes en cualquier caso. En el curso de la entrevista al paciente, necesariamente hay quejas presentes de afección general insatisfactoria, escalofríos, fiebre. Externamente, se llama la atención sobre la hinchazón de la piel, su palidez o enrojecimiento, vasculatura visible. Palpatorialmente, se detecta un área dolorosa en crecimiento, al intentar percusiones, el dolor se vuelve especialmente brillante. [6]
Primeros signos
La osteomielitis hematógena aguda comienza repentinamente, a menudo, después del trauma (incluso un pequeño) u otro factor provocador (por ejemplo, hipotermia).
El signo principal y persistente de patología es el dolor óseo, propagación, de dolor a particularmente intenso. El dolor evita que una persona duerma, lo pone irritable, nervioso. Como regla general, las sensaciones extremadamente desagradables se extienden a toda la extremidad afectada, pero el enfoque del dolor a menudo puede ser identificado inequívocamente. Tal síndrome de dolor se debe al aumento de la presión intraósea en el contexto del creciente proceso inflamatorio en el hueso. Es de destacar que el dolor óseo se caracteriza por la constancia.
El siguiente signo principal en osteomielitis aguda es una temperatura alta. En la etapa patológica inicial, los indicadores pueden estar en el rango de 37-38 ° C, pero con el desarrollo de osteomielitis generalizada, la temperatura aumenta bruscamente y constantemente a 39-41 ° C, a veces acompañada de fiebre. Simultáneamente con la hipertermia generalizada, hay un aumento local en la temperatura en el área de la lesión.
El tercer signo inicial de la enfermedad es un trastorno funcional de la extremidad afectada. El paciente comienza a cojear, la actividad motora se limita fuertemente al punto de imposibilidad total. Incluso un ligero movimiento de la extremidad afectada causa un dolor severo, lo que obliga a una persona a encontrar una posición forzada con la máxima relajación muscular posible. En particular, cuando la cadera se ve afectada, el paciente prefiere doblar la pierna en las articulaciones de la cadera y la rodilla: la extremidad está ligeramente hacia afuera. Si esta posición persiste durante mucho tiempo, puede formarse una contractura conjunta de flexión.
Luego, aproximadamente 48-96 horas desde el inicio de la osteomielitis aguda, la extremidad afectada se hincha. Con el tiempo, el edema se extiende a otros tejidos. La piel sobre el enfoque patológico se vuelve tensa, densa. Afecta severamente el bienestar general. El curso severo de la patología puede ir acompañado de la propagación del proceso de la enfermedad a otros huesos.
Síntomas locales de osteomielitis hematógena aguda
La osteomielitis hematógena aguda comienza con un fuerte aumento de la temperatura. Simultáneamente, el dolor aparece en el área del enfoque patológico. La extremidad enferma pierde la capacidad de moverse, el paciente intenta darle una posición forzada. El área limitada se hincha, la piel adquiere pastosidad, se observa un aumento local en la temperatura al palpar. En poco tiempo, el área hinchada se vuelve roja, se observa fluctuación.
La microosteperación confirma la presencia de una presión intraósea aumentada, lo que permite establecer el diagnóstico incluso en ausencia de masas purulentas en la cavidad de la médula ósea o bajo el periostio. En algunas situaciones, es apropiado realizar una punción ósea diagnóstica con una citología adicional del material obtenido.
Los análisis de sangre demuestran leucocitosis y un cambio hacia la izquierda de la fórmula, así como granularidad tóxica de neutrófilos. La tasa de sedimentación de eritrocitos aumenta significativamente, y este aumento es estable. El espectro de proteínas de la sangre también se cambia: hay disroteinemia, mayores fracciones de globulina, hipoalbuminemia. La osteomielitis prolongada se acompaña de anemia asociada con la depresión tóxica cefalorraquídea.
La naturaleza del dolor en la osteomielitis hematógena aguda
Dolor en la osteomielitis hematógena aguda:
- Fuerte;
- Tumescente;
- Intensificado por la palpación y el tapping en el área patológica;
- Después de un tiempo, se vuelve extremadamente agudo, insoportable, con agravación instantánea en el más mínimo movimiento.
Debido al síndrome de dolor severo, el paciente asume una posición forzada, no puede comer ni dormir, se vuelve irritable. Si no se presta ayuda, existe la posibilidad de confusión mental, delirio y alucinaciones.
Clasificación
Dependiendo del curso, se distinguen la osteomielitis aguda y crónica.
El mecanismo de desarrollo de la patología también se refleja en la clasificación:
- Osteomielitis endógena (hematógena);
- Exógeno (como resultado de trauma, intervención quirúrgica, herida de bala, etc.);
- Neurogénico (Compresión de contacto).
Dependiendo de la etapa clínica, diferencie entre:
- Osteomielitis aguda (dura hasta 14-21 días);
- Subagudo (hasta 22-28 días);
- Crónico (más de 28 días).
Las formas atípicas de la enfermedad están representadas por el absceso de Brody, la osteomielitis álgera omlier, la osteomielitis esclerosante garre.
Según la imagen clínica, la osteomielitis hematógena aguda pasa por tales etapas:
- El bienestar del paciente se deteriora, pérdida de apetito, apatía inexplicable.
- Hay insomnio, fiebre, posibles fenómenos de dispepsia.
- Después de aproximadamente 24 horas, la temperatura alcanza niveles altos (aproximadamente 39 ° C).
- La intoxicación aumenta, la piel se vuelve pálida a azulada. El dolor es pronunciado, los movimientos agudos y activos están ausentes, los movimientos pasivos son severamente limitados.
Cuando se rompe el enfoque patológico, la piel se vuelve hiperémica, la condición del paciente mejora un poco. La formación de focos óseos múltiples es posible, aproximadamente 1-2 semanas después de que aparezca el enfoque primario.
Formas
Según el área de localización del enfoque patológico de la osteomielitis hematógena purulenta aguda es epifisario, metafisario, diafisario, con lesiones de huesos esponjosos, planos y cortos. La sintomatología y las peculiaridades de la terapia del proceso patológico dependen tanto de la edad como del estado general de salud del paciente, y de la ubicación de la zona de inflamación. Las metafisis y las diafisas de los huesos tubulares largos se ven afectadas principalmente en la edad preescolar y en la escuela secundaria. La imagen de la patología es multifacética y estrechamente relacionada con factores como el estado de inmunidad y virulencia del microorganismo patógeno.
La forma local de osteomielitis hematógena aguda no es "pura", ya que combina manifestaciones locales y generales, aunque los signos locales son algo dominantes. Hay un dolor brillante en el área del hueso, llama la atención sobre la hinchazón intensa (la piel está hinchada, tensa). Al tocar, el paciente demuestra una respuesta clara del dolor. En la forma local, la capacidad del motor se puede conservar durante algún tiempo.
La patología afecta predominantemente los huesos tubulares largos. Los huesos planos y cortos se ven afectados con mucha menos frecuencia. En la mayoría de los casos, los huesos se ven afectados:
- Fémur (hasta el 40% de los casos);
- Tibia (aproximadamente el 30% de los casos);
- Humerus (alrededor del 10%).
Mucho menos frecuentemente, el problema se encuentra en los huesos del pie, la pelvis y la mandíbula superior.
La osteomielitis hematógena aguda de los huesos tubulares largos tiene una distribución diferente. Por lo tanto, podemos hablar sobre las siguientes variantes de la enfermedad:
- La osteomielitis hematógena aguda metadiafisaria: afecta la metáfisis y más del 50% de la diáfisis;
- La osteomielitis hematógena aguda metaepifisaria afecta la metáfisis y la mayor parte de la epifisis;
- Osteomielitis metafisaria: se extiende al borde de la epífisis o la diáfisis;
- Osteomielitis total: afecta la diáfisis y ambas metafisis.
La forma septicopiémica de osteomielitis hematógena aguda es una variante particularmente común de la enfermedad, manifestada por el desarrollo agudo de sepsis. En algunos pacientes, se observa un pequeño intervalo prodrómico, caracterizado por una sensación de fatiga, debilidad, dolor en la cabeza. La temperatura aumenta a 39 ° C, con fluctuaciones diarias significativas de 1.5-2 ° C. El dolor en el área de la lesión aparece un par de horas después del inicio del proceso patológico. El síndrome del dolor tiene un carácter de raspado, se caracteriza por alta intensidad, el paciente no puede comer ni dormir, está constantemente en una posición forzada, evitando de todas las formas posibles cualquier toque a la extremidad afectada. El bienestar general es extremadamente pobre, hay signos claros de intoxicación severa. Las manifestaciones locales se detectan gradualmente, el dolor se localiza solo para el segundo día, pero la reacción al tacto está presente casi de inmediato. La hinchazón y la imagen local se vuelven distintas solo en el tercer o cuarto día. Si no se presta atención médica, el área del edema se complementa con el enrojecimiento y la fluctuación. Esta forma a menudo va acompañada de metástasis del proceso purulento-infeccioso, con la formación de focos purulentos en otros tejidos y órganos (estructuras óseas, pulmones, riñones, hígado).
La forma tóxica de osteomielitis hematógena aguda (otros nombres - Lightning, Adynamic) se caracteriza por el curso más grave, con manifestaciones tóxicas generales dominantes. La patología se desarrolla rápidamente, la hipertermia es aguda, alcanzando rápidamente valores altos de 40-41 ° C. Existe una gravedad particular de la condición, posible perturbación de la conciencia, episodios de ilucinatorios delirantes. La actividad cardíaca se ve afectada: hay taquicardia, llenado débil del pulso, tonos cardíacos amortiguados. Debido a la atipicidad de la sintomatología, esta forma a menudo es difícil de diagnosticar. La condición del paciente es muy grave, lo que en muchos casos hace imposible determinar el enfoque inflamatorio primario.
Complicaciones y consecuencias
Las complicaciones de la osteomielitis hematógena aguda son locales y generales.
Entre los locales, los más comunes son:
- Deformidades, defectos óseos;
- Fracturas patológicas;
- La formación de juntas falsas;
- Anquilosis;
- Artritis purulenta, flecos;
- Úlceras osteomielíticas;
- Malignidad de la pared de la fístula.
Posibles complicaciones comunes:
- Condiciones sépticas;
- Amiloidosis renal;
- Distrofia de los órganos internos.
La complicación más frecuente es la sepsis: su desarrollo se observa en caso de medidas de tratamiento retrasadas o incorrectas.
La aparición de artritis purulenta se debe a la propagación del agente infeccioso desde el hueso afectado a través del sistema linfático, o con avance purulento en la cavidad articular.
La fractura ósea patológica ocurre debido a la destrucción del hueso afectado. En este caso, a veces se forma una articulación falsa, una patología que se caracteriza por una interrupción estable de la continuidad y la movilidad del elemento óseo, que no es específica para un departamento en particular.
La patología hematógena epifisaria y metafisaria puede causar alteración del crecimiento y una distorsión severa (acortamiento) del hueso, lo que se debe a la ubicación directa del enfoque cerca de la zona de crecimiento. [7]
Diagnostico Osteomielitis hematógena aguda.
Las medidas de diagnóstico comienzan con la recolección de quejas y anamnesis.
El paciente se queja de fiebre, dolor en el hueso afectado, la función motora deteriorada. En la anamnesis, puede haber una indicación de trauma, intervenciones quirúrgicas, así como la presencia de otros focos infecciosos en el cuerpo.
En el curso del examen físico, uno avanza un mayor dolor en la palpación y la percusión, el aumento de la temperatura, la hiperemia y el edema en el área de la proyección del enfoque patológico.
Las pruebas demuestran la presencia de un proceso inflamatorio en el cuerpo: en la sangre hay una leucocitosis con un cambio hacia la izquierda, así como un aumento en la tasa de sedimentación de los eritrocitos. Las proteínas, los eritrocitos y los cilindros están presentes en la orina.
El diagnóstico instrumental está representado por las siguientes investigaciones:
- Radiografía: define una imagen típica de la osteomielitis hematógena aguda. Incluye: una imagen borrosa del hueso, la fibrilación de las barras transversales de los huesos y posteriormente, zonas alternas de adelgazamiento y espesamiento de hueso, engrosamiento perióstico. Los signos radiológicos de osteomielitis hematógena aguda se detectan gradualmente, dentro de las 2-3 semanas posteriores al inicio de la enfermedad. Al principio, se detecta el desprendimiento del periostio con manifestaciones de periostitis. A continuación, se forman áreas de tejido disperso en la zona de metáfisis. Después de 8-16 semanas, se forman secuestros y cavidades.
- El diagnóstico radiológico de osteomielitis hematógena aguda puede complementarse con fistulografía con contraste. Gracias al estudio, se revela el grado de llenado de cavidades óseas y estructuras de tejidos blandos circundantes con agente de contraste.
- El ultrasonido ayuda a evaluar el grado de propagación de la reacción inflamatoria en los tejidos blandos, detectar secuestros y focos purulentos paraosseales.
- La angiografía se usa para identificar segmentos óseos avasculares y para descartar flebotrombosis.
Se realiza un estudio bacteriológico separado para identificar el agente causal. La mayoría de los pacientes están aislados con Staphylococcus aureus, algo menos frecuente con Pseudomonas bacillus o proteus, incluso con menos frecuencia con Enterobacteriaceae o anaerobios. [8]
Diagnóstico diferencial
El diagnóstico diferencial se realiza entre la osteomielitis hematógena y postraumática.
Inflamación hematógena |
Inflamación postraumática |
|
Se enferman más a menudo |
Pacientes pediátricos y adolescentes |
Principalmente pacientes adultos |
Tipo de infección |
Endógeno hematogénico |
Exógeno |
Factor etiológico |
Infección hematógena |
Trauma combinado con infección |
Patógeno dominante |
Staphylococcus aureus |
Cocci, Escherichia coli o Pseudomonas, proteus, infección mixta |
Estado reactivo |
Un fuerte aumento en la reactividad del cuerpo |
Reactividad corporal normal |
Factor morfológico |
Osteomielitis primaria |
Ostitis purulenta secundaria |
Secuestro |
Las verdaderas secuestraciones ocurren en todo el proceso patológico |
Los pseudosequestrians surgen primero, verdaderos más tarde |
Fractura |
Es raro |
Presente como una patología subyacente |
Infección de la articulación |
Es un hecho bastante común |
Raramente, solo en casos de fractura intraarticular |
Complicaciones sépticas |
A menudo |
Casi nunca |
¿A quién contactar?
Tratamiento Osteomielitis hematógena aguda.
Las medidas terapéuticas son urgentes y complejas, implican el efecto más temprano posible en el agente causal, evitan las complicaciones sépticas y limitan el enfoque local de la infección. Es importante aliviar la intoxicación lo antes posible, minimizar la carga en los órganos vitales, optimizar el potencial protector del paciente y prepararlo para la próxima intervención quirúrgica. [9]
En primer lugar, es necesario normalizar la temperatura corporal y prevenir el desarrollo de toxemia, lo cual es especialmente importante en los niños. Use métodos físicos de enfriamiento, medicalmente dilatar los vasos periféricos (drotaverina, papaverina) y reduzca la temperatura (administre 4% amidopirina en una cantidad de 0.1 ml/kg, 50% analgin en la cantidad de 0.1 ml por año de vida del bebé). La homeostasis se corrige por infusión intravenosa para eliminar la hipovolemia y estabilizar el salto de agua y el equilibrio ácido-base.
La terapia de infusión se inicia con la administración de la solución de glucosa y los polímeros de peso mediano y bajo en peso molecular con capacidad de desintoxicación (reopolygua, hemodez, etc.), así como soluciones de proteínas (plasma nativo, albúmina, sangre). Los volúmenes de fluidos se reponen con soluciones de electrolitos. La corrección del estado acidótico se lleva a cabo mediante la administración de bicarbonato o trisamina de sodio al 4%. En intoxicación severa con dispepsia e hipocalemia, se administra cloruro de potasio. Si es necesario usar técnicas especiales, se realiza la purificación de sangre extracorpórea.
Los pacientes más complicados están sujetos a transfusión de intercambio, con un reemplazo de 1.5-2 volúmenes de sangre circulante. La fuerza diuresis también se usa con el aumento de la carga de agua con solución de glucosa al 5%, solución de Ringer-Locke y una mayor administración de manitol y Lasix.
Algunos pacientes practican con éxito la plasmaféresis, usan inhibidores de la proteólisis (trasilol, contrico). Para eliminar el síndrome de coagulación intravascular diseminada administrada por vía intravenosa en la cantidad de 1-= 150 unidades por kg en 6 horas (no antes de 12 horas después de la cirugía). Los medicamentos que contienen calcio y calcio se utilizan para reducir la permeabilidad capilar.
Pentoxol, metiluracilo, orotato de potasio se prescriben para activar el metabolismo. Las medidas inmunoterapéuticas implican la infusión de plasma antiestáfilocócico hiperinmune, vacuna estafilocócica y γ-globulina antiestáfilocócica hiperinmune.
Es obligatorio proporcionar nutrición parenteral, calculada teniendo en cuenta el contenido calórico recomendado y el equilibrio de proteínas, grasas, carbohidratos. Si es posible, el paciente se transfiere gradualmente a una dieta normal.
La terapia con antibióticos se realiza simultáneamente con infusiones (intravenosas, intramusculares), así como intraóseas (en el hueso afectado). Antes de la identificación del agente causal, sin perder el tiempo, la sal de penicilina sodio se administra por vía intravenosa en dosis altas. La administración intraósea implica el uso de antibióticos con un amplio espectro de actividad.
48 horas después de la evaluación de las pruebas bacterianas inyección intraósea, dependiendo de la resistencia: se administra preparaciones de cefalosporina, gentamicina, claforan, etc. Es posible una inyección adicional de 5 millones-10 millones de unidades de penicilina con 20 ml de 0,25% de novocaína en la arteria femoral.
Las preparaciones para la inyección intraósea se enfrentan a +20 ° C.
Tratamiento local de la osteomielitis hematógena aguda
El punto principal del tratamiento local es reducir la alta presión intraósea y evitar una mayor propagación del proceso patológico. La periostomía se complementa con trepanaciones microscópicas específicas que permiten drenar la cavidad sin alterar la estructura ósea.
La técnica implica las siguientes manipulaciones:
- Corte de la piel y PJC sobre el área de mayor dolor;
- Separación muscular a lo largo de las fibras;
- Apertura de Periosteum fllegmon, y en su ausencia: disección del periostio;
- Ejecución de agujeros de perforación utilizando fresas especiales, con una aguja colocada en el centro para la terapia antibiótica intraósea;
- Férula de yeso.
En las lesiones óseas totales, las manipulaciones anteriores se realizan en dos áreas metafiséticas. En la etapa postoperatoria, el paciente está vestido y examinado diariamente, y la revisión de la herida se realiza si es necesario. Todo el sistema esquelético también se examina para determinar la determinación oportuna de focos infectados secundarios probables. Si se encuentran dichos focos, se realiza una punción ósea con las mediciones de temperatura y presión.
La fisioterapia se puede aplicar a medida que el proceso inflamatorio agudo disminuye. Se prescriben electroforesis de fármacos antibacterianos, UVA, terapia de ultra frecuencia.
Aproximadamente un mes después, se realiza una radiografía de control y se evalúa la dinámica del tratamiento.
Tratamiento quirúrgico de la osteomielitis hematógena aguda
La intervención quirúrgica en la osteomielitis hematógena se prescribe en presencia de:
- Secuestro;
- Cavidad ósea osteomielítica;
- Fístulas o úlceras;
- Cambios en los órganos parenquimatosos (debido a la osteomielitis);
- De malignidad localizada.
La cirugía para osteomielitis hematógena aguda puede ser radical, convencionalmente radical y reconstructiva.
Las intervenciones radicales incluyen estas:
- Resección marginal del segmento óseo afectado;
- Resección final de una parte de un hueso largo en osteomielitis traumática complicada;
- Resección segmentaria de parte del hueso largo;
- Disarticulación o extracción del segmento con el hueso afectado.
Las intervenciones radicalizadas condicionalmente incluyen estas:
- Fistuloequestrectomía: implica la escisión de los canales de la fístula junto con secuestros óseos;
- Sequestrnecrectomía: consiste en la resección de secuestros de la caja compactada después de la trepanación ósea, o la eliminación de la cavidad ósea en forma de aplanamiento navicular;
- Fistulosequestrnecrectomía (otro nombre: necrectomía extendida) implica la escisión de una pieza de necrosis, secuestro, granulación, fístula o tejido cicatricial dentro de estructuras sanas;
- La trepanación del hueso tubular largo con secuestrnecrectomía se realiza para obtener acceso a la caja compactada en el canal de médula ósea con mayor reanudación de su permeabilidad;
- Eliminación del enfoque osteomielítico seguido de la osteosíntesis de distracción de compresión percutánea bilocal para reemplazar el defecto óseo.
Las intervenciones restaurativas implican el reemplazo de defectos de tejido pronunciados y pueden ser las siguientes:
- Plásticos de tejido blando (transferencias de colgajo);
- Reemplazo de plástico con tejido vascularizado;
- Técnicas combinadas;
- Llenado de cavidad residual;
- Plastia de cavidades óseas con tejidos alimentados con sangre (por ejemplo, mioplastia);
- Cirugía de reemplazo utilizando el método Ilizarov, osteosíntesis extra axial.
Prevención
La prevención consiste en el diagnóstico temprano, hospitalización oportuna, que brinda atención terapéutica y quirúrgica completa a los pacientes con cualquier proceso infeccioso inflamatorio. Si es necesario, prescribe cursos de terapia con antibióticos, plasma antiestáfilocócico e inmunización con anatoxina estafilocócica, autovacunación, estimulación de las funciones del sistema reticulo-endotelial. Es obligatorio excluir la posibilidad de impacto agresivo de factores provocadores, como un cambio brusco en la temperatura ambiente (hipotermia, sobrecalentamiento), trauma, etc.
Evite el desarrollo de osteomielitis hematógena aguda se puede evitar evitando la influencia de factores potencialmente desfavorables. Por ejemplo, estamos hablando de procesos infecciosos intercurrentes, situaciones estresantes, actividad física excesiva, factores de frío o calor excesivos.
Las intervenciones terapéuticas comunes incluyen:
- Liderando un estilo de vida saludable;
- Una dieta completa, variada y de calidad;
- Evitando situaciones estresantes;
- Apoyo inmune regular;
- Saneamiento oportuno de focos infecciosos;
- Buscando ayuda médica oportuna para lesiones, traumas, heridas.
Un papel importante juega y evita la automedicación: en el desarrollo de procesos patológicos, con lesiones (tanto cerradas como abiertas) con los médicos son obligatorias.
Pronóstico
Todos los pacientes que se han sometido a una osteomielitis hematógena aguda, necesariamente puesto en el registro dispensario. Esto es necesario para la detección oportuna de la recurrencia de la enfermedad (exacerbación), evaluación de los resultados de la terapia, la terapia antibiótica preventiva (por ejemplo, en los períodos más "peligrosos": primavera y otoño). Una persona que ha contraído la enfermedad debe visitar a su médico de atención primaria al menos dos veces al año.
Desde el primer día después de la intervención quirúrgica para la osteomielitis hematógena, el paciente aumenta gradualmente la actividad motora:
- Permitir giros dentro de los límites de la cama;
- Realizar ejercicios de respiración (ejercicios estáticos y dinámicos);
- Recomiende levantar el torso mientras se aferra a un dispositivo de suspensión sobre la cama.
Para acelerar la rehabilitación, mejorar los procesos tróficos y metabólicos, se prescriben procedimientos físicos, en particular, magnetoterapia y UVB. Un curso terapéutico de fisioterapia puede incluir de cinco a diez procedimientos.
En general, la osteomielitis hematógena aguda tiene un pronóstico condicionalmente favorable. Las posibilidades de recuperación del paciente y la plena restauración de la funcionalidad de los mecanismos musculoesqueléticos dependen del grado de proceso patológico y del éxito de la terapia seleccionada, así como de la puntualidad y radicalidad del tratamiento quirúrgico.
Lista de libros y estudios autorizados relacionados con el estudio de la osteomielitis hematógena aguda
- "Infecciones óseas y articulares: de microbiología hasta diagnóstico y tratamiento" - Autores: W. Zimmerli, M. E. Corti (Año: 2015)
- "Osteomielitis: diagnóstico, tratamiento y pronóstico" - por Mahmut Nedim Doral (Año: 2012)
- "Infecciones osteoarticulares pediátricas" - por Pierre Lascombes, Antoine G. S. Lascombes (Año: 2017)
- "Osteomielitis: factores de riesgo, diagnóstico y opciones de tratamiento" - por Thore Zantop (Año: 2016)
- "Osteomielitis - Diccionario médico, bibliografía y guía de investigación anotada para las referencias de Internet" - por publicaciones de salud íconas (Año: 2004)
- "Osteomielitis: síntomas, causas y tratamientos" - por Alton Carr (año: 2012)
- "Avances de investigación de osteomielitis" - por Carlos A. Leonard (año: 2007)
- "Infecciones óseas y articulares: de bacteriología a diagnóstico y tratamiento" - por Andreas F. mavrogenis (Año: 2018)
- "Manual de procedimientos de microbiología clínica, Vol. 1" de Amy L. Leber (año: 2016)
- "Osteomielitis: nuevas ideas para el profesional de la salud: edición 2012" - por Q. Ashton Acton (Año: 2012)
Literatura
Kotelnikov, G. P. Traumatology / Editado por Kotelnikov G. P.., Mironov S. P. - Moscú: Geotar-Media, 2018.

