Médico experto del artículo.
Nuevos artículos
Anaplasmosis granulocítica humana
Último revisado: 12.07.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
La anaplasmosis es una enfermedad infecciosa transmisible, es decir, transmitida por insectos hematófagos. En este caso, la enfermedad se propaga por garrapatas ixódidas, los mismos artrópodos que también pueden transmitir la encefalitis transmitida por garrapatas y la borreliosis.
La anaplasmosis presenta síntomas polimórficos y una estacionalidad característica (principalmente primavera-verano), asociada a períodos de actividad natural de las garrapatas. Una persona infectada no transmite la infección, por lo que el contacto con ella no supone un peligro para los demás. [ 1 ]
Epidemiología
La anaplasmosis fue descrita por primera vez en 1994 por Chen et al. (J Clin Micro 1994; 32(3):589-595). Se han identificado casos de anaplasmosis en todo el mundo; en Estados Unidos, se reporta con mayor frecuencia en la región norte del Medio Oeste y el Noreste. También se ha reportado actividad de la enfermedad en el norte de Europa y el Sudeste Asiático.[ 2 ],[ 3 ],[ 4 ],[ 5 ]
En Rusia, la infección por anaplasmosis a través de garrapatas se presenta en un 5-20% de los casos (la gran mayoría se concentra en la región del Baikal y el Krai de Perm). En Bielorrusia, las tasas de infección oscilan entre el 4% y el 25% (la mayor prevalencia se registra en los bosques de Belovezhskaya Pushcha). En Ucrania y Polonia, la tasa de prevalencia es aproximadamente la misma: 23%. El número de casos de anaplasmosis en Estados Unidos notificados a los CDC ha aumentado de forma constante desde que se empezó a registrar la enfermedad, pasando de 348 casos en el año 2000 a un máximo de 5762 casos en 2017. Los casos notificados en 2018 fueron significativamente menores, pero aumentaron hasta aproximadamente el 20% en 2019, con 5655 casos. [ 6 ]
La anaplasmosis se caracteriza por su estacionalidad, que corresponde al período activo de las garrapatas ixódidas. El pico de infecciones se observa desde mediados de primavera hasta finales de verano, o más precisamente, desde abril hasta principios de septiembre. Por lo general, los anaplasmas se encuentran en la misma zonalidad que otros tipos de infecciones transmitidas por garrapatas, en particular, la borrelia patógena. Se ha determinado que una garrapata ixódida puede ser portadora simultánea de hasta siete patógenos de enfermedades virales y microbianas. Por ello, más de la mitad de los casos de la enfermedad son infecciones mixtas (lesiones por varios patógenos infecciosos al mismo tiempo), lo que empeora significativamente el pronóstico de la patología. En la mayoría de los pacientes, la anaplasmosis se detecta en combinación con borreliosis o encefalitis transmitidas por garrapatas, o con ehrlichiosis monocítica. En más del 80% de los casos, se observa coinfección con anaplasmosis y borreliosis.
Causas anaplasmosis
El agente causal de la patología infecciosa es el anaplasma (nombre completo: Anaplasma phagocytophilum), la bacteria intracelular más pequeña. Al ingresar al torrente sanguíneo humano, penetra en los granulocitos y se propaga a todo el cuerpo.
En condiciones naturales, el anaplasma suele asentarse en el cuerpo de ratones y ratas, y en zonas habitadas, perros, gatos, caballos y otros animales pueden infectarse. Sin embargo, no representan un peligro para las personas: incluso si un animal infectado muerde a una persona, no se produce la infección. [ 7 ]
El peligro para las personas en cuanto al desarrollo de anaplasmosis es un ataque de una garrapata ixódida, ya que durante la picadura secreta saliva en la herida, que contiene anaplasma.
Las bacterias que causan la anaplasmosis tienen un diámetro inferior a una micra. Ingresan al torrente sanguíneo sistémico junto con la saliva del insecto. Al penetrar en el tejido de los órganos internos, el patógeno activa el proceso inflamatorio. Las bacterias comienzan a multiplicarse rápidamente, lo que provoca la supresión del sistema inmunitario y, como consecuencia, la aparición de enfermedades infecciosas secundarias, ya sean microbianas, víricas o fúngicas.
El principal reservorio es el ratón de patas blancas (Peromyscus leucopus); sin embargo, se ha identificado una amplia gama de mamíferos silvestres y domésticos como reservorios. [ 8 ], [ 9 ] Las garrapatas pueden propagar la infección entre animales silvestres y de granja, en particular ungulados, perros, roedores e incluso aves que migran regularmente y, por lo tanto, facilitan una mayor transmisión del patógeno. Anaplasma vive en los animales durante varias semanas, durante las cuales los insectos previamente no infectados se convierten en propagadores.
Factores de riesgo
Las garrapatas hematófagas pueden transmitir diversas infecciones. Las más conocidas son la encefalitis transmitida por garrapatas y la borreliosis, y un patógeno como el anaplasma se aisló hace apenas unas décadas.
El riesgo de infección por anaplasma depende del número total de garrapatas en una zona determinada, el porcentaje de insectos infectados y el comportamiento humano. En zonas con alto riesgo de anaplasmosis, el peligro amenaza principalmente a quienes descansan o trabajan en bosques, plantaciones forestales y parques; por ejemplo, se consideran categorías de riesgo especiales cazadores, pescadores, recolectores de setas, silvicultores, turistas, agricultores, personal militar, etc.
Las garrapatas ixódidas son sensibles al clima: prefieren vivir en zonas con humedad moderada o abundante, precipitaciones frecuentes o cubiertas de matorrales abundantes, donde la humedad puede mantenerse en torno al 80 %. Su prioridad son los bosques caducifolios y mixtos, los claros, las estepas forestales, los parques, las plazas y los jardines. En los últimos años, los artrópodos hematófagos se han extendido considerablemente a las regiones montañosas y septentrionales. [ 10 ]
Patogenesia
La anaplasmosis se transmite cuando una garrapata ataca mientras chupa sangre. En el entorno de las garrapatas, la infección se transmite de la hembra a la descendencia, lo que provoca una circulación constante de patógenos. No se ha comprobado la vía de transmisión del anaplasma por contacto (a través de lesiones cutáneas), ni la vía digestiva (al consumir leche o carne).
Las personas están más expuestas a los ataques de garrapatas en primavera y verano, cuando la actividad de los insectos alcanza su punto máximo. El inicio de la temporada de garrapatas varía según las condiciones climáticas. Si la primavera es cálida y temprana, los artrópodos comienzan a "cazar" a finales de marzo, aumentando significativamente su actividad en la segunda mitad del verano debido a la acumulación de grandes cantidades de bacterias.
Los insectos están activos prácticamente todo el día, pero en climas cálidos y soleados su mayor agresividad se observa entre las ocho y las once de la mañana, disminuyendo gradualmente y aumentando de nuevo entre las cinco y las ocho de la tarde. En días nublados, la actividad diaria de las garrapatas es aproximadamente la misma. Se observa una disminución de su actividad en condiciones de calor y durante lluvias intensas.
Los insectos hematófagos viven principalmente en bosques extensos, con menos frecuencia en bosques pequeños, franjas forestales y estepas forestales. Las garrapatas son más comunes en lugares húmedos, en barrancos, matorrales, cerca de arroyos y senderos. También viven en ciudades: en las orillas de los ríos, en reservas naturales, así como en parques y plazas, y detectan la proximidad de un objeto vivo por el olfato a una distancia de 10 metros.
La garrapata pasa por varias etapas de desarrollo: huevo, larva, ninfa y adulto. Para asegurar el desarrollo normal de todas las etapas, necesita la sangre de un animal de sangre caliente, por lo que busca diligentemente un "sustento": puede ser un pequeño animal del bosque o un ave, así como animales grandes o ganado. Al succionar la sangre, la garrapata comparte las bacterias con el animal, convirtiéndose así en un reservorio adicional de infección. Se produce una especie de circulación bacteriana: de la garrapata a un ser vivo y de vuelta a la garrapata. Además, las células bacterianas también pueden propagarse del insecto a sus crías. [ 11 ]
La infección en las personas se transmite por picaduras de garrapatas. El patógeno entra al cuerpo humano a través de la piel afectada y penetra en el torrente sanguíneo, llegando luego a diversos órganos internos, incluyendo los distantes, lo que causa el cuadro clínico de anaplasmosis.
Anaplasma infecta los granulocitos, principalmente los neutrófilos maduros. Se forman colonias bacterianas completas de mórula dentro del citosol leucocitario. Tras la infección, el patógeno penetra en la célula, comienza a multiplicarse en la vacuola citoplasmática y luego la abandona. El mecanismo patológico del desarrollo de la enfermedad se acompaña de daño a los macrófagos esplénicos, así como a las células hepáticas y de la médula ósea, los ganglios linfáticos y otras estructuras, dentro de las cuales comienza a desarrollarse una reacción inflamatoria. Ante el daño leucocitario y el desarrollo del proceso inflamatorio, el sistema inmunitario se suprime, lo que no solo agrava la situación, sino que también contribuye a la aparición de una infección secundaria de cualquier origen. [ 12 ]
Síntomas anaplasmosis
En la anaplasmosis, se pueden observar síntomas extensos de diversa gravedad, dependiendo de las características de la evolución de la enfermedad. Los primeros signos aparecen al final del período de incubación latente, que dura desde varios días hasta varias semanas (generalmente unas dos semanas), si se cuenta desde el momento en que la bacteria entra en el torrente sanguíneo humano. [ 13 ]
En casos leves, el cuadro clínico es similar al de una infección viral respiratoria aguda (IRA) común. Los siguientes síntomas son típicos:
- un fuerte deterioro de la salud;
- aumento de la temperatura a 38,5°C;
- fiebre;
- un fuerte sentimiento de debilidad;
- pérdida de apetito, dispepsia;
- dolor en la cabeza, músculos, articulaciones;
- A veces: sensación de dolor y sequedad en la garganta, tos, malestar en la zona del hígado.
En casos moderados, la gravedad de los síntomas es más evidente. A los síntomas anteriores se suman los siguientes:
- mareos y otros signos neurológicos;
- vómitos frecuentes;
- dificultad para respirar;
- disminución de la diuresis diaria (posible desarrollo de anuria);
- hinchazón de tejidos blandos;
- disminución del ritmo cardíaco, disminución de la presión arterial;
- molestias en la zona del hígado.
Si el paciente padece inmunodeficiencia, la anaplasmosis se agrava especialmente en este contexto. Se presentan los siguientes síntomas:
- temperatura elevada persistente, sin normalización durante varias semanas;
- signos neurológicos pronunciados, a menudo con un cuadro de daño cerebral general (alteración de la conciencia, desde letargo hasta estado comatoso), convulsiones generalizadas;
- aumento del sangrado, desarrollo de hemorragia interna (sangre en heces y orina, vómitos con sangre);
- alteraciones del ritmo cardíaco.
Las manifestaciones de afectación del sistema nervioso periférico incluyen plexopatía braquial, parálisis de pares craneales, polineuropatía desmielinizante y parálisis bilateral del nervio facial. La recuperación de la función neurológica puede tardar varios meses.[ 14 ],[ 15 ],[ 16 ]
Primeros signos
Inmediatamente después del período de incubación, que dura en promedio entre 5 y 22 días, aparecen los primeros síntomas:
- aumento repentino de la temperatura (temperatura febril);
- dolor de cabeza;
- fatiga severa, debilidad;
- diversas manifestaciones de dispepsia: desde dolor en la zona abdominal y hepática hasta vómitos intensos;
- disminución de la presión arterial, mareos;
- aumento de la sudoración.
Síntomas como dolor y ardor de garganta, y tos, no se presentan en todos los pacientes, pero no se descartan. Como puede observarse, el cuadro clínico es inespecífico y se asemeja bastante a cualquier infección respiratoria viral, incluida la gripe. Por lo tanto, existe una alta probabilidad de un diagnóstico erróneo. Se puede sospechar anaplasmosis si el paciente indica una picadura reciente de garrapata. [ 17 ]
Anaplasmosis en un niño
Si en los adultos la anaplasmosis se transmite por la picadura de una garrapata, en los niños existe otra vía de transmisión: de la madre al feto. La enfermedad se caracteriza por fiebre alta, dolor de cabeza y muscular, ritmo cardíaco lento y disminución de la presión arterial.
El cuadro clínico de la anaplasmosis suele presentarse en una forma moderada a grave; sin embargo, este tipo de progresión es característico principalmente de pacientes adultos. Los niños padecen la enfermedad infecciosa principalmente en forma leve. Solo en algunos casos, los niños desarrollan hepatitis anictérica con aumento de la actividad de las transaminasas. Con menor frecuencia, se observa daño renal con desarrollo de hipoisostenuria, proteinuria y eritrocituria, así como un aumento de los niveles de creatinina y urea en sangre. En casos aislados, la patología se complica con shock tóxico infeccioso, insuficiencia renal aguda, síndrome de dificultad respiratoria aguda y meningoencefalitis. [ 18 ]
El tratamiento de la enfermedad, tanto en niños como en adultos, se basa en la administración de doxiciclina. Generalmente, este medicamento se prescribe a niños a partir de los 12 años. Sin embargo, se han descrito casos de tratamiento previo con doxiciclina, en particular a partir de los 3-4 años. La dosis se ajusta individualmente.
Etapa
Hay tres etapas de desarrollo de la anaplasmosis: aguda, subclínica y crónica.
La fase aguda se caracteriza por fluctuaciones de temperatura a valores altos (40-41 °C), pérdida de peso aguda y debilidad, disnea, ganglios linfáticos agrandados, aparición de rinitis purulenta y conjuntivitis, y esplenomegalia. Algunos pacientes experimentan aumento de la sensibilidad causado por la irritación de las meninges, así como convulsiones, fasciculaciones musculares, poliartritis y parálisis de pares craneales. [ 19 ]
La fase aguda se transforma gradualmente en una fase subclínica, en la que se observan anemia, trombocitopenia y leucopenia (en algunos casos, leucocitosis). Después de aproximadamente 1,5 a 4 meses (incluso sin tratamiento), puede presentarse recuperación o la siguiente fase crónica de la enfermedad. Se caracteriza por anemia, trombocitopenia, edema y la adición de patologías infecciosas secundarias. [ 20 ]
Formas
Según la intensidad de los síntomas se distinguen los siguientes tipos de anaplasmosis:
- latente, asintomática (subclínica);
- manifiesto (explícito).
Dependiendo de la gravedad de la enfermedad infecciosa se distinguen casos leves, moderados y graves.
Además, se hace una distinción entre anaplasmosis plaquetaria y granulocítica, sin embargo, el daño plaquetario es característico solo en relación con la medicina veterinaria, ya que se encuentra principalmente en gatos y perros. [ 21 ]
El anaplasma es un patógeno no solo en humanos, sino también en perros, vacas, caballos y otras especies animales. La anaplasmosis transmitida por garrapatas en humanos se puede encontrar en casi cualquier parte del mundo, ya que las garrapatas, portadoras de la enfermedad, viven tanto en países europeos como asiáticos.
La anaplasmosis del ganado vacuno y otros animales de granja es una enfermedad conocida desde hace mucho tiempo, descrita por primera vez en el siglo XVIII: entonces se denominaba fiebre de las garrapatas y afectaba principalmente a cabras, terneros y ovejas. La existencia de anaplasmosis granulocítica en caballos se confirmó oficialmente en 1969, y en perros, en 1982. [ 22 ] Además de las garrapatas, los tábanos, las moscas que pican, los mosquitos, las chinches de las ovejas y las moscas negras pueden ser portadores de la infección.
La anaplasmosis en ovejas y otros animales de granja se manifiesta por los siguientes signos iniciales:
- aumento repentino de la temperatura;
- coloración amarillenta de los tejidos mucosos debido al exceso de bilirrubina en el torrente sanguíneo;
- dificultad para respirar, respiración pesada, signos de hipoxia;
- ritmo cardíaco acelerado;
- pérdida de peso rápida;
- pérdida de apetito;
- apatía, letargo;
- trastornos digestivos;
- disminución en la producción de leche;
- edema (papada y extremidades);
- tos.
La infección animal suele estar causada por trastornos alimentarios. Por lo tanto, las personas enfermas, debido a un metabolismo alterado, intentan saborear y masticar objetos incomestibles. La insuficiencia metabólica y la supresión de los procesos de oxido-reducción provocan la alteración de la hematopoyesis, una disminución del nivel de hemoglobina en sangre y el desarrollo de hipoxia. La intoxicación conlleva el desarrollo de reacciones inflamatorias, con edemas y hemorragias. El diagnóstico correcto y la prescripción oportuna del tratamiento son decisivos en el pronóstico de la patología. [ 23 ]
Un número considerable de animales, tanto domésticos como salvajes, pueden actuar como reservorio del agente causante de la anaplasmosis. Al mismo tiempo, perros, gatos e incluso los propios humanos son huéspedes accidentales que no actúan como transmisores de la infección a otros seres vivos.
La anaplasmosis felina es la más rara, solo se presenta en casos aislados. Los animales se cansan con facilidad, tienden a evitar cualquier actividad, descansan principalmente y prácticamente no comen. Con frecuencia se presenta ictericia.
La anaplasmosis canina tampoco presenta síntomas específicos. Se observan depresión, fiebre, hepatomegalia y esplenomegalia, y cojera. Se han descrito casos de tos, vómitos y diarrea en animales. Cabe destacar que en Norteamérica la patología presenta un curso predominantemente leve, mientras que en países europeos se observan con frecuencia desenlaces mortales.
En la mayoría de los animales, el pronóstico de la anaplasmosis es favorable, siempre que la terapia antibiótica se administre oportunamente. El hemograma se estabiliza en un plazo de dos semanas desde el inicio del tratamiento. No se han descrito desenlaces fatales en perros y gatos. Se observa una evolución más compleja de la patología en una infección combinada, cuando el anaplasma se combina con otros patógenos transmitidos durante la picadura de una garrapata. [ 24 ]
Complicaciones y consecuencias
Si un paciente con anaplasmosis no busca atención médica o el tratamiento inicial se prescribe incorrectamente, el riesgo de complicaciones aumenta significativamente. Desafortunadamente, esto ocurre con bastante frecuencia, y en lugar de una infección por rickettsias, el paciente comienza a recibir tratamiento para una infección viral respiratoria aguda, influenza o bronquitis aguda. [ 25 ]
Es importante comprender que las complicaciones de una enfermedad infecciosa pueden ser realmente peligrosas, ya que a menudo tienen consecuencias graves, e incluso la muerte del paciente. Entre las complicaciones más comunes se encuentran las siguientes:
- monoinfección;
- insuficiencia renal;
- daño al sistema nervioso central;
- insuficiencia cardíaca, miocarditis;
- aspergilosis pulmonar, insuficiencia respiratoria;
- choque tóxico infeccioso;
- neumonía atípica;
- coagulopatía, hemorragia interna;
- meningoencefalitis.
Estas son las consecuencias más comunes, aunque no todas conocidas, que pueden desarrollarse como resultado de la anaplasmosis. Por supuesto, existen casos de recuperación espontánea de la enfermedad, lo cual es típico en personas con un sistema inmunitario fuerte. Sin embargo, si el sistema inmunitario está deteriorado (por ejemplo, si una persona ha estado enferma recientemente, padece enfermedades crónicas, ha recibido tratamiento inmunosupresor o se ha sometido a una cirugía), es muy probable que se presenten complicaciones. [ 26 ]
El resultado más desfavorable puede ser la muerte del paciente como resultado de una falla orgánica múltiple.
Diagnostico anaplasmosis
La anamnesis epidemiológica desempeña un papel importante en el diagnóstico de la anaplasmosis. El médico debe prestar atención a factores como las picaduras de garrapatas, la estancia del paciente en una zona endémica de enfermedades infecciosas y sus visitas a bosques y parques forestales durante el último mes. La información epidemiológica obtenida, en combinación con los síntomas existentes, ayuda a orientar y a realizar el diagnóstico de forma adecuada. Los cambios en el hemograma proporcionan información adicional, pero el principal factor diagnóstico es el análisis de laboratorio.
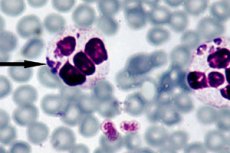
El método más eficaz para diagnosticar la anaplasmosis se considera la microscopía directa de campo oscuro, cuya esencia es la visualización de las estructuras embrionarias (mórulas) dentro de los neutrófilos mediante microscopía óptica de un frotis fino de sangre teñido con Romanovsky-Giemsa. La mórula visible se forma aproximadamente entre el tercer y el séptimo día tras la introducción de la bacteria. Este método de investigación relativamente simple también presenta una desventaja, ya que muestra una eficacia insuficiente con niveles bajos de anaplasma en sangre. [ 27 ]
La exploración clínica general, y en particular el hemograma completo, muestra leucopenia con desviación a la izquierda de la fórmula leucocitaria y un aumento moderado de la VSG. Muchos pacientes presentan anemia y pancitopenia.
El análisis general de orina revela hipoisostenuria, hematuria y proteinuria.
La bioquímica sanguínea indica aumento de la actividad de las pruebas hepáticas (AST, ALT), LDH, aumento de los niveles de urea, creatinina y proteína C reactiva.
Los anticuerpos contra la anaplasmosis se determinan mediante el método de reacción serológica (ELISA). El diagnóstico se basa en la determinación de la dinámica de los títulos de anticuerpos específicos contra antígenos bacterianos. Los anticuerpos IgM iniciales aparecen a partir del undécimo día de la enfermedad, alcanzando su nivel máximo entre el día 12 y el 17. Posteriormente, su número disminuye. Los anticuerpos IgG pueden detectarse ya desde el primer día del proceso infeccioso: su concentración aumenta gradualmente y alcanza su nivel máximo entre los días 37 y 39. [ 28 ]
La PCR para la anaplasmosis es el segundo método de diagnóstico directo más común para detectar ADN anaplasmático. El biomaterial para el análisis por PCR es plasma sanguíneo, fracción leucocitaria y líquido cefalorraquídeo. También es posible examinar la garrapata, si la hay.
El diagnóstico instrumental implica los siguientes procedimientos:
- Examen radiográfico de los pulmones (imagen de bronquitis o neumonía, ganglios linfáticos agrandados);
- electrocardiografía (imagen de conducción alterada);
- Examen ecográfico de los órganos abdominales (hígado agrandado, tejido hepático alterado de forma difusa).
Diagnóstico diferencial
La diferenciación de las diversas rickettsiosis endémicas se realiza teniendo en cuenta los signos clínicos y epidemiológicos. Es importante prestar atención a los datos epidemiológicos típicos de la mayoría de las rickettsiosis endémicas (viaje a un foco endémico, estacionalidad, ataques de garrapatas, etc.), así como a síntomas como la ausencia de afectación primaria, la adenopatía regional y la ausencia de exantema.
En algunos casos, la anaplasmosis puede asemejarse al tifus epidémico con una evolución moderada, así como a una forma leve de la enfermedad de Bril. En el tifus, los síntomas neurológicos son más pronunciados, se presenta exantema roséolo-petequial, síntomas de Chiari-Avtsyn y Govorov-Godelier, taquicardia, enantema de Rosenberg, etc. [ 29 ]
Es importante distinguir la anaplasmosis de la gripe y las infecciones virales respiratorias agudas (IRV) a tiempo. En la gripe, el período febril es corto (3-4 días), la cefalea se concentra en la región superciliar y temporal. Se presentan síntomas catarrales (tos, rinorrea) y no hay hepatomegalia.
Otra enfermedad que requiere diferenciación es la leptospirosis. Esta patología se caracteriza por dolor intenso en los músculos de la pantorrilla, escleritis, taquicardia y leucocitosis neutrofílica. La leptospirosis grave se caracteriza por ictericia de la esclerótica y la piel, síndrome meníngeo y alteraciones del líquido cefalorraquídeo de tipo meningitis serosa. El diagnóstico se establece mediante la determinación de leptospira en sangre y orina, así como una reacción positiva de aglutinación y lisis.
El dengue se caracteriza por una curva de temperatura de dos ondas, dolor articular intenso, cambios típicos en la marcha y taquicardia inicial. En la segunda onda, aparece una erupción cutánea con picazón, seguida de descamación. El diagnóstico se basa en el aislamiento del virus.
La brucelosis se caracteriza por fiebre ondulante, sudoración profusa, artralgia y mialgia migratoria, micropoliadenitis con daño subsiguiente al sistema musculoesquelético, nervioso y genitourinario. [ 30 ]
La ehrlichiosis y la anaplasmosis son dos infecciones por rickettsias con un curso clínico muy similar. Suelen comenzar de forma aguda, como una infección viral aguda. Los síntomas inespecíficos incluyen fiebre alta con escalofríos, debilidad, dolor muscular, náuseas y vómitos, tos y cefalea. Sin embargo, las erupciones cutáneas no son típicas de la anaplasmosis, a diferencia de la ehrlichiosis, que se caracteriza por la presencia de elementos papulares o petequiales en las extremidades y el tronco.
Tanto la anaplasmosis como la ehrlichiosis pueden complicarse con coagulación intravascular diseminada, insuficiencia multiorgánica, síndrome convulsivo y desarrollo de un estado comatoso. Ambas enfermedades se clasifican como infecciones con un curso complejo asociado a un mayor riesgo de muerte en personas con inmunodeficiencia. El desarrollo de un proceso infeccioso es especialmente peligroso en pacientes que han recibido tratamiento inmunosupresor previo, se han sometido a cirugía para extirpar el bazo o en pacientes con infección por VIH.
Las pruebas serológicas y la PCR son fundamentales para el diagnóstico diferencial de la anaplasmosis o la ehrlichiosis. Se detectan inclusiones citoplasmáticas en monocitos (en la ehrlichiosis) o granulocitos (en la anaplasmosis).
La borreliosis y la anaplasmosis tienen una prevalencia endémica común y se desarrollan tras la picadura de una garrapata ixódida, pero el cuadro clínico de estas infecciones es diferente. En la borreliosis, se observa una reacción inflamatoria cutánea local en el lugar de la picadura, denominada eritema migratorio transmitido por garrapatas, aunque también es posible una evolución eritematosa. A medida que la borrelia se propaga por el cuerpo, se ven afectados los sistemas musculoesquelético, nervioso y cardiovascular, así como la piel. Son características la cojera, el letargo y la disfunción cardíaca. Aproximadamente seis meses después de la infección, se produce un daño articular grave y el sistema nervioso se resiente. El diagnóstico se limita al uso de métodos de ELISA, PCR e inmunotransferencia. [ 31 ]
¿A quién contactar?
Tratamiento anaplasmosis
El principal tratamiento para la anaplasmosis es la terapia con antibióticos. Las bacterias son sensibles a las tetraciclinas, por lo que la opción preferida suele ser la doxiciclina, que los pacientes toman por vía oral a dosis de 100 mg dos veces al día. La duración del tratamiento es de 10 días a tres semanas. [ 32 ]
Además de las tetraciclinas, el anaplasma también es sensible a los anfenicoles, en particular a la levomicetina. Sin embargo, los especialistas no recomiendan el uso de este antibiótico, lo que se asocia a sus graves efectos secundarios: durante el tratamiento, los pacientes desarrollan granulocitopenia, leucopenia y trombocitopenia. [ 33 ]
A las pacientes durante el embarazo y la lactancia se les prescribe amoxicilina o penicilinas protegidas en dosis individuales.
Si se recetan antibióticos dentro de los tres días posteriores a la picadura de garrapata, se realiza un tratamiento abreviado de una semana. Si se consulta con un médico posteriormente, se aplica el régimen de tratamiento completo.
Además, se realiza una terapia sintomática, durante la cual se pueden prescribir los siguientes grupos de medicamentos:
- medicamentos antiinflamatorios no esteroides;
- hepatoprotectores;
- productos multivitamínicos;
- antipiréticos;
- analgésicos;
- medicamentos para la corrección de trastornos concomitantes de los sistemas respiratorio, cardiovascular y nervioso.
La eficacia clínica del tratamiento se evalúa en función de sus resultados: los signos positivos incluyen la disminución de la gravedad y la desaparición de los síntomas, la normalización de la dinámica de los trastornos en los estudios de laboratorio e instrumentales, y cambios en los títulos de anticuerpos específicos contra anaplasma. En caso necesario, se sustituyen los fármacos y se prescribe un nuevo ciclo de tratamiento.
Medicamentos
El régimen de tratamiento más utilizado para la anaplasmosis es:
- Doxiciclina o su análogo soluble Unidox Solutab – 100 mg dos veces al día;
- Amoxicilina (según esté indicado o si no es posible utilizar doxiciclina): 500 mg tres veces al día;
- En los casos graves de anaplasmosis, el fármaco óptimo se considera ceftriaxona en cantidad de 2 g por vía intravenosa una vez al día.
Las preparaciones de penicilina, cefalosporinas de segunda y tercera generación y macrólidos también pueden considerarse como antibióticos alternativos.
Dado que el uso de antibióticos para la anaplasmosis suele ser a largo plazo, las consecuencias de dicha terapia pueden ser muy diversas: con mayor frecuencia, los efectos secundarios se manifiestan como trastornos digestivos y erupciones cutáneas. Tras finalizar el tratamiento, se prescriben necesariamente un conjunto de medidas para eliminar dichas consecuencias y restablecer el funcionamiento adecuado del sistema digestivo.
La consecuencia más común de la terapia con antibióticos es la disbacteriosis intestinal, que se desarrolla como resultado del efecto depresor de los fármacos antibacterianos tanto sobre los microorganismos patógenos como sobre la microflora natural del organismo. Para restaurar dicha microflora, el médico prescribe probióticos y eubióticos.
Además de la disbacteriosis, el tratamiento antibiótico prolongado puede contribuir al desarrollo de infecciones fúngicas. Por ejemplo, suele desarrollarse candidiasis oral y vaginal.
Otro posible efecto secundario es la alergia, que puede ser limitada (erupción cutánea, rinitis) o compleja (shock anafiláctico, edema de Quincke). Estas afecciones requieren la suspensión inmediata (sustitución) del fármaco y medidas antialérgicas de emergencia, con antihistamínicos y glucocorticoides.
Junto con la terapia antibiótica, se prescriben medicamentos sintomáticos. Así, en caso de fiebre alta o intoxicación grave, se utilizan soluciones desintoxicantes; en caso de edema y deshidratación; en caso de neuritis, artritis y dolor articular, se utilizan antiinflamatorios no esteroideos y fisioterapia. A los pacientes con daño cardiovascular se les prescribe Asparkam o Panangin 500 mg tres veces al día, y Riboxin 200 mg cuatro veces al día.
Si se detecta una inmunodeficiencia, se indica Timalin en dosis de 10 a 30 mg al día durante dos semanas. En pacientes con manifestaciones autoinmunes, por ejemplo, artritis recurrente, se recomienda Delagil en dosis de 250 mg al día en combinación con antiinflamatorios no esteroideos.
La terapia con vitaminas implica el uso de medicamentos que contienen vitaminas C y E.
Además, se incluyen en el régimen de tratamiento agentes vasculares (ácido nicotínico, Complamin). Para facilitar la penetración de los fármacos antibacterianos en el sistema nervioso central, se administra a los pacientes Euphyllin, solución de glucosa, así como fármacos para optimizar la circulación cerebral y nootrópicos (piracetam, cinarizina).
En los casos crónicos de la enfermedad está indicado el tratamiento inmunocorrector.
Prevención
Los portadores de anaplasmosis viven en el suelo, pero pueden trepar por hierbas altas y arbustos de hasta 0,7 m de altura y esperar allí a un posible portador. Una garrapata es prácticamente insensible, por lo que a menudo se pasa por alto la picadura.
Como medida preventiva, se recomienda usar ropa que proteja contra los ataques de insectos y, si es necesario, repelentes especiales. Después de cada paseo (especialmente en el bosque), revise todo su cuerpo: si encuentra una garrapata, retírela inmediatamente. La extracción se realiza con pinzas o tenazas puntiagudas, sujetando el artrópodo lo más cerca posible de la zona adyacente a la superficie de la piel. Debe extraerse con mucho cuidado, con movimientos de sacudida y torsión, procurando que ninguna parte del cuerpo de la garrapata se desprenda ni quede dentro de la herida. Para prevenir infecciones, es importante tratar la zona de la picadura con un antiséptico al finalizar el procedimiento.
Tras cualquier estancia, incluso breve, en la zona forestal, es necesario revisar la piel, y no solo en las zonas visibles: es fundamental revisar los pliegues cutáneos, ya que los insectos suelen buscar zonas del cuerpo con alta humedad, como las axilas y las ingles, debajo de las glándulas mamarias y en los pliegues de brazos y piernas. En los niños, entre otras cosas, es importante examinar cuidadosamente la cabeza, el cuello y la zona detrás de las orejas. [ 34 ]
Antes de entrar al apartamento, es recomendable inspeccionar también las cosas y la ropa, porque los insectos pueden entrar incluso en un bolso o en los zapatos.
Para prevenir la infección por anaplasmosis se recomienda:
- evitar caminar en lugares donde puedan vivir insectos chupadores de sangre;
- comprender cómo eliminar adecuadamente las garrapatas y los primeros signos de infección por anaplasmosis;
- Si es necesario, asegúrese de utilizar repelentes de insectos;
- Para paseos por el bosque y el parque, use ropa adecuada (mangas largas, tobillos y pies cubiertos).
Pronóstico
Para la gran mayoría de los pacientes con anaplasmosis, el pronóstico es positivo. Por lo general, alrededor del 50% de los pacientes requieren hospitalización. En algunas personas infectadas, la enfermedad se cura por sí sola, pero algunos síntomas dolorosos desaparecen solo después de un tiempo, en unos pocos meses.
Se observa un empeoramiento del pronóstico con el desarrollo de complicaciones hematológicas y neurológicas, lo cual es típico en pacientes con estados de inmunodeficiencia y enfermedades hepáticas y renales crónicas. La mortalidad es relativamente baja. [ 35 ]
En general, la evolución y el pronóstico de la patología dependen del diagnóstico correcto y la administración oportuna de fármacos antibacterianos y sintomáticos. En casos moderados y graves, los pacientes son ingresados en un hospital de enfermedades infecciosas. Es importante proporcionar al paciente descanso, buena higiene y nutrición. Durante los períodos de fiebre y fiebre alta, la dieta del paciente debe ser extremadamente suave, tanto mecánica como química y térmicamente, minimizando los productos que causan fermentación y putrefacción intestinal. Al mismo tiempo, las comidas deben ser ricas en calorías. Se debe mantener reposo en cama hasta que la temperatura se normalice, más algunos días más. Es importante utilizar agentes etiotrópicos eficaces que aumenten la reactividad específica e inespecífica del organismo.
Si el paciente recibió tratamiento tardío o incorrecto, la enfermedad puede cronificarse. Las personas con anaplasmosis están sujetas a observación médica durante 12 meses. Esta observación implica exámenes regulares por parte de un infectólogo, un terapeuta y, si es necesario, un neurólogo. [ 36 ]
El ganado que ha padecido anaplasmosis se vuelve inmune temporalmente a la infección. Sin embargo, esta inmunidad no dura mucho: unos cuatro meses. Si una hembra preñada ha padecido la enfermedad, sus crías tendrán una inmunidad más prolongada debido a la presencia de anticuerpos en la sangre. Si las crías se infectan, la enfermedad será más leve.

