Médico experto del artículo.
Nuevos artículos
Causas y patogénesis de la pleuroneumonía
Último revisado: 04.07.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
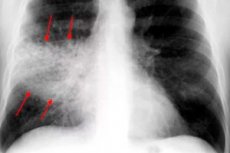
La neumonía bacteriana lobar, o neumonía focal no segmentaria, o inflamación cruposa aguda de los lóbulos del pulmón, que afecta parte de su membrana serosa (pleura) puede diagnosticarse como pleuroneumonía, aunque esta definición no está incluida en la clase CIE-10 de enfermedades del sistema respiratorio.
Obviamente, esto se debe al hecho de que la pleuresía, seca o con derrame pleural, se considera con mayor frecuencia una consecuencia, es decir, una complicación de la neumonía estreptocócica y estafilocócica, que ocurre, aunque no siempre, pero al menos en tres o cuatro casos de cada diez.
Causas
La neumonía es causada por una infección, y la causa más común de pleuroneumonía (neumonía lobar) siempre ha sido y todavía se considera el neumococo Streptococcus pneumoniae, un estreptococo α-hemolítico, un anaerobio (que forma parte de la microbiota nasofaríngea en personas sanas).
Los estudios clínicos han identificado otras causas de pleuroneumonía, incluidos patógenos como:
- gamma-proteobacteria Klebsiella pneumoniae (bacilo de Friedlander);
- cepas encapsuladas y no encapsuladas de Haemophilus influenzae (bacilos de Pfeiffer), una bacteria comensal del tracto respiratorio superior;
- SARM – Staphylococcus aureus resistente a la meticilina (estafilococo dorado), que causa neumonía por derrame pleural;
- Streptococcus pyogenes, un estreptococo β-hemolítico del grupo A, presente en la membrana mucosa de la faringe;
- Pseudomonas aeruginosa (bacilo del pus azul), que causa neumonía nosocomial (adquirida en el hospital);
Entre las infecciones más raras, los neumólogos mencionan el bacilo acuático gramnegativo no esporulado Legionella pneumophila, cuya inhalación puede causar neumonía grave (con una tasa de mortalidad de hasta el 7-8%), así como la neumonía por Mycoplasma. La bacteria M. pneumoniae, que se propaga por gotitas en el aire y por contacto, suele causar infecciones respiratorias leves, siendo la más común la traqueobronquitis. Sin embargo, como demuestra la práctica, en pacientes pediátricos, M. pneumoniae desempeña un papel importante en el desarrollo de neumonía extrahospitalaria (hasta el 56-59% de los casos en niños de cuatro a seis años).
La pleuroneumonía puede ser consecuencia de invasiones parasitarias extensas, en particular de la ascariasis en niños. Lea también: Causas de neumonía aguda en niños.
Factores de riesgo
Los factores predisponentes para el desarrollo de la pleuroneumonía son los mismos que para cualquier neumonía e incluyen:
- portación asintomática de bacterias, en particular neumococos Streptococcus pneumoniae (registrada en diferentes partes del mundo en niveles que oscilan entre el 13% y el 87%);
- Complicaciones infecciosas e inflamatorias después de la gripe;
- enfermedades crónicas del tracto respiratorio superior e inferior, en particular infecciones respiratorias agudas, traqueítis y bronquitis;
- adicción al tabaco y al alcohol;
- disminución temporal de la inmunidad y estados de inmunodeficiencia persistentes;
- reposo prolongado en cama (o estar acostado forzosamente en ciertas condiciones), lo que conduce a un deterioro de la ventilación pulmonar;
- Fibrosis hereditarias y autoinmunes asociadas a esclerodermia sistémica, lupus eritematoso, fibrosis quística.
Los factores de riesgo de neumonía adquirida en el hospital incluyen el uso de anestesia por inhalación (durante intervenciones quirúrgicas), intubación traqueal y ventilación artificial.
Patogenesia
Como es sabido, los elementos estructurales de los pulmones son lóbulos, compuestos por segmentos, cuyo tejido se compone de lobulillos. Los lóbulos pulmonares están rodeados externamente por una fina membrana de tejido conectivo (serosa), la pleura visceral, que también se extiende a los espacios interlobulados. La cavidad pleural (formada por las láminas pleurales parietal y visceral) contiene líquido pleural (generalmente de 10 a 20 ml), lo que facilita el movimiento entre los pulmones y la pared torácica.
Las vías respiratorias inferiores no son estériles: siempre están expuestas a microorganismos patógenos. La patogénesis de la inflamación causada por estos microorganismos se asocia con la invasión y propagación de las bacterias mencionadas al parénquima pulmonar a nivel alveolar, y la respuesta de las células inmunitarias del organismo a esta invasión.
Se supone que los macrófagos alveolares en el tejido pulmonar engullen y destruyen los patógenos, pero las bacterias son capaces de superar esta defensa y comienzan a multiplicarse.
Por ejemplo, la toxina neumocócica neumolisina es una enzima liberada por microbios que se une al colesterol en la membrana citoplasmática de las células pulmonares para formar poros (grandes estructuras oligoméricas en forma de arco y anillo que dañan la membrana celular, permitiendo que el contenido celular sea accesible a las bacterias). La respuesta inflamatoria se produce debido a la unión de la toxina a los receptores TLR4, y los efectos proapoptóticos resultan de la estimulación de la actividad de mediadores inflamatorios como el TNF-α, la IL-1β, la IL-8, el G-CSF y las prostaglandinas.
El efecto de la bacteria Legionella pneumophila se centra en la apoptosis de los macrófagos alveolares en los acinos y bronquiolos respiratorios de los pulmones humanos.
En el caso de la pleuroneumonía, la inflamación se acompaña de la aparición de exudado que contiene fibrina y la posterior infiltración de áreas individuales o de todo el tejido del lóbulo afectado del pulmón, lo que conduce a sus cambios estructurales: compactación homogénea.
Epidemiología
Si bien la incidencia de neumonía en Estados Unidos y Canadá supera los 5 millones de casos anuales, el 80 % de los nuevos casos se consideran ambulatorios, y la neumonía bacteriana lobar o pleuroneumonía se diagnostica en 12 por cada 1.000 pacientes, siendo la mayoría hombres. El riesgo de muerte en casos graves se estima, según las estadísticas de los CDC, entre el 7,3 % y el 11,6 % (en países latinoamericanos, el 13,4 %).
Según el European Respiratory Journal, hasta el 12,5 % de los casos de neumonía intrahospitalaria son causados por Staphylococcus aureus: la tasa en adultos suele ser de 5,15 a 7,06 casos por cada 1.000 personas al año, pero en menores de 4 años y mayores de 60 años supera los 12 casos por cada 1.000. La tasa de mortalidad en Europa es del 9 %.


 [
[