Médico experto del artículo.
Nuevos artículos
Clamidia urogenital
Último revisado: 04.07.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
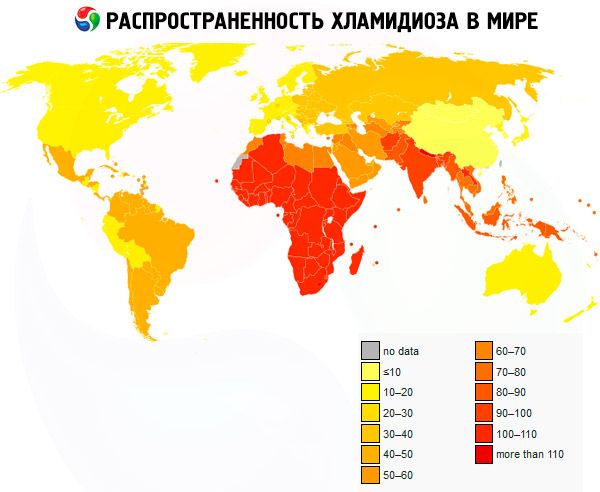
La clamidia urogenital es una de las enfermedades más comunes entre las infecciones de transmisión sexual.
La clamidia es una enfermedad común en Europa. Actualmente, al menos el 50 % de las mujeres jóvenes sexualmente activas están infectadas con clamidia. El mecanismo de transmisión suele ser sexual.
Causas clamidia urogenital
La clamidia pertenece a un grupo específico de microorganismos eubacterianos. Puede infectar a una amplia gama de huéspedes y causar diversas enfermedades. Los microorganismos se agrupan en un solo género, Chlamydia, perteneciente a la familia Chlamydiaceae, dentro del orden Chlamydiales. Se conocen tres tipos de clamidia: C. pneumoniae, C. psittaci y C. trachomatis.
Síntomas clamidia urogenital
Mujer:
- a menudo asintomático;
- secreción del tracto genital;
- disuria (si se excluyen otras infecciones del tracto urinario);
- dolor en el abdomen inferior;
- sangrado irregular del tracto genital;
- dispareunia.
Hombres:
- secreción de la uretra;
- disuria;
- picazón al orinar;
- dolor en el epidídimo.
Niños:
- conjuntivitis en recién nacidos;
- neumonía en niños durante los primeros 6 meses de vida.
La cervicitis por clamidia es la manifestación primaria más común de la infección urogenital por clamidia en mujeres. La enfermedad suele ser asintomática. En ocasiones, las pacientes se quejan de secreción genital leve, y también pueden presentar prurito vaginal, disuria y sangrado intermenstrual. La cervicitis por clamidia se caracteriza por una secreción mucopurulenta amarillenta del canal cervical. La clamidia puede afectar los apéndices uterinos y el peritoneo pélvico, lo que provoca el desarrollo de enfermedades inflamatorias de los órganos pélvicos.
Las mujeres embarazadas a menudo experimentan cambios en el curso de la enfermedad. Cuando la clamidia afecta las trompas y el endometrio, se interrumpe el proceso de implantación del óvulo fecundado y la formación de la placenta, lo que contribuye al desarrollo de insuficiencia placentaria secundaria. La clamidia puede afectar la placenta y las membranas, causando la formación de complejos inmunes patógenos, lo que altera significativamente la función de la placenta como un órgano que proporciona al feto una nutrición adecuada durante la respiración. En tales casos, se encuentran signos de agotamiento de las reacciones compensatorias-adaptativas, procesos involutivos-distróficos, disociación del desarrollo de elementos estromales y vellosidades, deposición excesiva de fibrinoide e infiltración linfocítica en la placenta. Los cambios morfofuncionales en la placenta conducen a insuficiencia placentaria, que a su vez conduce a un desarrollo retrasado e hipotrofia fetal. El riesgo de daño placentario es mayor cuando una mujer se infecta durante el embarazo. En los casos en que el embarazo se produce en el contexto de una infección crónica por clamidia, la presencia de anticuerpos anticlamidia en la mujer previene la propagación del proceso infeccioso.
¿Donde duele?
¿Qué te molesta?
Formas
Mujer:
- cervicitis;
- VZOMT;
- uretritis;
- perihepatitis.
Hombres:
- uretritis;
- epididimitis.
Hombres y mujeres:
- proctitis;
- conjuntivitis;
- síndrome de Reiter;
- linfogranuloma venéreo.
Niños:
- uretritis;
- vulvovaginitis;
- proctitis;
- conjuntivitis;
- linfogranuloma venéreo.
Recién nacidos y lactantes:
- conjuntivitis en recién nacidos;
- neumonía en niños en los primeros 6 meses de vida.
Complicaciones y consecuencias
Diagnostico clamidia urogenital
Métodos de diagnóstico de laboratorio:
- La inmunofluorescencia directa (IFD) es un método relativamente sencillo y está disponible en casi cualquier laboratorio. Su sensibilidad y especificidad dependen de la calidad de los anticuerpos luminiscentes utilizados. Debido a la posibilidad de obtener falsos positivos, el método IFD no puede utilizarse en exámenes forenses. Además, no se recomienda para el estudio de materiales obtenidos de la nasofaringe y el recto.
- El método de cultivo celular se considera prioritario para el diagnóstico de laboratorio de la infección por clamidia, especialmente para el examen médico forense. Es más específico que el método PIF y es indispensable para determinar la curación de la clamidia, ya que otros métodos pueden arrojar resultados distorsionados. Sin embargo, su sensibilidad sigue siendo baja (entre el 40 % y el 60 %).
- El ensayo inmunoabsorbente ligado a enzimas (ELISA) para la detección de antígenos rara vez se utiliza para diagnóstico debido a su baja sensibilidad.
- Los métodos de amplificación de ácidos nucleicos (NAAT) se consideran altamente específicos y sensibles, y pueden utilizarse para el cribado, especialmente en el estudio de materiales clínicos obtenidos de forma no invasiva (orina, eyaculado). Su especificidad es del 100% y su sensibilidad, del 98%. Estos métodos no requieren la viabilidad del patógeno, pero sí exigen el cumplimiento de estrictos requisitos en cuanto a las condiciones de transporte del material clínico, lo cual puede afectar significativamente el resultado del análisis. Estos métodos incluyen la PCR y la PCR en tiempo real. El nuevo y prometedor método NASBA (Amplificación Basada en Ácidos Nucleicos) en tiempo real permite determinar el patógeno viable y sustituir el método de cultivo.
- Los métodos serológicos (microinmunofluorescencia, inmunoenzimas) tienen un valor diagnóstico limitado y no pueden utilizarse para diagnosticar la infección urogenital por clamidia, y mucho menos para monitorizar la recuperación. La detección de IgM AT puede utilizarse para diagnosticar la neumonía en recién nacidos y niños durante los primeros 3 meses de vida. En el examen de mujeres con EIP o infertilidad, la detección de un aumento de 4 veces en el título de IgG AT al examinar sueros sanguíneos pareados es diagnósticamente significativo. Un aumento en el nivel de IgG AT para clamidia (al serotipo de linfogranuloma venéreo) se considera la base para examinar al paciente con el fin de descartar linfogranuloma venéreo.
No se recomienda realizar una prueba para determinar la sensibilidad de la clamidia a los antibióticos. La toma de muestras clínicas se realiza:
- en las mujeres, las muestras se toman del canal cervical (métodos diagnósticos: cultivo, PIF, PCR, ELISA) y/o de la uretra (método de cultivo, PIF, PCR, ELISA) y/o de la vagina (PCR);
- En los hombres, se toman muestras de la uretra (cultivo, PIF, PCR, ELISA) o se analiza la primera muestra de orina (PCR, LCR). El paciente debe abstenerse de orinar durante dos horas antes de la toma de la muestra.
- En los recién nacidos infectados se toman muestras de la conjuntiva del párpado inferior y de la nasofaringe; en las niñas también se examina la secreción vulvar.
La técnica para tomar el material depende de los métodos utilizados.
Actualmente, se utiliza la siguiente terminología para el diagnóstico: clamidia reciente (clamidia sin complicaciones del tracto genitourinario inferior) y crónica (clamidia persistente, recurrente y prolongada del tracto genitourinario superior, incluyendo los órganos pélvicos). A continuación, se debe indicar el diagnóstico tópico, incluyendo la localización extragenital. La infección por clamidia se manifiesta tras un periodo de incubación que dura entre 5 y 40 días (un promedio de 21 días).
Si surgen complicaciones es necesaria la consulta con especialistas relacionados.
El procedimiento del médico cuando se establece un diagnóstico de infección por clamidia
- Informar al paciente sobre el diagnóstico.
- Proporcionar información sobre el comportamiento durante el tratamiento.
- Colección de anamnesis sexual.
- La detección y el examen de los contactos sexuales se realiza según las manifestaciones clínicas de la enfermedad y el período esperado de infección, de 15 días a 6 meses.
- Si se detecta clamidia en una mujer en trabajo de parto, que ha dado a luz o en una embarazada que no ha recibido tratamiento oportuno, se examina al recién nacido tomando material de los sacos conjuntivales de ambos ojos. Si se detecta infección por clamidia en un recién nacido, se examina a sus padres.
- Ante la presencia de infección por clamidia en genitales, recto y faringe en niños en el período posnatal, se debe sospechar abuso sexual. Cabe recordar que la infección por C. trachomatis adquirida perinatalmente puede persistir en un niño hasta los 3 años de edad. También se debe examinar a los hermanos del niño infectado. El abuso sexual debe denunciarse a las autoridades.
- La realización de medidas epidemiológicas entre las personas de contacto (sanitización del foco epidemiológico) se realiza conjuntamente con el epidemiólogo distrital:
- examen y selección de personas de contacto;
- declaración de datos de laboratorio;
- Decidir sobre la necesidad del tratamiento, su alcance y período de observación.
- Si las personas de contacto residen en otros territorios, se enviará una orden de trabajo a la KVU territorial.
- Si no hay resultados del tratamiento, se recomienda considerar las siguientes posibles razones:
- resultado falso positivo de la prueba;
- incumplimiento del régimen de tratamiento, terapia inadecuada;
- contacto repetido con una pareja no tratada;
- infección de una nueva pareja;
- Infección con otros microorganismos.
 [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ]
[ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ]
Educación del paciente
La educación del paciente debe tener como objetivo prevenir la propagación de la infección.
¿Qué es necesario examinar?
¿Qué pruebas son necesarias?
¿A quién contactar?
Tratamiento clamidia urogenital
La clamidia urogenital se puede tratar eficazmente con antibióticos. Los venereólogos recomiendan los siguientes medicamentos: azitromicina, doxiciclina, eritromicina u ofloxacino. A las mujeres embarazadas se les recomienda tomar eritromicina o amoxicilina.
Más información del tratamiento
Pronóstico
Si el tratamiento es inadecuado pueden surgir complicaciones.
- Mujeres con secreción mucopurulenta del canal cervical, síntomas de anexitis, infertilidad.
- Personas que han tenido contacto sexual con una persona infectada con clamidia.
- Personas que se someten a pruebas para detectar otras ITS.
- Recién nacidos de madres que tuvieron infección por clamidia durante el embarazo.