Médico experto del artículo.
Nuevos artículos
Eritema migrans
Último revisado: 29.06.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
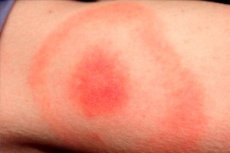
Los últimos meses de primavera, verano y otoño cálido son la temporada de actividad de muchos insectos, incluyendo las garrapatas ixódidas. Por consiguiente, esta es también la época de mayor incidencia de infecciones transmitidas por estas garrapatas. La infección más común se considera la borreliosis de Lyme, también conocida como enfermedad de Lyme. Un signo típico de esta patología es el eritema migratorio, una manifestación cutánea de la enfermedad que se presenta en la zona de la picadura de una garrapata infectada. El patógeno penetra en la piel humana a través de la saliva del insecto. La infección se diagnostica y trata en un servicio de enfermedades infecciosas con antibióticos y terapia sintomática. [ 1 ]
Epidemiología
El eritema migratorio es una lesión cutánea infecciosa que se presenta principalmente tras la picadura de un insecto portador de borreliosis. La infección se propaga con gran rapidez, por lo que el eritema tiende a aumentar de tamaño rápidamente.
La enfermedad se desarrolla independientemente de la edad, la raza o el sexo de la persona. La mayoría de los casos se presentan en personas de entre 21 y 60 años.
El sitio más común de desarrollo del eritema migratorio es la parte superior e inferior del torso, la cabeza y las extremidades superiores.
El eritema migratorio es la etapa inicial de la borreliosis, endémica en Estados Unidos, Australia, países europeos y Siberia. En la gran mayoría de los casos, la enfermedad se presenta durante la temporada cálida.
La primera descripción del eritema migratorio fue realizada hace más de un siglo por el médico Afzelius y, poco después, por el Dr. Lipschutz. Sin embargo, la esencia de la enfermedad se esclareció hace relativamente poco tiempo, en los años 70-80 del siglo XX, cuando se aisló el agente causal y se describió la borreliosis infecciosa. Hoy en día, el eritema migratorio se asocia prácticamente con esta infección y se considera un indicador de la enfermedad de Lyme (el segundo nombre de la borreliosis).
Causas eritema migratorio
El agente causal más común del eritema migratorio es una espiroqueta del género Borrelia, directamente relacionada con las garrapatas ixodes. Junto con la secreción salival del insecto durante la picadura, la espiroqueta penetra en los tejidos humanos. Se presentan signos característicos en la piel de la zona afectada.
Desde la zona de penetración del flujo linfático y sanguíneo, la infección se propaga a órganos internos, articulaciones, ganglios linfáticos y sistema nervioso. Las espiroquetas muertas liberan una sustancia endotóxica en los tejidos, lo que conlleva diversos procesos inmunopatológicos.
En general, podemos nombrar dos causas básicas (las más comunes) para el desarrollo del eritema migratorio, y todas ellas son debidas al ataque de ácaros:
- Picadura de una garrapata infectada Ixodes dammini o pacificus;
- Picadura de garrapata estrella solitaria, o Amblyomma americanum.
Una garrapata puede "succionar" la piel de una persona mientras camina por un parque o bosque. Estos insectos pueden vivir en la hierba, arbustos y árboles, y también pueden ser transportados por aves, roedores y otros animales. Los portadores de la infección están bastante extendidos: en nuestro país, se encuentran en casi todas partes, especialmente en verano. [ 2 ]
Factores de riesgo
El principal grupo de riesgo para el desarrollo del eritema migratorio son los trabajadores de organizaciones forestales, los cazadores y pescadores, las personas que trabajan en dachas, en jardines y huertas, así como los que visitan regularmente plantaciones forestales para recoger bayas y hierbas silvestres.
Tanto los turistas como los veraneantes que disfrutan de su tiempo libre en contacto con la naturaleza pueden sufrir picaduras de garrapatas y el desarrollo de eritema migratorio. Los especialistas no recomiendan visitar zonas con posible hábitat de insectos a menos que sea estrictamente necesario, especialmente entre mayo y julio. Si aun así tiene que adentrarse en el bosque, es recomendable elegir los senderos más transitados, sin adentrarse en la espesura. Por cierto, las garrapatas se notan más en la ropa de color claro.
La defensa inmunitaria de una persona es fundamental para el desarrollo del eritema migratorio. Con un sistema inmunitario fuerte, el eritema no suele manifestarse; sin embargo, esto no significa que la entrada del agente causante de la borreliosis en los tejidos no conlleve una infección y un mayor desarrollo del proceso infeccioso-inflamatorio. [ 3 ]
Patogenesia
El agente infeccioso del eritema migratorio es, con mayor frecuencia, la bacteria gramnegativa espiroqueta Borrelia, que es transportada por garrapatas infectadas.
Generalmente, en la naturaleza, estos insectos viven en parques forestales, en las orillas de ríos y lagos, cerca de plantaciones de pastos y flores. Una persona puede infectarse a través de una picadura: es en esta zona de la piel donde comienza el desarrollo del eritema migratorio. No importa la rapidez con la que se elimine la garrapata del cuerpo: la infección penetra inmediatamente en el momento de la picadura, junto con la secreción salival del insecto.
Durante el ataque, el ácaro pica la piel, alterando su integridad. Parte del patógeno se deposita directamente en la herida, mientras que el resto se propaga por el torrente sanguíneo y la linfa por todo el cuerpo, permaneciendo en los ganglios linfáticos.
El eritema migratorio se considera un signo inequívoco y típico de la aparición de borreliosis o enfermedad de Lyme. La intensificación del cuadro clínico, con afectación multiorgánica, se observa aproximadamente cuatro semanas después del inicio del eritema. Sin embargo, aproximadamente el 30 % de los pacientes con borreliosis no presentan eritema migratorio. Los especialistas lo atribuyen a las peculiaridades individuales del sistema inmunitario, así como al volumen de la infección infiltrada y a la virulencia de las bacterias.
El agente infeccioso penetra en los tejidos, incluso en las capas más profundas, gracias a los vasos linfáticos. Se desarrolla un proceso inflamatorio con componente alérgico. Se producen procesos exudativos y proliferativos con la participación de células del sistema protector y reticuloendotelial, linfocitos y macrófagos. El patógeno se fija, ya que las estructuras lo perciben como un agente extraño. Simultáneamente, se estimula la proliferación celular y se cura el daño tisular en la zona de la picadura.
El eritema migratorio directo es consecuencia de una reacción excesiva de la red vascular cutánea, la inhibición de la circulación sanguínea y el aumento de la presión plasmática sobre los vasos capilares. Como resultado, se libera cierta cantidad de plasma en la dermis, se produce edema y se desarrolla una protuberancia que sobresale por encima de la piel sana. Más allá de la dermis, se produce una migración de linfocitos T del sistema vascular: estos ejercen control sobre los "huéspedes no invitados" y destruyen el patógeno restante. El eritema se origina en la zona central de la picadura. En la zona de la lesión original, la respuesta inflamatoria cede y los bordes continúan ampliándose a expensas de los linfocitos T y las estructuras celulares de la dermis. El eritema migratorio tiende a aumentar centrífugamente.
Síntomas eritema migratorio
Se forma una pápula rojiza en la piel de la zona de la picadura, cuyo diámetro aumenta ("se extiende") diariamente. Este agrandamiento puede durar de una a varias semanas. El diámetro de la mancha suele superar los 50 mm. A medida que la pápula se agranda, la parte central del eritema palidece.
Una reacción similar ocurre en la zona de la picadura: con mayor frecuencia se ven afectados la parte superior del torso, los glúteos y las extremidades. Los bordes de la picadura suelen estar aplanados, sin signos de descamación. La patología casi nunca se encuentra en las superficies plantares y palmares.
El eritema migratorio crónico es un tipo de dermatosis infecciosa causada por borrelia que penetra en los tejidos tras la picadura de una garrapata. Algunas víctimas, además del eritema migratorio, presentan manifestaciones más graves de la enfermedad, en particular meningitis.
La zona de la picadura suele ser una mancha de color púrpura rojizo, que se hace evidente después de cierto tiempo de la lesión. El elemento patológico se expande rápidamente y adquiere una forma ovalada, semicircular o anular. El tamaño promedio de la mancha es de 50 a 150 mm. Por lo general, una persona es picada por un solo insecto, por lo que la mancha suele ser única.
Las sensaciones subjetivas son prácticamente inexistentes; no hay molestias asociadas al enrojecimiento de la piel. Con el tiempo, el eritema migratorio desaparece gradualmente, dejando a menudo una marca peculiar en forma de mancha pigmentada, que se aplana y aclara con el tiempo.
Algunos pacientes pueden quejarse de hormigueo, picazón leve y malestar general. Si se presentan complicaciones, el cuadro clínico se agrava y se complementa con nuevos síntomas relevantes. [ 4 ]
Primeros signos
El eritema migratorio transmitido por garrapatas suele aparecer entre 3 y 30 días después de la picadura. Sin embargo, en algunos casos, el periodo de incubación puede durar hasta 90 días.
La zona de eritema presenta la apariencia de una mancha rosada o rojiza con una pápula en la zona de la picadura. La formación presenta una pequeña convexidad, y su contorno aumenta y cambia constantemente. Al tocarla, se puede sentir una ligera sensación de calor. A medida que aumenta, la zona central se aclara y el eritema adquiere la apariencia de un anillo. La etapa inicial en algunos pacientes puede ir acompañada de una ligera picazón y dolor.
Otros síntomas de fondo pueden incluir:
- Alteraciones del sueño;
- Un ligero aumento de temperatura;
- Debilidad, sensación constante de fatiga;
- Dolor de cabeza, mareos.
Etapa
El eritema migratorio en la enfermedad de Lyme tiene tres etapas:
- Localizado temprano;
- Difundido tempranamente;
- Tarde.
Entre las etapas tempranas y tardías suele haber un lapso de tiempo sin manifestaciones sintomáticas evidentes.
Analicemos cada una de las etapas por separado.
- El eritema migratorio en la borreliosis es un síntoma temprano básico y se presenta en la mayoría de los pacientes. Su desarrollo comienza con la aparición de una mancha rojiza, similar a una pápula, en la zona afectada por la picadura de garrapata. Este signo aparece aproximadamente un mes después de la picadura, pero puede aparecer antes, incluso al tercer o cuarto día. Es importante destacar que no todos los pacientes saben que han sido atacados por un insecto: muchos no lo perciben y, por lo tanto, al principio no prestan atención al enrojecimiento. Con el tiempo, la zona enrojecida se extiende y se forma una zona lúcida entre las partes central y periférica. El centro a veces se engrosa. Si no se trata, el eritema migratorio suele resolverse en aproximadamente un mes.
- La etapa temprana diseminada muestra signos de propagación del patógeno por todo el organismo. Tras la finalización de la primera etapa y la desaparición del eritema migratorio, que no se ha tratado adecuadamente, aparecen numerosos elementos secundarios anulares en la piel, sin una parte central compactada. Además, se presentan neuromialgia y síntomas gripales (malestar general, rigidez de los músculos occipitales y fiebre). Estos síntomas a veces duran varias semanas. Debido a la inespecificidad del cuadro clínico, la enfermedad a menudo se diagnostica erróneamente y el tratamiento se prescribe incorrectamente. En algunos pacientes, además de los síntomas mencionados, se presentan dolor lumbar, dispepsia, dolor de garganta, esplenomegalia y ganglios linfáticos. El cuadro clínico de la segunda etapa del eritema migratorio suele ser inestable y cambia rápidamente, pero los signos constantes son malestar general y pérdida de fuerza, que persisten durante bastante tiempo, más de un mes. Algunos pacientes presentan un síndrome fibromiálgico caracterizado por dolor generalizado y fatiga. Los signos de eritema migratorio en la piel pueden reaparecer inmediatamente, pero de forma más leve. Se presentan trastornos neurológicos (alrededor del 15% de los casos), que preceden al desarrollo de artritis. Estos trastornos se presentan con mayor frecuencia como meningitis linfocítica, neuritis craneal y radiculoneuropatías. Los trastornos miocárdicos (miopericarditis, bloqueos auriculoventriculares) se observan en menos del 10% de los casos.
- Si no se trata, el eritema migratorio y las lesiones infecciosas progresan a la siguiente etapa, la más tardía, que se desarrolla varios meses o incluso años después de la lesión transmitida por garrapatas. La mayoría de los pacientes desarrollan artritis, con inflamación y dolor en las articulaciones. Es posible la formación e incluso la ruptura de quistes de Baker. Entre los signos comunes de la enfermedad se encuentran malestar general, debilidad y un ligero aumento de la temperatura. Si no se trata, se desarrolla atrofia en forma de acrodermatitis crónica, polineuropatía y encefalopatía.
Formas
El eritema es un enrojecimiento anormal de la piel, o erupciones rojizas, causado por el aumento del flujo sanguíneo a los capilares. No siempre se debe a la entrada de espiroquetas de Borrelia en los tejidos. El eritema migratorio se clasifica en varias variedades, cada una con sus propios síntomas y causas.
- El eritema migratorio de Darier es una enfermedad rara y poco conocida. Se manifiesta en el contexto de síntomas de exacerbación de una infección viral latente provocada por el virus de Epstein-Barr. La patogenia de este tipo de eritema aún no está clara.
- El eritema nodoso migratorio es un tipo específico de proceso inflamatorio del tejido adiposo (paniculitis), que se caracteriza por la aparición de nódulos subcutáneos palpables y dolorosos de color rojizo o púrpura rojizo, con mayor frecuencia en la parte inferior de las piernas. Esta patología se produce como resultado de una enfermedad sistémica desencadenante con infección estreptocócica, enterocolitis y sarcoidosis.
- El eritema necrolítico migratorio se produce por el desarrollo de un glucagonoma, que surge de las células α del páncreas en pacientes con diabetes mellitus. La patología se manifiesta por una erupción eritematosa cíclica con ampollas superficiales en los bordes, acompañada de picazón o ardor. El examen histológico revela necrosis de las capas superiores de la epidermis con edema y queratinocitos necrosados.
- El eritema migratorio de Afzelius Lipschutz es el tipo de patología más común y constituye la etapa inicial en el desarrollo de la borreliosis por garrapatas (enfermedad de Lyme).
- El eritema migratorio de Gammel es una erupción cutánea específica, pruriginosa, estriada y con forma de guirnalda, que se presenta en el contexto de procesos oncológicos. El eritema presenta la apariencia de cientos de elementos anulares similares a la urticaria, pero dispersos por todo el torso. A menudo, la mancha se asemeja a un corte de árbol o a la piel de un tigre. La característica principal de la enfermedad es un cambio rápido de contornos, lo que justifica plenamente el nombre de enrojecimiento migratorio (cambiante).
Complicaciones y consecuencias
El eritema migratorio suele remitir aproximadamente un mes después de su aparición (a veces después de varios meses). Permanecen en la piel descamación transitoria y manchas pigmentadas. Durante un tiempo, el paciente experimentará picazón leve, entumecimiento y disminución de la sensibilidad al dolor.
Si el eritema migratorio no se trata o se trata incorrectamente, la patología se cronifica: el creciente proceso inflamatorio contribuye al desarrollo de trastornos atróficos y degenerativos, principalmente en el sistema nervioso. Los pacientes comienzan a tener problemas de sueño, deterioro de la atención y la memoria, labilidad emocional y una sensación constante de ansiedad. Dado que estas reacciones son consecuencia de la desmielinización de las fibras nerviosas, el paciente desarrolla encefalomielitis y encefalopatía con convulsiones similares a las epilépticas. Los nervios craneales (óptico y vestibulococlear) pueden verse afectados. Se presentan síntomas patológicos como tinnitus, mareos, disminución de la agudeza visual y distorsión de la percepción visual. Con un mayor daño a la médula espinal, se altera la sensibilidad y se produce entumecimiento en cualquiera de los compartimentos vertebrales.
Diagnostico eritema migratorio
El diagnóstico de eritema migratorio lo realiza un infectólogo, basándose en la información obtenida durante el examen y la entrevista del paciente. En la mayoría de los casos, la exploración visual es suficiente para establecer el diagnóstico, especialmente en el caso de una picadura de garrapata confirmada. En una etapa temprana, el diagnóstico de laboratorio no es tan informativo, ya que el eritema migratorio se detecta antes de que aparezcan los resultados positivos de las pruebas serológicas. [ 5 ]
Para confirmar la naturaleza infecciosa de la enfermedad, se realizan análisis de sangre (anticuerpos contra Borrelia, ensayo inmunoabsorbente ligado a enzimas o ELISA). El estudio se considera positivo si se detectan los siguientes indicadores:
- La IgM contra Borrelia es de 1:64 o más;
- La IgG contra Borrelia es de 1:128 o más.
Estos estudios no siempre son orientativos, por lo que se realizan varias veces, con un intervalo de tiempo determinado.
En zonas endémicas de la enfermedad de Lyme, muchos pacientes acuden al médico por síntomas similares, pero sin evidencia de eritema migratorio. En estos casos, un título elevado de IgG frente a un título normal de IgM puede indicar una infección previa, pero no una infección aguda ni crónica. Si se malinterpretan, estos casos pueden requerir un tratamiento antibiótico prolongado e innecesario.
El diagnóstico instrumental incluye la microscopía de diversos biomateriales: sangre, líquido cefalorraquídeo, linfa, líquido intraarticular, muestras de biopsia de tejido, etc. Las pruebas de cultivo son relativamente raras, ya que la germinación de cultivos de borreliosis es un proceso bastante laborioso y que requiere mucho tiempo.
Si no existe erupción en forma de eritema migratorio, resulta más difícil realizar un diagnóstico correcto.
Diagnóstico diferencial
Dependiendo de las manifestaciones clínicas, el eritema migratorio a menudo debe distinguirse de otras enfermedades:
- Infección respiratoria aguda;
- tejas rosadas;
- Hinchazón de tipo eritematoso;
- Proceso alérgico en respuesta a una picadura de insecto.
En los estados sudamericanos y la costa atlántica, las picaduras de Amblyomma americanum pueden causar una erupción cutánea similar al eritema migratorio, acompañada de signos sistémicos inespecíficos. Sin embargo, en esta situación, el desarrollo de borreliosis es improbable.
¿A quién contactar?
Tratamiento eritema migratorio
Los pacientes con eritema migratorio de evolución moderada o complicada ingresan en el Servicio de Enfermedades Infecciosas para recibir tratamiento hospitalario. Los casos leves pueden tratarse de forma ambulatoria.
Para neutralizar el agente infeccioso de la enfermedad, se utilizan antibióticos del grupo de las tetraciclinas o penicilinas semisintéticas (inyecciones y administración interna de medicamentos). En el eritema migratorio crónico, es apropiado utilizar cefalosporinas de última generación (en particular, ceftriaxona ). [ 6 ]
Es obligatorio realizar una terapia sintomática:
- Tratamiento de desintoxicación, corrección del equilibrio ácido-base (administración de soluciones de glucosa-sal);
- Tratamiento antiedema (administración de diuréticos en forma de Furosemida, Reogluman).
Para optimizar la circulación sanguínea capilar en los tejidos se prescribe:
- Medicamentos cardiovasculares ( Cavinton, Trental, Instenon);
- Antioxidantes (tocoferol, ácido ascórbico, actovegin );
- Medicamentos nootrópicos, vitaminas del grupo B;
- Analgésicos y antiinflamatorios ( indometacina, paracetamol, meloxicam);
- Agentes optimizadores de los procesos neuromusculares (Proserin, Distigmine).
El tratamiento es prolongado y lo prescribe el médico de forma individualizada.
Prevención
Los métodos básicos para prevenir el eritema migratorio son los mismos que para prevenir la infección por borreliosis.
Es importante elegir la ropa adecuada al trabajar, descansar al aire libre, pasear por el parque o el bosque. Es obligatorio usar sombrero, panamá o bufanda. Es mejor elegir ropa de colores claros y mangas largas. Lo ideal es que los puños en las manos y las espinillas sean ajustados y con banda elástica. Los zapatos deben ser cerrados.
Se recomienda aplicar repelentes especiales (preparaciones externas que repelen insectos, incluidas garrapatas) en la ropa y en las partes expuestas del cuerpo (excluyendo la cara).
Cuando regrese a casa, después de una caminata, de un descanso o de un turno de trabajo, debe inspeccionar cuidadosamente su ropa, su cuerpo y su cabello para detectar garrapatas.
También es necesario conocer las reglas básicas para extraer el insecto si penetra en el cuerpo. La garrapata debe sujetarse firmemente a la altura de su penetración en la piel, utilizando pinzas limpias o simplemente dedos limpios para sujetar el insecto en ángulo recto, girarlo y extraerlo. La zona de la picadura debe tratarse con una solución antiséptica (por ejemplo, loción con alcohol, vodka, etc.). Es recomendable colocar la garrapata en un frasco limpio y llevarlo al centro sanitario-epidemiológico (CSE) más cercano para evaluar la probabilidad de infección. Si no es posible examinar el insecto, se quema.
La herida resultante se inspecciona periódicamente y se mide la temperatura corporal durante cuatro semanas. Esto es necesario para detectar a tiempo los primeros signos de patología. Es imprescindible consultar a un médico si se detectan los siguientes síntomas en la zona afectada:
- Enrojecimiento con contornos bien marcados, con un tamaño diametral de 30 mm o más;
- Dolor en la cabeza, mareos de origen desconocido;
- Dolor lumbar;
- Un aumento de temperatura superior a 37,4°C.
Algunos expertos recomiendan la administración profiláctica de antibióticos (penicilina, serie de tetraciclinas, cefalosporinas) después de una picadura de garrapata:
- Dentro de los cinco días si se inició tratamiento antibiótico desde el primer día de la mordedura;
- Dentro de los 14 días si han pasado tres días o más desde la mordedura.
La autoadministración de antibióticos no es aceptable: el medicamento es recetado por un médico especialista en enfermedades infecciosas basándose en sospechas y síntomas.
Pronóstico
El pronóstico de vida es favorable. Sin embargo, si no se trata, la enfermedad puede volverse crónica, con mayor daño al sistema nervioso y las articulaciones, con disminución de la capacidad laboral y discapacidad. En muchos casos, los pacientes deben limitar su actividad profesional si esta se acompaña de una carga excesiva sobre los órganos afectados.
El enfoque moderno del tratamiento del eritema migratorio siempre supone un efecto complejo: es en tales condiciones que podemos hablar de la mayor eficacia y pronóstico favorable para los pacientes.

