Médico experto del artículo.
Nuevos artículos
Erupción sin picazón
Último revisado: 20.03.2022

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
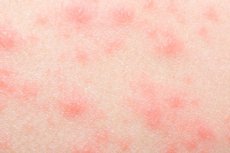
En la piel de una persona se muestran muchas reacciones y procesos que ocurren dentro del cuerpo. Por lo tanto, no hay nada extraño en el hecho de que periódicamente aparezcan varios tipos de erupciones en la piel. Y esto no es solo un problema cosmético: una erupción sin picazón puede ser la "primera campana" para el desarrollo de una patología infecciosa, tóxica u otra. Por lo tanto, este síntoma no puede ignorarse: debe consultar a un médico, diagnosticar, encontrar la causa de la violación y eliminarla.
Causas erupción sin picazón
Una erupción sin picazón en forma de manchas, vesículas, nódulos, espinillas, etc., puede ocurrir bajo la influencia de factores físicos, químicos y de otro tipo. Las causas inmediatas pueden ser:
- proceso infeccioso (microbiano, viral, con menos frecuencia - fúngico);
- reacción alérgica (contacto, medicamento, comida, etc.);
- enfermedades vasculares y de la sangre (vasculitis, leucemia, etc.);
- patologías autoinmunes (en particular, lupus eritematoso sistémico);
- intoxicación, un efecto secundario de la terapia con medicamentos.
Considere las causas más comunes de una erupción sin picazón.
- El sarampión es una patología infecciosa que se transmite por gotitas en el aire de una persona enferma infectada con el virus del sarampión. El virus es altamente contagioso, por lo tanto, al entrar en contacto con la infección, todas las personas no vacunadas y previamente enfermas se enferman. [1]
- La rubéola es una enfermedad infecciosa viral que puede ser congénita o adquirida. La enfermedad adquirida es transportada por gotitas en el aire, a menudo se acompaña de síntomas moderados y tiene un pronóstico favorable. La rubéola congénita se transmite de la madre al feto a través de la capa placentaria y provoca la formación de graves defectos del desarrollo. El mayor peligro es la rubéola en una mujer que se encuentra en el primer trimestre del embarazo, durante la colocación de los principales órganos y sistemas del niño. [2]
- La escarlatina es una enfermedad infecciosa causada por el estreptococo hemolítico del grupo A B. Además de la escarlatina, esta bacteria provoca el desarrollo de patologías como erisipela, estreptodermia, amigdalitis estreptocócica. Método de transmisión de la infección: vía aérea y contacto-doméstico. [3]
- La pseudotuberculosis (yersiniosis) es una infección bacteriana causada por el agente causal Yersinia tuberculosis (palo de pseudotuberculosis). La sintomatología de la enfermedad generalmente está representada por signos tóxicos alérgicos, una erupción similar a la escarlatina y manifestaciones patológicas del sistema digestivo. La fuente de infección son los roedores: ratones, ratas. La infección de una persona es posible al comer productos infectados con excrementos de animales enfermos. [4]
- La yersiniosis intestinal es una infección aguda causada por Yersinia enterocolitica. Fuente probable de infección: una persona enferma, roedores, suelo. La infección se produce al comer carne, pescado, leche, verduras y frutas infectadas, al beber agua cruda, al contacto con animales enfermos. La enfermedad afecta el sistema digestivo, el hígado, las articulaciones, provoca signos de intoxicación general. [5]
También hay causas no infecciosas:
- físico (frío, calor, radiación ultravioleta, vibración, compresión);
- contacto (agua, cosméticos y productos químicos domésticos, productos de látex, etc.);
- alimentos (hipersensibilidad a ciertos alimentos);
- medicación (uso de antibióticos, anestésicos locales, etc.);
- inhalación;
- provocado por picaduras de insectos;
- causado por procesos malignos;
- debido a cambios hormonales (en particular, durante el embarazo);
- autoinmune;
- causada por patologías genéticas.
Una erupción sin picazón también puede ser un signo de una patología mortal, por ejemplo:
- meningococemia : una forma generalizada de infección meningocócica, que se caracteriza por una erupción hemorrágica, intoxicación grave y desarrollo rápido, que requiere intervención médica de emergencia; [6]
- reacción alérgica grave - shock anafiláctico , que se acompaña de hinchazón aguda de las extremidades, orofaringe, lengua, insuficiencia respiratoria y depresión de la conciencia. [7]
En tales casos, se debe llamar a una ambulancia de inmediato.
Factores de riesgo
Los grupos de riesgo para la aparición de varios tipos de erupciones sin picazón incluyen:
- personas propensas a un aumento de la sudoración, secreción de sebo;
- personas con defensas inmunitarias debilitadas (por ejemplo, pacientes sometidos a quimioterapia o tratamiento con glucocorticosteroides);
- personas que frecuentan lugares públicos (gimnasios, piscinas, etc.);
- preferir ropa y zapatos hechos de materiales sintéticos con ventilación insuficiente;
- descuidar las recomendaciones de higiene personal, utilizando toallas, zapatos, ropa de cama y ropa interior de otras personas;
- pacientes que han padecido recientemente procesos infecciosos e inflamatorios, que se han sometido a un curso de terapia con antibióticos;
- vivir en áreas endémicas inseguras;
- trabajando en condiciones de alta humedad, temperatura;
- personas obesas, diabéticas, infectadas por el VIH.
Patogenesia
La piel es el órgano humano más grande. Realizan las funciones más importantes para el organismo: aportan metabolismo, termorregulación, protección y capacidad receptora. La piel está formada por las siguientes capas:
- la capa externa epidérmica, que a su vez está representada por cinco capas, proporcionando principalmente una barrera de protección;
- la capa dérmica de tejido conectivo, localizada entre la epidermis y los órganos inferiores, de la cual la dermis está separada por tejido subcutáneo;
- El tejido subcutáneo está representado por una estructura de tejido conectivo laxo con inclusiones grasas.
El estrato córneo brinda protección: está desprovisto de estructuras vivas e incluye solo células muertas. Su grosor varía. El manto de agua y grasa cubre el estrato córneo, mejorando las propiedades protectoras. Mantiene un cierto nivel de acidez, que normalmente es de 4,5-5,5. En muchas enfermedades de la piel como una erupción sin picor (micosis, acné), el índice de acidez cambia.
El manto de agua y grasa tiene su propia microflora. Puede estar representado por una simbiosis múltiple de microorganismos, incluidos hongos, estafilococos epidérmicos, etc. Dichos microorganismos proporcionan un ambiente ácido constante en la piel y previenen infecciones. Sin embargo, bajo ciertas circunstancias, el equilibrio se altera y el cuadro bacteriano puede cambiar en una dirección u otra. Además, la función de barrera protectora puede deteriorarse, lo que contribuye a la infección de la piel. Todo esto puede influir en la aparición de una erupción sin picor.
Con lesiones infecciosas, el mecanismo para el desarrollo de erupciones patológicas es algo diferente. En particular, con la escarlatina, el agente infeccioso produce una exotoxina, que determina el desarrollo de manifestaciones tóxicas en forma de erupción sin picazón. En el sarampión, se forman focos perivasculares de inflamación debido al daño viral al endotelio vascular, exudación perivascular e infiltración celular. Por cierto, en los elementos de las erupciones con sarampión siempre hay un patógeno.
En casos no infecciosos, estamos hablando de otros mecanismos patogénicos, en particular, la influencia de la histamina, la activación del sistema del complemento, los efectos de los parásitos y sus productos. La patología autoinmune no está excluida.
Epidemiología
Una erupción sin picazón a menudo preocupa a los propietarios de pieles excesivamente secas o, por el contrario, grasas propensas al acné, defectos vasculares, hiperpigmentación y otras manifestaciones externas. Enfermedades comunes, poros dilatados, acné, etc., preceden a la aparición de erupciones, síntomas que suelen experimentar los adolescentes y los pacientes que padecen patologías endocrinas o digestivas.
Incluso en una piel aparentemente perfecta, puede aparecer una erupción sin picazón, que puede estar asociada con cambios hormonales, estrés, condiciones ambientales desfavorables y otros factores que afectan negativamente al cuerpo. La piel problemática es la más propensa a los brotes.
La aparición de una erupción sin picazón puede ocurrir a cualquier edad, pero el problema aparece con mayor frecuencia en la primera infancia y la adolescencia. Según las estadísticas, este síntoma se encuentra especialmente en los bebés, así como en el período de 12 a 25 años, independientemente del sexo del paciente.
La mayor frecuencia de patologías infecciosas se observa en la primera infancia. De acuerdo con esto, una erupción infecciosa sin picazón es más común en pediatría, en niños en edad preescolar.
Síntomas
Una erupción sin picazón puede diferir según el tipo de lesión:
- Manchas: son elementos imperceptibles a la palpación con un diámetro de menos de 1 cm. De hecho, estas son solo áreas limitadas de cambio de color que no suben ni bajan en comparación con el tejido circundante.
- Las pápulas son elementos salientes de la erupción que se pueden sentir, con un tamaño diametral de hasta 1 cm.
- Las placas son erupciones que se pueden sentir, ya que suben o bajan en comparación con la cubierta que las rodea. Las placas son redondas o planas.
- Los nódulos son pápulas o exantemas indurados sin prurito que se extienden hasta la capa de grasa dérmica o subcutánea.
- Las vesículas o vesículas son erupciones cavitarias, dentro de las cuales hay un líquido transparente. Los elementos son pequeños (menos de 1 cm), transparentes. Si las dimensiones superan 1 cm, se llaman burbujas.
- Las pústulas son las mismas vesículas, pero con contenido purulento. Su aparición se debe a menudo a infecciones bacterianas y enfermedades inflamatorias.
- La urticaria es una erupción elevada sin picor o con picor, que se produce como consecuencia de una inflamación local. De lo contrario, tales erupciones se llaman ampollas.
- Las escamas son áreas de acumulación de partículas del epitelio córneo, que es especialmente característica de micosis y psoriasis.
- Petequias: puntos, que son pequeñas hemorragias que no palidecen y no desaparecen cuando se presionan con un dedo. Tales erupciones son características de meningococcemia, patologías plaquetarias, vasculitis, etc.
- Las telangiectasias son pequeñas áreas de vasos sanguíneos dilatados que se presentan con patologías sistémicas, hereditarias o con tratamientos prolongados con glucocorticoides fluorados.
Primeros signos
La etapa inicial de la enfermedad se caracteriza por ciertos primeros signos, por ejemplo:
- Con el sarampión, los síntomas de intoxicación son pronunciados: la temperatura aumenta, aparecen dolores en la cabeza, las articulaciones y los músculos. Además, se agregan síntomas catarrales (tos, picazón en la nariz, secreción nasal, lagrimeo, fotofobia). La erupción se encuentra al tercer día: primero en la cara y el cuello, luego en los hombros, el pecho, el abdomen, la espalda y las extremidades. Una erupción en la cara sin picazón, con tendencia a extenderse "de arriba a abajo" es un signo característico del sarampión. Es posible cambiar las erupciones con manchas de pigmentación, que persisten durante varias semanas. Las membranas mucosas también están cubiertas de pequeñas manchas blanquecinas, que se notan especialmente en la superficie interna de las mejillas. [8], [9]
- Con la rubéola, se observa un inicio agudo: la temperatura aumenta ligeramente, se observan síntomas catarrales moderados, los ganglios linfáticos aumentan y se vuelven dolorosos. Las erupciones también aparecen casi de inmediato. Al principio es una erupción sin picazón en el pecho, luego se extiende al estómago y otras partes del cuerpo, incluidas las extremidades, la cara y la espalda. La gran mayoría de las erupciones permanecen localizadas en el área del pecho. Los elementos de la erupción son opacos, de color rosado pálido. [10]
- Con la escarlatina, hay una tríada sintomática: erupción cutánea, fiebre y enrojecimiento severo de la garganta con aparición de pus en los espacios. El inicio de la enfermedad es agudo. Una erupción sin picazón es de punta pequeña, ocurre dentro de unas pocas horas desde el inicio de la patología y rápidamente (dentro de un par de horas) se propaga por todo el cuerpo, desde la cara hasta el cuello, el tórax, el abdomen y las extremidades. Un rasgo característico: cuando la palma se pasa ligeramente sobre la superficie de la piel, se siente una sequedad y aspereza pronunciadas, como si el cuerpo estuviera cubierto de "piel de gallina". Los ganglios linfáticos submandibulares aumentan, la lengua primero se vuelve blanquecina (con una capa), luego, carmesí brillante, alisada. [11]
- Con la pseudotuberculosis, la temperatura primero aumenta bruscamente, aparecen dolor abdominal y náuseas, y la temperatura aumenta. Quizás un aumento en el hígado y el bazo, dolor en las articulaciones, diarrea. Se encuentra una erupción sin picor en todo el cuerpo: es rojiza-cianótica, puntiaguda (recuerda a la de la escarlatina), más pronunciada en áreas de pliegues naturales de la piel, propensa a la fusión. Otros signos característicos: un triángulo nasolabial pálido, un síntoma de "guantes" (erupción en las manos sin picazón), "calcetines" (erupción en los pies) o "capucha" (erupción en el cuello, la cara y la cintura escapular). La piel es seca, áspera. El área de la garganta está roja, inflamada, pero no hay amigdalitis purulenta. [12]
- Con yersiniosis intestinal, se observa un inicio agudo: el paciente se queja de debilidad general, dolor abdominal, náuseas y diarrea. La erupción sin picazón se asemeja a la del sarampión. Se localiza principalmente en los pliegues de la piel, a los lados del cuerpo, en las articulaciones. El dolor de cabeza, garganta, músculos y articulaciones, la congestión nasal también pueden ser molestos. A veces, los ganglios linfáticos y el hígado están agrandados. [13]
- Con enfermedades no transmisibles, pueden aparecer diferentes tipos de erupciones en las piernas sin picazón. Más a menudo, se trata de ampollas blanquecinas o rosadas pálidas que sobresalen de la superficie de la piel. Suelen aparecer de forma repentina y también desaparecen bruscamente (en 24 horas). Tienden a coalescer y formar grandes lesiones de forma irregular.
Antes de acudir al médico, es importante prestar atención a los siguientes puntos:
- qué tipo de erupción sin picazón (tono de color, tamaño);
- su localización, profusión;
- posible conexión con cualquier evento o contacto;
- síntomas acompañantes.
Una erupción sin picazón es diferente, y el propio paciente no siempre podrá determinar su origen. Por lo tanto, definitivamente debe consultar a un médico especialista.
Una erupción roja sin picazón también es característica de las enfermedades virales, incluido el COVID-19. Tales erupciones no dependen de la gravedad del proceso infeccioso y pueden aparecer incluso en pacientes con un curso asintomático de la enfermedad. Se han observado los siguientes tipos de erupción en adultos sin picazón debido a la infección por coronavirus:
- Manchas asimétricas, que se asemejan a una reacción de congelación, en los brazos y las piernas, a veces dolorosas al tocarlas. Se observó una erupción similar sin picazón ni temperatura principalmente en pacientes con un curso leve de la enfermedad y pasó por sí solo después de aproximadamente 12 días. La frecuencia de aparición del síntoma es de alrededor del 19%.
- Erupción grumosa y transitoria sin picazón, que se parece a pequeñas ampollas ubicadas en el cuerpo y las extremidades. El síntoma aparece simultáneamente con otros signos patológicos y persiste durante unos 10 días.
- Erupción en el abdomen sin picazón, superficialmente parecida a la urticaria, con un tinte rosado o blanquecino. Menos común en las extremidades y palmas.
- Erupciones maculopapulares que parecen vesículas aplanadas o protuberantes, con una frecuencia de aparición de alrededor del 47%. La duración de la existencia de dichos elementos es de aproximadamente 7 días, más a menudo en el contexto de un curso severo de infección por coronavirus.
- Pequeña erupción sin picor en forma de red vascular de color rojo azulado. Se observa en el 5-6% de los pacientes con COVID-19 grave.
Los médicos señalan que las erupciones pueden tener orígenes tanto infecciosos como de otro tipo, por lo que este síntoma requiere un diagnóstico diferencial obligatorio.
Erupción sin picazón en un niño.
Una pequeña erupción rojiza sin picazón es el tipo de erupción más común que se encuentra en niños de edad temprana, preescolar y primaria. A veces aparecen pequeños puntos sin contenido purulento en la cabeza, axilas, cintura escapular, abdomen y espalda, perineo. Tal erupción es característica de las reacciones alérgicas, pero a menudo ocurre como resultado del sobrecalentamiento y la higiene inadecuada. La consecuencia de descuidar la higiene es la dermatitis del pañal, el sarpullido. En los bebés, a menudo aparece una erupción sin picazón en la cabeza, ya que es a través de la piel de la cabeza que se produce la termorregulación en los bebés.
Una erupción sin picazón también ocurre con ciertas enfermedades de naturaleza viral y microbiana, con escarlatina, sarampión y leucemia. Una erupción acuosa en la mayoría de los casos se convierte en un síntoma de infecciones herpéticas y pustulosas, procesos alérgicos, picaduras de insectos y exposición a los rayos ultravioleta.
La aparición de una erupción con ampollas en el área de las manos y los pies puede indicar dishidrosis: bloqueo de las glándulas sudoríparas o infecciones por hongos.
Las erupciones purulentas son más típicas de las enfermedades infecciosas de etiología microbiana, en particular, de las lesiones de Staphylococcus aureus.
¿Qué deben hacer los padres cuando ven una erupción sin picazón en la piel del niño? En primer lugar, debe observar bien la piel del bebé, determinar el tipo de erupciones, su tamaño y otras características. Es importante recordar y analizar qué pudo haber causado el problema. A continuación, debe medir la temperatura, examinar la garganta, las amígdalas y luego acompañar al niño a la clínica o, si es necesario, llamar al médico a domicilio (por ejemplo, si el bebé es presuntamente contagioso). Es categóricamente imposible prescribir un tratamiento para los niños por su cuenta. [14]
Diagnostico erupción sin picazón
El tratamiento de una erupción sin picazón se inicia solo después de determinar la causa real de su aparición. El enfoque de tratamiento incorrecto puede exacerbar el problema. El tipo de tratamiento depende completamente de lo que sirvió como factor provocador en la aparición de erupciones.
Lo que se puede utilizar para el diagnóstico:
- tomar raspados de la piel;
- extracción de muestras del contenido de vesículas y pústulas;
- toma de muestras de sangre, orina y heces.
Si es necesario, se designa una consulta adicional de un alergólogo, especialista en enfermedades infecciosas, pediatra, gastroenterólogo, endocrinólogo y otros especialistas limitados.
Se prescriben pruebas apropiadas para enfermedades infecciosas y alérgicas sospechosas:
- detección de inmunoglobulinas de clase M (sarampión, anticuerpos contra el virus IgM);
- determinación de un marcador de memoria inmune a rubéola, identificación de infección primaria por rubéola;
- determinación del marcador de sensibilización del cuerpo a antígenos estreptocócicos, cultivo bacteriológico y antibiograma del biomaterial de las amígdalas en caso de sospecha de escarlatina;
- detección de alergias por inhalación, mixtas, medicamentosas y alimentarias;
- determinación del ADN del agente causal de una infección fúngica por PCR;
- determinación de anticuerpos IgG contra patógenos de infecciones fúngicas.
Dependiendo de las indicaciones, puede ser necesario analizar el líquido cefalorraquídeo, evaluar los valores bioquímicos de la funcionalidad del cuerpo (pruebas hepáticas, indicadores de la composición de agua y electrolitos de la sangre y el metabolismo del nitrógeno, etc.).
El diagnóstico instrumental puede representarse mediante tales estudios:
- radiografía (ayuda a evaluar la cantidad de tejido afectado, por ejemplo, con infecciones respiratorias);
- examen de ultrasonido (ayuda a visualizar los órganos internos, detectar neoplasias patológicas);
- tomografía computarizada (le permite examinar los órganos internos afectados en capas).
Diagnóstico diferencial
La característica de una erupción sin picazón tiene un valor de diagnóstico diferencial: es importante tener en cuenta el período de aparición, la dinámica, la secuencia de aparición, la localización, la distribución y la duración de las erupciones.
Las principales diferenciaciones diagnósticas se presentan en la tabla:
|
Sarampión |
Erupción papular irregular sin picazón, propensa a la fusión, que aparece en etapas: el primer día, en la cara, el cuello, el segmento torácico superior y la cintura escapular; en el segundo día, el cuerpo está completamente cubierto de erupciones que se extienden a las extremidades superiores; en el tercer o cuarto día, con propagación a las extremidades inferiores. La confluencia de la erupción en la cara conduce a la hinchazón, el engrosamiento de los párpados, el engrosamiento de los rasgos faciales y un cambio pronunciado en la apariencia. |
|
Escarlatina |
El primer o segundo día de la enfermedad aparece una pequeña erupción punteada sin picor, localizada en las áreas enrojecidas del cuello, segmento torácico superior y espalda. Durante el día, se extiende a todo el cuerpo. Hay una acumulación de erupciones en el área de los pliegues de la piel (cuello, axilas, ingles, fosas poplíteas, etc.). |
|
Rubéola |
Una erupción sin picazón ocurre dentro de las 24 a 48 horas desde el inicio de la enfermedad. Se propaga rápidamente a la cara, el pecho, el abdomen, la espalda, los brazos y las piernas. Las erupciones son de puntos pequeños, los elementos tienen configuraciones uniformes, de color rosado pálido, abundantes. Las manchas no se elevan por encima de la superficie de la piel, palidecen cuando se presionan. La acumulación de manchas se observa en la extensión de las extremidades, así como en la espalda y glúteos. El fondo de la erupción es piel normal. La erupción sin picazón no deja pigmentación y desaparece dentro de 2-4 días. |
|
Pseudotuberculosis |
Se produce una erupción sin picazón el primer o segundo día de la enfermedad, al mismo tiempo, con más frecuencia, como la escarlatina (punto pequeño). La gama de colores va desde el rosa pálido hasta el púrpura cianótico brillante. El fondo de la piel también varía. La localización es simétrica. En algunos casos, la picazón puede estar presente. La erupción desaparece dentro de las 24 a 144 horas. |
|
Infección enteroviral |
Una erupción sin picazón ocurre en un momento, en el contexto de una piel sin cambios. Elementos principales: manchas, pápulas, puntitos, hemorragias. Pase sin dejar rastro durante 24-48 horas. |
|
Meningococemia |
La erupción sin picazón aparece en las primeras 24 horas de la enfermedad. Difiere en variedad y diferentes tamaños: los elementos están representados por manchas, pápulas, hemorragias, "asteriscos" de configuración irregular con un sello en el centro. La naturaleza de las erupciones es gradual, con una dinámica creciente. Ubicación dominante: glúteos, piernas. El fondo de la piel no cambia. Con la desaparición en algunos lugares de las erupciones intensas se forman las esferas de la necrosis. |
|
Fiebre tifoidea |
Las roséolas están presentes en forma de manchas rosadas con un diámetro de unos 2-3 mm, que palidecen cuando se presionan. Aparecen en el día 8-10 de la enfermedad, son propensos a quedarse dormidos periódicamente. Desaparece sin dejar rastro después de 24-120 horas. |
|
Infección herpética |
Se observa una erupción local en un área limitada de la piel, en la que primero aparecen dolor, ardor, enrojecimiento y solo luego vesículas con contenido seroso. La piel está edematosa, enrojecida. Después de la apertura, se encuentran erosiones supurantes, cubiertas de costras, seguidas de epitelización. Localización primaria: borde labial, nariz, mejillas o frente, glúteos y muslos, antebrazos, manos. |
Tratamiento erupción sin picazón
El tratamiento de pacientes con erupción sin picazón es diferente, ya que depende del origen de este síntoma, de la causa de su aparición.
Hay muchos medicamentos diferentes que pueden librar con éxito a una persona de cualquier erupción dermatológica, incluidas las alérgicas y las infecciosas. La elección de un medicamento adecuado solo la realiza un médico, después de una determinación preliminar de la etiología del proceso patológico y un diagnóstico.
En un proceso alérgico, por ejemplo, el tratamiento comienza con el cese de la acción del alérgeno, después de lo cual se lleva a cabo la eliminación médica de los signos directamente patológicos con la ayuda de antihistamínicos y otras drogas. Se recomienda tomar medicamentos como Loratadin, Desloratadine, Diazolin, Suprastin. En casos difíciles de erupción sin picazón, es posible usar medicamentos hormonales, en particular, ungüentos con prednisolona o hidrocortisona.
A los pacientes con enfermedades infecciosas se les recetan medicamentos apropiados como parte de una terapia compleja. Estos pueden ser antibióticos, sorbentes y medicamentos de desintoxicación, agentes antivirales, inmunoglobulinas, etc. En particular, a los pacientes con dermatitis bacteriana de naturaleza estafilocócica o estreptocócica se les recetan sin ambigüedades antibióticos con un amplio espectro de actividad antimicrobiana. Se recomiendan preparaciones de macrólidos (azitromicina) y, a menudo, se prescribe ceftriaxona. La mayoría de los pacientes con pioderma informan una mejoría después del tratamiento regular de las áreas de erupción sin picazón con soluciones de fucorcina o verde brillante.
Las patologías virales a menudo no requieren el uso de una terapia específica. Los médicos prescriben un curso de inmunoestimulantes, multivitaminas que mejoran la respuesta inmune del cuerpo y contribuyen al rápido alivio de los signos clínicos de la enfermedad.
Si la erupción sin picazón se debe a una violación de la sudoración, se recomienda observar cuidadosamente las reglas de higiene personal, usar ropa y zapatos hechos solo con materiales naturales de alta calidad y, si es necesario, usar talco. Se observa un buen efecto con el uso de pomada de zinc, que tiene un efecto de secado.
En las infecciones fúngicas, se prescribe una terapia antifúngica adecuada con medicamentos con acción antimicótica dirigida. Los fármacos de elección, dependiendo del agente causal de la patología, pueden ser Fluconazol, Ketoconazol, Clotrimazol, Terbinafina, Itraconazol, Griseofulvina.
Medicamentos
Para la mayoría de los pacientes con exantema bacteriano sin prurito, los fármacos se seleccionan empíricamente. Más a menudo, es suficiente tomar Dicloxacillin en una dosis de 250 mg por vía oral, o Cefalexin en una dosis de 500 g 4 veces al día. Igualmente efectivos son Levofloxacino 500 mg una vez al día o Moxifloxacino 400 mg una vez al día por vía oral. Si el paciente es alérgico a las penicilinas, es posible prescribir clindamicina 300-450 mg por vía oral tres veces al día o macrólidos:
- Claritromicina 250-500 mg por vía oral dos veces al día;
- Azitromicina 500 mg el primer día, luego 250 mg una vez al día.
El tratamiento de una erupción sin picazón causada por una infección por hongos consiste en el uso de agentes antimicóticos, que se prescriben en forma de tabletas, ungüentos y cremas, soluciones para aplicación tópica. La duración del curso de tratamiento la determina el médico.
En general, su médico puede recetarle los siguientes medicamentos, dependiendo de la causa de la erupción sin picazón:
|
Drogas hormonales |
|
|
Triderm |
Una mezcla del agente antifúngico clotrimazol, el corticosteroide betametasona, el antibiótico gentamicina. Se prescribe para dermatosis bacterianas o fúngicas sensibles a la acción de los corticoides. No se recomienda su uso por mujeres durante el embarazo. Aplicar sobre la piel suavemente, frotando suavemente, dos veces al día. Posibles reacciones adversas: piel seca, cambios locales en la piel, trastornos del sistema endocrino (con uso prolongado). |
|
Flucinar |
Ungüento con corticosteroide fluocinolona y antibiótico aminoglucósido neomicina. Se usa para dermatosis secas, especialmente de naturaleza alérgica con la adición de infección secundaria. Se aplica sobre la piel dos veces al día, sin vendaje. La duración óptima de la aplicación no es más de 2 semanas (en la piel de la cara, no más de una semana). Los niños se usan a partir de los 2 años, no más de una vez al día, excluyendo el área de la cara. |
|
Elocom |
Fármaco glucocorticoide sintético mometasona. Se prescribe para dermatosis y dermatitis atópica en adultos y niños mayores de 2 años. Por lo general, la pomada o crema se aplica una vez al día. Contraindicaciones: acné vulgar, piodermatitis, dermatitis del pañal, infecciones parasitarias y fúngicas, tuberculosis, sífilis, reacciones postvacunales. |
|
Preparaciones reparadoras y cicatrizantes |
|
|
Bepanthen |
Se utiliza para eliminar erupciones sin picor en pacientes de cualquier edad, incluidos los niños. Entre las indicaciones: erupción causada por radioterapia, fototerapia, radiación ultravioleta, así como dermatitis del pañal. La pomada se puede utilizar una o varias veces al día bajo supervisión médica. Posibles efectos secundarios: Alergia. |
|
Losterín |
Una crema compleja destinada al tratamiento de diversas formas de dermatosis y dermatitis, acompañadas de piel seca y erupción cutánea. La crema ya se puede usar a partir de los 3 meses, se aplica en una capa delgada sobre la piel afectada 2-3 veces al día. Los efectos secundarios en forma de una ligera sensación de ardor se notan en casos muy raros. |
|
Sedantes para las erupciones por estrés |
|
|
Persa |
Se prescribe una preparación de hierbas sedantes para adultos de 2 a 3 tabletas tres veces al día, independientemente de la comida. Efectos secundarios: debilidad general, mareos, reacciones de hipersensibilidad. |
|
Novo-Passit |
Se ha utilizado con éxito en dermatosis psicosomáticas en pacientes adultos y niños mayores de 12 años. Por lo general, tome 1 tableta tres veces al día. El curso de tratamiento recomendado es de un mes. Entre las posibles reacciones adversas: somnolencia, alergias, debilidad muscular, dificultad para respirar. |
|
Medicamentos antialérgicos |
|
|
Loratadina |
Antihistamínico tricíclico, recetado para erupciones alérgicas sin picazón. Se puede tomar a partir de los 2 años (la dosis depende del peso del niño). Posibles efectos secundarios: somnolencia, dolor de cabeza, cambios en el apetito, fatiga. |
|
Desloratadina |
Antihistamínico de segunda generación, utilizado para erupciones alérgicas sin picazón. Los adultos y niños mayores de 12 años toman 5 mg de desloratadina una vez al día. En general, la preparación en forma de jarabe se puede usar a partir de los seis meses de edad según las dosis calculadas individualmente. Las reacciones adversas son raras: boca seca, dolor de cabeza, fatiga. |
|
Ungüentos antimicóticos |
|
|
Ketoconazol |
Indicado para eliminar erupciones cutáneas sin picor provocadas por dermatofitos, candidiasis. La crema se aplica sobre la piel 1-2 veces al día. No se ha estudiado el uso en niños. |
|
Clotrimazol |
Alivia las erupciones causadas por patógenos fúngicos como dermatofitos, mohos, levaduras y hongos dimórficos. La crema se usa tópicamente 2 veces al día. Posibles reacciones adversas: Alergia. |
|
Antivirales |
|
|
Aciclovir |
Pomada antiviral activa contra el virus del herpes simple tipo 1 y 2. Se utiliza para tratar a adultos y niños mayores de 12 años. La pomada se aplica cada 4 horas durante al menos 4 días. Posibles efectos secundarios: sequedad y descamación en la zona de aplicación, picor. |
|
Viferón |
El ungüento contiene interferón alfa-2b humano recombinante, que proporciona efectos inmunomoduladores, antivirales y antiproliferativos del medicamento. La dosis, la duración y la frecuencia de uso se determinan individualmente. Posibles efectos secundarios: picazón, alergias. |
|
Zovirax |
Crema para el tratamiento de las infecciones víricas de los labios y la cara provocadas por el virus del herpes simple. Utilizar unas 5 veces al día, al menos durante 4 días. Los niños pueden usar la droga a partir de los 12 años. |
Con patologías de la sangre y del sistema cardiovascular, es posible prescribir medicamentos que regulan la coagulación sanguínea, la hematopoyesis, la permeabilidad vascular y la función cardíaca. En tales situaciones, el régimen de tratamiento es exclusivamente individual.
Tratamiento de fisioterapia
La fisioterapia se usa activamente en el tratamiento de patologías como la psoriasis, el liquen plano, la dermatitis seborreica y atópica, la esclerodermia y la neurodermatitis, las infecciones fúngicas, el herpes, el acné, etc. Es posible utilizar tanto efectos generales como locales.
Para estabilizar el estado psicoemocional del paciente, se prescriben procedimientos sedantes:
- electrosueño (uso de corrientes pulsadas mediante la aplicación de electrodos en el área de la cabeza);
- estimulación eléctrica central de TES (anestesia, estabiliza los procesos hemodinámicos, mejora la regeneración de tejidos);
- - hidroterapia (baños de hidromasaje, masaje de burbujas).
Para corregir la actividad del sistema nervioso parasimpático, se afectan los ganglios paravertebrales. Para ello se utilizan la terapia de amplipulso, UHF EP, inductotermia, ultrafonoforesis de prednisolona o hidrocortisona.
Para estimular la actividad hormonal de las glándulas suprarrenales y la producción de corticosteroides, la EP UHF se utiliza en la zona suprarrenal o indirectamente por vía transcraneal. Bajo la influencia de un campo eléctrico de ultra alta frecuencia, se estimula la función productora de hormonas de la glándula pituitaria, lo que conduce a la estimulación de las glándulas suprarrenales y la liberación de corticosteroides en la sangre, a una disminución de la reacción autoinmune de el cuerpo, y la supresión de los procesos alérgicos.
Los procedimientos locales le permiten ralentizar el curso de la reacción inflamatoria, mejorar la circulación sanguínea, eliminar los mediadores inflamatorios y reducir la excitación de los receptores de la piel. En este aspecto, son relevantes los siguientes tipos de fisioterapia:
- terapia con TNF (terapia con ultratones) y darsonvalización;
- electroforesis con agentes antialérgicos, galvanización;
- magnetoterapia de influencia local;
- irradiación UV del área inflamada;
- terapia con láser
La elección de la técnica de tratamiento depende de los indicadores individuales. A la mayoría de los pacientes se les prescribe una combinación de varios procedimientos de fisioterapia, tanto generales como locales.
Las contraindicaciones de la fisioterapia son:
- cualquier neoplasia en el área de aplicación;
- estados descompensados;
- el estado general grave del paciente;
- período de fiebre;
- forma aguda de tuberculosis;
- psicopatología;
- dermatosis ampollosas;
- porfiria cutánea;
- lupus eritematoso sistémico;
- hipersensibilidad a la corriente eléctrica;
- período de embarazo.
La radiación ultravioleta no se prescribe para pacientes con la forma de verano de la psoriasis.
Tratamiento a base de hierbas
Las terapias alternativas también pueden ayudar con un sarpullido que no pica. Sin embargo, su uso siempre debe acordarse con el médico, ya que la automedicación analfabeta puede agravar el problema y provocar la propagación de la erupción, que en el futuro requerirá un tratamiento más complejo y prolongado.
- Una sola erupción en la espalda sin picazón se elimina bien mediante el uso de infusiones de hierbas preparadas a base de plantas con efectos antiinflamatorios y secantes. Especialmente populares en esta situación son la caléndula y la manzanilla, debido a su disponibilidad y efectividad. Para preparar una infusión medicinal, tome 1 cucharada. Yo flores trituradas, vierta 200 ml de agua hirviendo e insista debajo de la tapa hasta que se enfríe. Luego, el líquido se filtra y se usa para lavados y lociones tres veces al día.
- Si una erupción sin picazón es causada por procesos infecciosos, los expertos aconsejan tomar infusiones de hierbas medicinales en el interior. Entre las plantas recomendadas está el orégano, que se cuece al vapor con agua hirviendo en una taza de esmalte y se infusiona durante media hora. La infusión tibia se toma 20 minutos antes de las comidas, 1 cucharada. Yo hasta cinco veces al día. La salvia, que se prepara según el mismo principio, también tiene un buen efecto antiinflamatorio. Importante: las mujeres no deben tomar preparaciones a base de hierbas durante el embarazo y la lactancia.
- El jugo de celidonia o el aloe tienen un efecto secante. Para obtener un agente curativo, se tritura una de estas plantas, la papilla resultante se exprime para obtener jugo, que luego se aplica a las áreas cubiertas con una erupción sin picazón.
En general, hay muchas recetas y formas de usar las hierbas. Cualquier farmacia dispone de una amplia gama de preparados a base de plantas, tisanas, tinturas, etc. Y, sin embargo, hay que tener en cuenta que la automedicación puede perjudicar notablemente, por lo que cualquier tipo de tratamiento debe acordarse con el médico.
Cirugía
Las tácticas quirúrgicas se pueden aplicar en relación con tales patologías:
- forúnculos, linfangitis, erisipela, erisipeloide;
- ántrax, abscesos, flemones, hidradenitis;
- La fascitis necrotizante;
- piomiositis, lesiones infecciosas de las vainas musculares, mionecrosis clostridial y no clostridial.
Las características del tratamiento de un paciente en particular se determinan durante el examen realizado por un cirujano. Para aclarar el diagnóstico, es posible prescribir diagnósticos de ultrasonido, rayos X, dermatoscopia, biopsias de tejido, así como pruebas de laboratorio.
Las intervenciones dermatológicas pueden incluir cirugía, ondas de radio, extirpación electroquirúrgica de varios neoplasmas. La técnica de incisión del tejido sin contacto asegura una cicatrización óptima y rápida del área operada.
En dermatología, a menudo se usa el aparato de radiocirugía Surgitron, que tiene una serie de ventajas: daña mínimamente el tejido, tiene un efecto de esterilización y acelera la recuperación del tejido.
Complicaciones y consecuencias
Para evitar el desarrollo de consecuencias desagradables de complicaciones de una erupción sin picazón, es necesario recordar y cumplir con las siguientes recomendaciones:
- en ningún caso peine ni exprima los elementos de la erupción, no intente influir en ellos de ninguna otra manera (mecánica, química, etc.);
- no se involucre en el autotratamiento;
- no abra ampollas y pústulas;
- no use agentes externos agresivos, no aplique soluciones colorantes (verde brillante, fukortsin) en el área de los erupciones, para no distorsionar la imagen que verá el médico más tarde.
Desafortunadamente, una erupción sin picazón no siempre se nota a tiempo, especialmente si no se acompaña de otros síntomas clínicos. Mientras tanto, este síntoma no siempre es inofensivo: dependiendo de la causa raíz, las erupciones pueden ser una de las manifestaciones de enfermedades peligrosas e incluso graves.
- Una complicación del sarampión puede ser neumonía, otitis media y, a veces, encefalitis.
- Complicaciones de la epidparotitis: inflamación en los órganos glandulares, desarrollo de meningitis viral.
- La urticaria puede complicarse con el edema de Quincke, una afección grave acompañada de broncoespasmo, dificultad para respirar y otros síntomas que aumentan rápidamente y que, si no se tratan, pueden provocar la muerte.
- Las complicaciones de la meningococemia son el shock infeccioso-tóxico y la falla multiorgánica. En casos severos, siempre hay una CID pronunciada.
En general, una erupción sin picazón no representa una amenaza directa para la vida del paciente. Sin embargo, el desarrollo de complicaciones de gravedad variable puede estar asociado con la enfermedad primaria.
Prevención
La prevención de la aparición de una erupción sin picazón es eliminar las posibles causas de este fenómeno.
Si una persona tiene tendencia a las alergias, entonces debería:
- siempre excluya el contacto con posibles alérgenos y sustancias desconocidas;
- seguir las recomendaciones médicas con respecto al uso de ciertos alimentos (si es necesario, debe seguir una dieta especial);
- tomar medicamentos antialérgicos prescritos.
Puede prevenir una erupción sin picazón de origen infeccioso si:
- cumplir regularmente con todas las normas sanitarias e higiénicas;
- evitar el contacto con personas enfermas;
- excluir permanecer en áreas concurridas, lo cual es especialmente importante durante los períodos de exacerbación de enfermedades infecciosas (epidemias);
- ser vacunado en tiempo y forma;
- excluir el uso de productos de higiene, ropa, etc. De otras personas;
- realice regularmente una limpieza en húmedo y ventile la habitación;
- coma completamente, controle la presencia en la dieta de las vitaminas y minerales necesarios, así como el equilibrio de proteínas-grasas-carbohidratos.
Es importante visitar regularmente a un médico, tanto para el examen preventivo como para el tratamiento de cualquier enfermedad cuando aparezcan los primeros signos.
Pronóstico
Determinar la causa y el tratamiento posterior de una erupción sin picazón siempre requiere una cierta cantidad de tiempo. Por lo tanto, el paciente debe ser paciente y seguir cuidadosamente todas las instrucciones del médico. Además, el proceso de tratamiento puede cursar con alternancia de recaídas y remisiones, lo que está asociado con el origen de la patología y las características de su curso. Sin embargo, en la mayoría de los casos, la causa del problema se encuentra y se elimina con éxito.
Los procesos infecciosos e inflamatorios en el área de la piel retroceden relativamente rápido en el contexto de una terapia antibiótica oportuna. En ausencia de tratamiento, es posible el desarrollo de procesos subcutáneos necrotizantes, bacteriemia con la propagación de focos infecciosos. A menudo hay exacerbaciones.
En ausencia de una terapia oportuna, una erupción sin picazón puede empeorar y generalizarse.

