Médico experto del artículo.
Nuevos artículos
Ostit
Último revisado: 05.07.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
La osteítis (del griego osteon, que significa "hueso") es una enfermedad caracterizada por procesos inflamatorios en el tejido óseo.
Esta inflamación puede desarrollarse como resultado de la exposición a factores traumáticos o infecciones, y se asocia principalmente a fracturas o intervenciones quirúrgicas óseas fallidas. Esta inflamación no es específica. La inflamación ósea específica se produce como resultado de la propagación hematógena de infecciones de tuberculosis, sífilis, etc. En muchos casos, la ostitis se refiere a lesiones óseas que se presentan con la tuberculosis, en particular con la artritis tuberculosa.
La ostitis puede ser crónica o aguda. En la fase aguda, el hueso sufre destrucción, y en la crónica, se observa la prevalencia de procesos proliferativos. En la sífilis congénita y terciaria, se habla de ostitis sifilítica, osificante y en resolución.
Cada uno de los tipos de daño óseo mencionados requiere tratamiento con medidas adecuadas. Por lo tanto, en presencia de una ostitis específica, las medidas médicas se centran principalmente en la enfermedad subyacente. En otros casos, puede ser más adecuado prescribir tratamiento quirúrgico para controlar el proceso inflamatorio. La intervención quirúrgica se acompaña del uso de fármacos antibacterianos, desensibilizadores e inmunoestimulantes.
Cuando la ostitis se diagnostica de manera oportuna y se inicia el tratamiento racional necesario lo antes posible, el pronóstico de su evolución es favorable con una alta probabilidad de recuperación completa.
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
Causas de la osteítis
Las causas de la ostitis están representadas por dos grupos principales de factores que determinan la aparición de esta enfermedad.
La más común es la alteración traumática de la integridad ósea debido a un golpe, una contusión o una fractura (abierta o cerrada), así como a una intervención quirúrgica para esta última. Las fracturas conllevan el riesgo de que aparezca microflora purulenta en la herida.
En cuanto a la microflora, cabe destacar que ciertos tipos de esta, como la sifilítica y la tuberculosa, también pueden provocar ostitis. Causan ostitis sifilítica y tuberculosa, respectivamente. Esto se debe a que, cuando una persona padece sífilis o tuberculosis, la infección puede propagarse por el organismo a través del torrente sanguíneo, afectando, entre otras cosas, el tejido óseo.
Las estadísticas médicas también registran un número limitado de casos en los que la ostitis se produjo en el contexto de enfermedades como la brucelosis, la gonorrea, la lepra, la fiebre paratifoidea y la artritis reumatoide.
Por lo tanto, las causas de la ostitis se reducen principalmente al impacto mecánico traumático sobre el hueso, además de diversos factores de patogénesis infecciosa. En función de esto, y dependiendo de la causa de la inflamación ósea característica de la ostitis, se selecciona el método de tratamiento adecuado.
Síntomas de osteítis
Los síntomas de la ostitis y su grado de gravedad están determinados por la etiología, la extensión del proceso patológico, el estado general objetivo del paciente y si han aparecido enfermedades concomitantes y disfunciones del organismo en relación con la ostitis.
La progresión de la ostitis a menudo puede ocurrir sin que se note su presencia, con manifestaciones notables, hasta que en algún momento se produce una exacerbación.
Por lo general, la ostitis aguda se acompaña de dolor local. Posteriormente, se produce inflamación y se altera la función de la zona afectada de la extremidad o la columna vertebral. No se descarta la posibilidad de fracturas patológicas ni la formación de deformaciones secundarias. Se producen alteraciones en la función de los nervios y la médula espinal, características de la espondilitis (tuberculosis espinal). Si el periostio y los tejidos blandos se ven afectados por procesos inflamatorios, se producen fístulas y flemones.
La ostitis crónica puede ser esencialmente una evolución de la periodontitis crónica. En este caso, la enfermedad se manifiesta como un engrosamiento del hueso mandibular, unilateral o bilateral. En este caso, áreas significativas de la mandíbula pueden verse afectadas por este proceso, hasta el punto de que la inflamación cubre toda la mitad derecha o izquierda, dependiendo de la localización de la ostitis.
La aparición de exacerbaciones se observa en ciertas circunstancias como resultado de condiciones desfavorables, como resfriados, situaciones de estrés, etc. El cuadro clínico en este caso es similar al del proceso agudo. En cuanto al factor temporal, parece posible identificarlo solo mediante la anamnesis y las radiografías.
Los síntomas de la osteítis pueden ser completamente inespecíficos, y la presencia de la enfermedad a menudo se detecta solo en la fase de exacerbación. Por ello, el diagnóstico temprano de esta inflamación ósea es fundamental, ya que sin el tratamiento adecuado, la osteítis puede tender a extenderse significativamente por el cuerpo.
¿Donde duele?
Osteítis por BCG
La vacuna BCG se utilizó por primera vez en 1923. La administración subcutánea del fármaco se practica desde 1962 y sigue siendo el único método de vacunación contra la tuberculosis hasta la fecha. BCG es la transcripción rusa de BCG, abreviatura de Bacillum Calmette Guerin, ya que el cultivo recibe los nombres de sus creadores, los científicos franceses A. Calmette y C. Guerin.
La vacunación con BCG ayuda a prevenir el desarrollo de la tuberculosis en sus formas más graves, como la meningitis tuberculosa y la tuberculosis fulminante. Hasta cien millones de niños reciben esta vacuna cada año.
Sin embargo, con el uso de esta vacuna, no se puede tener la absoluta certeza de que no cause todo tipo de complicaciones posvacunales. Y aunque se reflejan en cifras extremadamente insignificantes (0,004-2,5%), ocurren.
Junto con las consecuencias negativas más comunes, que se manifiestan en la derrota de los ganglios linfáticos regionales supraclaviculares y subclavios, axilares y cervicales, también se observa actualmente que la osteítis a menudo se desarrolla después de la vacunación con BCG.
Se acepta generalmente que las principales razones son la posible actitud deshonesta de la persona que realiza la manipulación, que viola la técnica de su implementación. Esto puede deberse a una profundidad excesiva de inyección de la vacuna en la piel o a una dosis superior a la prescrita. Las consecuencias de estas acciones pueden causar diversas reacciones locales negativas, como necrosis tisular, aparición de úlceras, linfadenitis, queloides y abscesos fríos, así como lupus en la zona donde se administró la vacuna.
La osteítis por BCG también puede ser causada por la vacunación sin tener en cuenta las contraindicaciones existentes, cuando esta vacunación es inaceptable debido a las características individuales de la respuesta del sistema inmunológico del niño.
La ostitis por BCG, así como muchas otras posibles reacciones negativas del organismo del niño a la vacunación, sólo pueden excluirse si la vacunación se confía a un especialista cualificado.
 [ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ]
[ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ]
Osteítis tuberculosa
La ostitis tuberculosa se caracteriza por un tipo específico de inflamación, que se produce principalmente en el esqueleto humano en aquellas partes del mismo en las que hay una gran cantidad de médula ósea roja, hematopoyética y mieloide.
El mayor daño se produce en los cuerpos vertebrales, en las metáfisis de la tibia, el fémur y el húmero. Los cuerpos de los huesos púbicos, ilíacos e isquiáticos también son susceptibles al desarrollo de esta enfermedad.
La localización de la inflamación es predominantemente única, sin embargo, en ocasiones este tipo de daño puede presentarse en varias partes del esqueleto.
En cuanto a la edad de la persona en la que existe una alta probabilidad de aparición de esta enfermedad, el grupo de riesgo incluye el periodo de la infancia y la adolescencia.
Los focos inflamatorios se observan con mayor frecuencia en las proximidades de las articulaciones, lo que, en determinadas circunstancias, puede contribuir a su propagación a una articulación cercana. Sin un tratamiento adecuado, esto puede agravarse por la aparición de inflamación en la membrana sinovial de la cápsula articular. Por otro lado, si el foco inflamatorio en la ostitis tuberculosa se localiza lejos de la articulación, es posible su encapsulación, pero esto solo ocurre si el cuerpo humano tiene una buena resistencia.
La ostitis tuberculosa se caracteriza por un largo período de desarrollo y progresión del proceso patológico y, en sus primeras etapas, no se acompaña de síntomas dolorosos significativos, por lo que a menudo no causa ansiedad al paciente. Sin embargo, aquí reside el principal peligro de esta enfermedad. Al fin y al cabo, esta es la razón por la que muchas personas retrasan el inicio del tratamiento durante mucho tiempo, lo que finalmente conduce a un resultado muy desfavorable.
Osteítis de la mandíbula
La osteítis mandibular es una enfermedad en la que se producen procesos inflamatorios en el tejido óseo. Un fenómeno concomitante frecuente es la inflamación del periostio, denominada periostitis. Además, pueden formarse flemones y fístulas, y también puede presentarse osteomielitis, una inflamación de la médula ósea.
La aparición de ostitis mandibular puede indicarse por la aparición de dolor en alguna parte de la mandíbula. Posteriormente, se observa inflamación en esa zona, lo que dificulta la masticación. Posteriormente, se nota dolor en toda la mandíbula.
Esta enfermedad puede ser causada por daños mecánicos graves causados por golpes, lesiones o contusiones, que resultan en una fractura del hueso mandibular. Las consecuencias de una intervención quirúrgica fallida también pueden ser la causa.
La osteítis puede aparecer en la mandíbula debido a que en una serie de enfermedades, como por ejemplo la tuberculosis y la sífilis, todo el cuerpo se infecta por vía hematógena.
El tratamiento se basa en un enfoque integral y consiste en intervención quirúrgica combinada con la prescripción de fármacos antibacterianos e inmunoestimulantes. La presencia de una enfermedad infecciosa general requiere su tratamiento primario.
La osteítis de la mandíbula es una enfermedad muy desagradable que puede ser causada tanto por factores traumáticos como infecciosos, y su tratamiento requiere el uso de medidas médicas bastante radicales.
Osteítis fibrosa
La osteítis fibrosa es una de las posibles complicaciones asociadas con el hiperparatiroidismo, una enfermedad en la que los huesos sufren reblandecimiento y deformación. El hiperparatiroidismo se caracteriza por la producción de hormona paratiroidea en cantidades significativamente superiores a las necesarias para el funcionamiento normal del organismo. Como resultado, se altera el metabolismo calcio-fósforo y se intensifican los procesos osteoclásticos, durante los cuales el fósforo y el calcio se excretan de los huesos. Simultáneamente, debido a la disminución de la absorción tubular y a la mayor excreción de fósforo, se observa hiperfosfaturia e hipofosfatemia.
Los cambios que afectan al tejido óseo incluyen la aparición de osteomalacia y osteoporosis.
Los huesos se vuelven frágiles, lo que provoca una mayor predisposición a fracturas en las extremidades superiores e inferiores, así como a lesiones en la columna.
Según los resultados de los análisis de sangre durante esta enfermedad, se registran niveles elevados de calcio y fosfatasa alcalina. La hormona paratiroidea también está presente en grandes cantidades. Los niveles de fósforo están reducidos. La radiografía revela adelgazamiento de los huesos, alteración de su integridad en forma de grietas y fracturas, y se observa la formación de quistes.
En la mayoría de los casos de osteítis fibrosa, su evolución no se asocia con la aparición de síntomas específicos evidentes; estos pueden aparecer solo en caso de complicaciones. Sin embargo, esto no debe inducir a pensar que, si la osteítis fibrosa no causa molestias ni afecta significativamente el bienestar, no representa una amenaza para la salud. Como cualquier otra enfermedad, debe tratarse.
 [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
[ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
Osteítis condensante
La ostitis condensante es un proceso inflamatorio que afecta simultáneamente a todas las partes del hueso: el hueso mismo (ostitis), el periostio (periostitis) y la mielitis (inflamación que se desarrolla en la médula ósea). Su característica específica es su carácter esclerosante focal y su evolución crónica.
La etiología de la ostitis condensante se asocia a la aparición de una reacción atípica del tejido óseo en aquellos pacientes que presentan alta resistencia o bajo grado de infección, principalmente a edad temprana.
Esta enfermedad se localiza con mayor frecuencia en la zona de los premolares inferiores. La extracción dental no provoca la desaparición de las zonas de cambio esclerótico. La presencia de pequeños bordes de osteosclerosis a veces se debe a una sobrecarga oclusal compensada, que no se debe a una conexión con procesos inflamatorios previos en el periodonto.
Los cambios patomorfológicos producidos por la osteítis condensante se pueden caracterizar como una de las etapas sucesivas por las que se desarrolla el proceso aséptico, que conduce a la osteoporosis, es decir, la destrucción del hueso, y a la osteosclerosis, en la que aumenta la densidad ósea.
Con base en todo lo anterior, concluimos que la ostitis condensante es una enfermedad crónica que se caracteriza por la propagación del progreso patológico en extensas áreas, con afectación tanto del hueso como de la médula ósea y el periostio en procesos esclerosantes. Por ello, su presencia puede requerir un tratamiento y medidas preventivas rigurosas.
 [ 28 ]
[ 28 ]
Diagnóstico de la ostitis
El diagnóstico de la ostitis se realiza principalmente basándose en la información sobre el estado de los huesos obtenida como resultado de un examen de rayos X.
En las radiografías, la ostitis se presenta como focos de cambios destructivos en la sustancia ósea compacta o esponjosa, cuya forma varía. Estos focos miden varios milímetros y pueden medirse en centímetros. Los bordes son claros o indefinidos. En ocasiones, se observa una reacción osteoesclerótica en el tejido óseo circundante y se observa una sombra de secuestro dentro del propio foco.
La ostitis tuberculosa se caracteriza por una reacción productiva predominantemente débil en el tejido óseo, que se asemeja a un estrecho borde esclerótico que rodea el foco de destrucción. En la ostitis tuberculosa, se forma un secuestro esponjoso.
La inflamación ósea originada en la región metafisaria, con un foco excéntrico, principalmente en niños, puede ser un prerrequisito para la reacción perióstica en capas o lineal que caracteriza a la osteítis tuberculosa. En este caso, se utiliza la tomografía para un diagnóstico preciso.
Las medidas diagnósticas para la ostitis también incluyen el examen con radionúclidos para identificar con precisión la localización de la inflamación cuando las radiografías no son concluyentes. Esto ayuda a determinar el lugar donde debe realizarse una biopsia de tejido óseo.
La ostitis específica se diagnostica mediante métodos inmunológicos y microbiológicos.
El diagnóstico de ostitis es necesario para diferenciar al máximo esta enfermedad de formaciones quísticas distróficas-degenerativas, lagunas corticales, necrosis aséptica limitada, osteoma osteoide, condroblastoma, granuloma eosinofílico, etc. Establecer un diagnóstico preciso e inequívoco es un factor positivo para un proceso de tratamiento eficaz y una recuperación exitosa.
 [ 29 ], [ 30 ], [ 31 ], [ 32 ]
[ 29 ], [ 30 ], [ 31 ], [ 32 ]
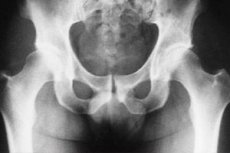
Diagnóstico radiológico de la osteítis tuberculosa de la articulación de la cadera
La articulación de la cadera es uno de los lugares más comunes del cuerpo humano donde se presenta tuberculosis ósea y articular. Por ello, es importante identificar la enfermedad en su etapa más temprana, lo que facilita considerablemente el tratamiento y minimiza las complicaciones posteriores. En muchos casos, el diagnóstico se realiza mediante radiografías. En particular, se realiza el diagnóstico radiográfico de la ostitis tuberculosa de la articulación de la cadera.
Según los datos radiográficos, las primeras exploraciones revelan signos de osteoporosis, que solo se pueden detectar comparando imágenes que abarcan ambas articulaciones de la cadera. Incluso en la etapa previa a la osteítis tuberculosa, pueden observarse cambios en los tejidos blandos, que se manifiestan como un aumento de las sombras de las capas intermusculares en los contornos entre la cápsula articular y los músculos medio y pequeño de los glúteos. Se puede observar una disposición asimétrica de los huesos pélvicos debido a una postura incorrecta debido a la atrofia muscular o al engrosamiento de la articulación del lado afectado, o a una contractura dolorosa.
Después de un mes y medio o dos, las radiografías revelan la aparición de focos de procesos destructivos en el tejido óseo, cuyos bordes son irregulares y poco claros, y en los que se nota la presencia de múltiples secuestradores esponjosos.
La osteítis tuberculosa se presenta con mayor frecuencia en los huesos que forman el acetábulo; en menor medida, se detecta en el cuello femoral y, con muy poca frecuencia, en la cabeza femoral. En cuanto a esta última, cabe destacar que se visualizan mejor en radiografías con el fémur abducido. En el acetábulo, la detección de focos de destrucción ósea se facilita mediante radiografías posteriores.
En algunos casos, el paciente puede presentar deformación precoz del núcleo, osificación y agrandamiento de la cabeza femoral.
El diagnóstico por rayos X de la osteítis tuberculosa de la articulación de la cadera se realiza en diferentes etapas de la enfermedad, lo que nos permite identificar la dinámica del proceso patológico y, en base a esto, realizar ciertos ajustes al plan de tratamiento, que tiene como objetivo mejorar el pronóstico y aumentar la posibilidad de un tratamiento efectivo.
¿Qué es necesario examinar?
Cómo examinar?
¿A quién contactar?
Tratamiento de la ostitis
El tratamiento de la ostitis implica un conjunto de medidas médicas que se seleccionan en cada caso específico según la etiología y las razones que provocan el desarrollo de la enfermedad. Por lo general, se realiza una intervención quirúrgica para extirpar los tejidos afectados que han sufrido procesos necróticos (necrectomía). Este método de tratamiento quirúrgico está indicado para la ostitis tuberculosa. Además, se realiza una secuestrectomía para extirpar los fragmentos óseos, llamados secuestros, que se han separado del hueso debido a la enfermedad. También pueden ser recomendables la resección segmentaria y longitudinal de los huesos, el tratamiento de sus cavidades con vacío y ultrasonido, y el uso de drenaje de entrada y succión.
Las medidas terapéuticas para la ostitis incluyen terapia antimicrobiana con antibióticos y sulfonamidas. La quimioterapia incluye antisépticos eficaces, incluyendo algunos específicos, por vía intramuscular e intravascular, interna y local. Las enzimas proteolíticas como la papaína y la quimotripsina son ampliamente utilizadas.
La inmunización pasiva y activa, así como la fisioterapia, desempeñan un papel importante en el tratamiento de la ostitis. La extremidad afectada también debe inmovilizarse.
Por lo tanto, el tratamiento de la ostitis se realiza principalmente en el ámbito hospitalario y se prescribe según la etiología y la naturaleza de la enfermedad, así como el estado general del paciente. Con base en la combinación de estos factores, el médico elige los métodos adecuados y desarrolla el esquema de medidas médicas más adecuado y eficaz.
Prevención de la ostitis
La osteítis, en su forma específica, suele presentarse debido a diversas enfermedades, como sífilis, tuberculosis, etc. En este caso, todo el cuerpo se ve expuesto a la infección por vía hematógena a través del flujo sanguíneo en el sistema circulatorio. En particular, la infección penetra en el tejido óseo, donde provoca inflamación.
Por lo tanto, la prevención de la ostitis en este caso presupone la necesidad primordial de tomar las medidas médicas necesarias para tratar esta importante enfermedad infecciosa. Es fundamental iniciar el tratamiento lo antes posible tras el diagnóstico de la infección. El tratamiento temprano contribuye significativamente a prevenir su propagación.
Para prevenir la ostitis de origen traumático es necesario, en primer lugar, el tratamiento primario de la fractura abierta, así como el estricto cumplimiento de los principios de mantenimiento de las más estrictas condiciones asépticas durante la osteosíntesis de las fracturas cerradas.
Para resumir la prevención de la ostitis, destacaremos dos principios fundamentales. En primer lugar, el tratamiento obligatorio de las formas agudas de la enfermedad para prevenir su progresión a una forma crónica. Otro requisito indispensable es el tratamiento sanitario adecuado en caso de daño a la integridad ósea por golpes, lesiones, contusiones y fracturas, especialmente las expuestas, para evitar la penetración de microorganismos patógenos e infecciones.

