Médico experto del artículo.
Nuevos artículos
Erupción cutánea sin picor
Último revisado: 04.07.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
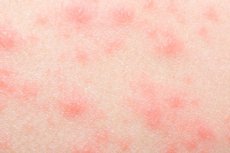
La piel humana refleja muchas reacciones y procesos que ocurren dentro del cuerpo. Por lo tanto, no es extraño que aparezcan periódicamente diversos tipos de erupciones cutáneas. Y no se trata solo de un problema estético: una erupción sin picazón puede ser el primer indicio del desarrollo de una patología infecciosa, tóxica o de otro tipo. Por lo tanto, este síntoma no puede ignorarse: debe consultar a un médico, realizar un diagnóstico, encontrar la causa del trastorno y eliminarla.
Causas erupción cutánea sin prurito
Una erupción cutánea sin picazón, en forma de granos, ampollas, nódulos, granitos, etc., puede aparecer por la influencia de factores físicos, químicos y de otro tipo. Las causas inmediatas pueden ser:
- proceso infeccioso (microbiano, viral, con menor frecuencia fúngico);
- reacción alérgica (de contacto, a medicamentos, a alimentos, etc.);
- enfermedades vasculares y sanguíneas (vasculitis, leucemia, etc.);
- patologías autoinmunes (en particular, lupus eritematoso sistémico);
- intoxicación, efecto secundario de la terapia medicamentosa.
Veamos las causas más comunes de erupciones sin picazón.
- El sarampión es una enfermedad infecciosa que se transmite por gotitas en el aire de una persona infectada con el virus del sarampión. El virus es altamente contagioso, por lo que, al entrar en contacto con la infección, todas las personas no vacunadas y no infectadas previamente contraen la enfermedad. [ 1 ]
- La rubéola es una enfermedad infecciosa viral que puede ser congénita o adquirida. La enfermedad adquirida se transmite por gotitas en el aire, suele presentarse con síntomas moderados y tiene un pronóstico favorable. La rubéola congénita se transmite de la madre al feto a través de la placenta y causa graves defectos de desarrollo. La rubéola es más peligrosa para la mujer durante el primer trimestre del embarazo, durante el período de puesta de los principales órganos y sistemas del bebé. [ 2 ]
- La escarlatina es una enfermedad infecciosa causada por el estreptococo B-hemolítico del grupo A. Además de la escarlatina, esta bacteria provoca el desarrollo de patologías como erisipela, estreptodermia y faringitis estreptocócica. La vía de transmisión de la infección es aérea y por contacto doméstico. [ 3 ]
- La pseudotuberculosis (yersiniosis) es una infección bacteriana causada por el patógeno Yersinia tuberculosis (bacilo pseudotuberculoso). Los síntomas de la enfermedad suelen ser signos tóxico-alérgicos, erupción cutánea similar a la escarlatina y manifestaciones patológicas del sistema digestivo. La fuente de infección son roedores: ratones y ratas. El contagio en humanos es posible al ingerir alimentos contaminados con excrementos de animales enfermos. [ 4 ]
- La yersiniosis intestinal es una infección aguda causada por Yersinia enterocolitica. La fuente probable de infección es una persona enferma, roedores o tierra. La infección se produce al consumir carne, pescado, leche, verduras y frutas contaminadas, al beber agua cruda o al estar en contacto con animales enfermos. La enfermedad afecta el sistema digestivo, el hígado y las articulaciones, y causa síntomas de intoxicación generalizada. [ 5 ]
También existen causas no infecciosas:
- física (frío, calor, radiación ultravioleta, vibración, compresión);
- contacto (agua, cosméticos y productos químicos de uso doméstico, productos de látex, etc.);
- alimentos (hipersensibilidad a ciertos alimentos);
- medicinales (uso de antibióticos, anestésicos locales, etc.);
- inhalación;
- causadas por picaduras de insectos;
- causadas por procesos malignos;
- causada por cambios hormonales (en particular, durante el embarazo);
- autoinmune;
- causadas por patologías genéticas.
Una erupción sin picazón también puede ser un signo de una patología potencialmente mortal, por ejemplo:
- meningococemia: una forma generalizada de infección meningocócica, caracterizada por una erupción hemorrágica, intoxicación grave y desarrollo rápido, que requiere intervención médica de emergencia; [ 6 ]
- reacción alérgica grave - shock anafiláctico, que se acompaña de hinchazón aguda de las extremidades, orofaringe, lengua, dificultad para respirar y disminución de la conciencia. [ 7 ]
En tales casos, debe llamar a una ambulancia inmediatamente.
Factores de riesgo
Los grupos de riesgo para el desarrollo de varios tipos de erupciones sin picazón incluyen:
- personas propensas a aumentar la sudoración y la secreción de sebo;
- personas con sistemas inmunes debilitados (por ejemplo, pacientes sometidos a quimioterapia o tratamiento con glucocorticosteroides);
- personas que visitan frecuentemente lugares públicos (gimnasios, piscinas, etc.);
- aquellos que prefieren ropa y calzado fabricados con materiales sintéticos que carecen de ventilación adecuada;
- descuidar las recomendaciones de higiene personal, utilizar toallas, zapatos, ropa de cama y ropa interior de otras personas;
- pacientes que hayan padecido recientemente procesos infecciosos e inflamatorios y hayan recibido tratamiento con antibióticos;
- vivir en zonas endémicamente inseguras;
- trabajar en condiciones de alta humedad y temperatura;
- personas que padecen obesidad, diabetes y personas infectadas por el VIH.
Patogenesia
La piel es el órgano más grande del cuerpo humano. Desempeña las funciones más importantes para el organismo: proporciona metabolismo, termorregulación, protección y capacidad receptora. La piel consta de las siguientes capas:
- la capa epidérmica, externa, que a su vez está representada por cinco capas, que proporcionan principalmente protección de barrera;
- la capa dérmica de tejido conectivo situada entre la epidermis y los órganos subyacentes, de la cual la dermis está separada por tejido subcutáneo;
- tejido subcutáneo, representado por una estructura de tejido conectivo laxo que contiene inclusiones grasas.
El estrato córneo proporciona protección: carece de estructuras vivas y solo contiene células muertas. Su grosor varía. El manto hidrolipídico lo recubre, potenciando sus propiedades protectoras. Mantiene un cierto nivel de acidez, que normalmente se sitúa entre 4,5 y 5,5. En muchas enfermedades de la piel, como las erupciones cutáneas sin picazón (micosis, acné), el índice de acidez varía.
El manto hidrolipídico posee su propia microflora. Puede estar representada por múltiples simbiosis de microorganismos, como hongos, estafilococos epidérmicos, etc. Estos microorganismos aseguran la constancia del ambiente ácido en la piel y previenen infecciones. Sin embargo, en ciertas circunstancias, este equilibrio se altera y la composición bacteriana puede variar en una u otra dirección. Además, la función de barrera protectora puede deteriorarse, lo que contribuye a la infección cutánea. Todo esto puede afectar la aparición de una erupción cutánea sin picazón.
En las lesiones infecciosas, el mecanismo de desarrollo de las erupciones patológicas es algo diferente. En particular, en la escarlatina, el agente infeccioso produce una exotoxina que provoca la aparición de manifestaciones tóxicas en forma de erupción sin prurito. En el sarampión, se forman focos de inflamación perivascular, causados por el daño viral al endotelio vascular, la exudación perivascular y la infiltración celular. Cabe destacar que el patógeno siempre está presente en los elementos de la erupción del sarampión.
En casos no infecciosos, se habla de otros mecanismos patogénicos, en particular, la influencia de la histamina, la activación del sistema del complemento y el impacto de los parásitos y sus productos. Tampoco se descarta la patología autoinmune.
Epidemiología
Una erupción cutánea sin picazón suele molestar a personas con piel excesivamente seca o, por el contrario, grasa, propensa al acné, defectos vasculares, hiperpigmentación y otras manifestaciones externas. La aparición de erupciones suele estar precedida por enfermedades generales, poros dilatados, acné, etc. Los adolescentes y pacientes con patologías endocrinas o digestivas suelen presentar estos síntomas.
Incluso en pieles aparentemente perfectas, puede aparecer una erupción cutánea sin picazón, asociada a cambios hormonales, estrés, condiciones ambientales desfavorables y otros factores que afectan negativamente al organismo. La piel con problemas es más susceptible a las erupciones.
La aparición de una erupción cutánea sin picazón puede ocurrir a cualquier edad, pero el problema se presenta con mayor frecuencia en la primera infancia y la adolescencia. Según las estadísticas, este síntoma se presenta con mayor frecuencia en bebés, así como entre los 12 y los 25 años, independientemente del sexo del paciente.
La mayor frecuencia de patologías infecciosas se observa en la primera infancia. Por consiguiente, la erupción cutánea inducida por infección sin prurito es más común en niños en edad preescolar.
Síntomas
Las erupciones que no producen picazón pueden variar según el tipo de lesión:
- Las manchas son elementos de menos de 1 cm de diámetro, imperceptibles a la palpación. En esencia, son simplemente áreas limitadas de cambio de color que no suben ni bajan en comparación con el tejido circundante.
- Las pápulas son elementos protuberantes de la erupción que se pueden palpar y cuyo diámetro puede llegar a ser de 1 cm.
- Las placas son erupciones que se pueden palpar porque están elevadas o hundidas en comparación con la piel circundante. Pueden ser redondas o planas.
- Los nódulos son pápulas o erupciones firmes que no pican y que se extienden hasta la capa de grasa dérmica o subcutánea.
- Las vesículas son erupciones quísticas que contienen un líquido transparente. Sus componentes son pequeños (menos de 1 cm) y transparentes. Si su tamaño supera 1 cm, se denominan ampollas.
- Las pústulas son las mismas ampollas, pero con contenido purulento. Su aparición suele deberse a infecciones bacterianas y enfermedades inflamatorias.
- La urticaria es una erupción cutánea con o sin picazón que se produce como resultado de una inflamación localizada. También se denomina ronchas.
- Las escamas son zonas de acumulación de partículas de epitelio córneo, lo que es especialmente característico de las micosis y la psoriasis.
- Las petequias son pequeñas hemorragias que no se atenúan ni desaparecen al presionarlas con un dedo. Estas erupciones son típicas de meningococemia, trombocitosis, vasculitis, etc.
- Las telangiectasias son pequeñas áreas de vasos sanguíneos dilatados que aparecen en patologías sistémicas o hereditarias, o con el tratamiento prolongado con glucocorticoides fluorados.
Primeros signos
La etapa inicial de la enfermedad se caracteriza por ciertos primeros signos, por ejemplo:
- En el sarampión, los síntomas de intoxicación son pronunciados: fiebre alta, dolor de cabeza, articulaciones y músculos. A continuación, se presentan síntomas catarrales (tos, picazón nasal, goteo nasal, lagrimeo, fotofobia). La erupción se detecta al tercer día: primero en la cara y el cuello, luego en los hombros, el pecho, el abdomen, la espalda y las extremidades. Una erupción facial sin picazón, con tendencia a extenderse de arriba abajo, es un signo característico del sarampión. La erupción puede ser reemplazada por manchas de pigmentación, que persisten durante varias semanas. Las mucosas también se cubren de pequeñas manchas blanquecinas, especialmente visibles en la cara interna de las mejillas. [ 8 ], [ 9 ]
- La rubéola tiene un inicio agudo: la fiebre sube ligeramente, se observan síntomas catarrales moderados, los ganglios linfáticos se agrandan y se vuelven dolorosos. La erupción también aparece casi de inmediato. Al principio, es una erupción sin picazón en el pecho, que luego se extiende al abdomen y otras partes del cuerpo, incluyendo las extremidades, la cara y la espalda. La gran mayoría de la erupción permanece localizada en la zona del pecho. Los elementos de la erupción son opacos, de color rosado pálido. [ 10 ]
- La escarlatina se caracteriza por una tríada sintomática: erupción cutánea, fiebre y enrojecimiento intenso de la garganta con pus en las lagunas. El inicio de la enfermedad es agudo. La erupción no produce picazón, es de punta fina y aparece pocas horas después del inicio de la enfermedad. Se extiende rápidamente (en un par de horas) por todo el cuerpo, desde la cara hasta el cuello, el pecho, el abdomen y las extremidades. Un síntoma característico: al pasar la palma de la mano suavemente sobre la superficie de la piel, se siente una sequedad y aspereza pronunciadas, como si el cuerpo estuviera cubierto de piel de gallina. Los ganglios linfáticos submandibulares se agrandan, la lengua primero se vuelve blanquecina (con saburra) y luego de un rojo carmesí brillante, alisándose. [ 11 ]
- En la pseudotuberculosis, la fiebre inicialmente sube bruscamente, aparecen dolor abdominal y náuseas, y la fiebre también aumenta. El hígado y el bazo pueden agrandarse, y puede presentarse dolor articular y diarrea. Se presenta una erupción cutánea sin picazón en todo el cuerpo: de color rojizo-azulado, finamente punteada (similar a la de la escarlatina), más pronunciada en las zonas de pliegues naturales de la piel y con tendencia a fusionarse. Otros signos característicos son: un triángulo nasolabial pálido, el síntoma del "guante" (erupción en las manos sin picazón), "calcetín" (erupción en los pies) o "capucha" (erupción en el cuello, la cara y la cintura escapular). La piel está seca y áspera. La faringe está enrojecida e inflamada, pero no hay amigdalitis purulenta. [ 12 ]
- La yersiniosis intestinal tiene un inicio agudo: el paciente se queja de debilidad general, dolor abdominal, náuseas y diarrea. La erupción cutánea sin picazón se asemeja a la del sarampión. Se localiza principalmente en los pliegues cutáneos, a los lados del cuerpo y en la zona de las articulaciones. También pueden ser preocupantes el dolor de cabeza, el dolor de garganta, el dolor muscular y articular, y la congestión nasal. En ocasiones, los ganglios linfáticos y el hígado se inflaman. [ 13 ]
- En enfermedades no infecciosas, pueden aparecer diferentes tipos de erupciones en las piernas sin picazón. Con mayor frecuencia, se trata de ampollas blanquecinas o rosadas pálidas que sobresalen de la superficie de la piel. Suelen aparecer de forma repentina y también desaparecer bruscamente (en 24 horas). Tienden a fusionarse y formar grandes lesiones de configuración irregular.
Antes de acudir al médico, es importante prestar atención a los siguientes puntos:
- ¿Qué tipo de erupción sin picazón es (color, tamaño);
- su localización, abundancia;
- posible conexión con algún evento o contacto;
- síntomas acompañantes.
Una erupción cutánea sin picazón puede ser diferente, y el paciente no siempre podrá determinar su origen. Por lo tanto, es necesario consultar a un médico especialista.
Una erupción roja sin picazón también es típica de enfermedades virales, como la COVID-19. Estas erupciones no dependen de la gravedad del proceso infeccioso y pueden aparecer incluso en pacientes con una evolución asintomática de la enfermedad. Se han observado los siguientes tipos de erupciones en adultos sin picazón causadas por la infección por coronavirus:
- Manchas asimétricas similares a una reacción de congelación en brazos y piernas, a veces dolorosas al tacto. Esta erupción, sin picazón ni fiebre, se observó principalmente en pacientes con un curso leve de la enfermedad y desapareció espontáneamente después de unos 12 días. La frecuencia de aparición del síntoma es de aproximadamente el 19%.
- Una erupción cutánea focal y transitoria, sin picazón, en forma de pequeñas ampollas localizadas en el cuerpo y las extremidades. El síntoma aparece simultáneamente con otros signos patológicos y persiste durante unos 10 días.
- Erupción en el abdomen sin picazón, similar a la urticaria, con un tono rosado o blanquecino. Menos frecuente en las extremidades y las palmas de las manos.
- Erupciones maculopapulares, que parecen vesículas aplanadas o protuberantes, con una frecuencia de aproximadamente el 47 %. Su duración es de aproximadamente 7 días, con mayor frecuencia en el contexto de una infección grave por coronavirus.
- Una erupción cutánea pequeña, sin picazón, en forma de red vascular de color rojo azulado. Se observa en el 5-6% de los pacientes con COVID-19 grave.
Los médicos señalan que las erupciones pueden tener orígenes tanto infecciosos como de otro tipo, por lo que este síntoma requiere un diagnóstico diferencial obligatorio.
Erupción cutánea sin picazón en un niño
Una pequeña erupción rojiza sin picazón es el tipo más común de erupción que se presenta en niños en edad preescolar y primaria. A veces aparecen pequeños puntos sin contenido purulento en la cabeza, las axilas, la cintura escapular, el abdomen, la espalda y el perineo. Esta erupción es típica de las reacciones alérgicas, pero a menudo se produce como resultado del sobrecalentamiento y la falta de higiene. La falta de higiene provoca dermatitis del pañal y sudamina. En los bebés, la erupción sin picazón suele aparecer en la cabeza, ya que es a través del cuero cabelludo que los bebés se termorregulan.
También se presenta una erupción cutánea sin picazón en ciertas enfermedades de origen viral y microbiano, como la escarlatina, el sarampión y la leucemia. En la mayoría de los casos, una erupción cutánea acuosa se convierte en un síntoma de infecciones herpéticas y pustulosas, procesos alérgicos, picaduras de insectos y exposición a la luz ultravioleta.
La aparición de una erupción con ampollas en el área de las manos y los pies puede indicar dishidrosis (bloqueo de las glándulas sudoríparas) o infecciones por hongos.
Las erupciones purulentas son más típicas de las enfermedades infecciosas de etiología microbiana, en particular, de las lesiones causadas por Staphylococcus aureus.
¿Qué deben hacer los padres si observan una erupción cutánea sin picazón en la piel de su hijo? Primero, es necesario examinar detenidamente la piel del bebé, determinar el tipo de erupción, su tamaño y otras características. Es importante recordar y analizar la posible causa del problema. A continuación, se debe tomar la temperatura, examinar la garganta y las amígdalas, y luego llevar al niño a la clínica o, si es necesario, llamar a un médico a domicilio (por ejemplo, si se sospecha que el bebé es contagioso). Está estrictamente prohibido recetar un tratamiento a los niños por cuenta propia. [ 14 ]
Diagnostico erupción cutánea sin prurito
El tratamiento de una erupción cutánea sin picazón se inicia solo después de determinar la causa real de su aparición. Un enfoque terapéutico incorrecto puede agravar el problema. El tipo de tratamiento depende completamente del factor desencadenante de la erupción.
¿Qué se puede utilizar para el diagnóstico?
- tomando raspaduras de la piel;
- toma de muestras del contenido de vesículas y pústulas;
- Recolección de muestras de sangre, orina y heces.
Si es necesario, se prescribe una consulta adicional con un alergólogo, un infectólogo, un pediatra, un gastroenterólogo, un endocrinólogo y otros especialistas.
Si se sospechan enfermedades infecciosas y alérgicas se prescriben las pruebas correspondientes:
- detección de inmunoglobulina clase M (sarampión, anticuerpos contra el virus IgM);
- determinación del marcador de memoria inmune a la rubéola, detección de la infección primaria por rubéola;
- determinación del marcador de sensibilización del organismo a antígenos estreptocócicos, cultivo bacteriológico y antibiograma del biomaterial de las amígdalas si se sospecha escarlatina;
- detección de alergias por inhalación, mixtas, a medicamentos y alimentarias;
- determinación del ADN del agente causal de la infección fúngica mediante PCR;
- Determinación de anticuerpos de clase IgG contra patógenos de infecciones fúngicas.
Dependiendo de las indicaciones, puede ser necesario realizar un análisis del líquido cefalorraquídeo, evaluar los valores bioquímicos de la funcionalidad del organismo (pruebas hepáticas, indicadores de la composición hidroelectrolítica de la sangre y metabolismo del nitrógeno, etc.).
El diagnóstico instrumental puede representarse mediante los siguientes estudios:
- radiografía (ayuda a evaluar el volumen de tejido afectado, por ejemplo, en infecciones respiratorias);
- examen de ultrasonido (ayuda a visualizar los órganos internos, detectar neoplasias patológicas);
- Tomografía computarizada (permite examinar los órganos internos afectados capa por capa).
Diagnóstico diferencial
Las características de una erupción sin picazón tienen importancia diagnóstica diferencial: es importante observar el período de aparición, la dinámica, la secuencia de aparición, la localización, la distribución y la duración de la erupción.
Las principales diferenciaciones diagnósticas se presentan en la tabla:
Sarampión |
Una erupción maculopapular sin picazón que tiende a fusionarse y aparece en etapas: el primer día, en la cara, el cuello, la parte superior del pecho y la cintura escapular; el segundo día, el cuerpo está completamente cubierto de erupciones, extendiéndose a las extremidades superiores; el tercer o cuarto día, se extiende a las extremidades inferiores. La fusión de las erupciones en la cara provoca hinchazón, engrosamiento de los párpados, engrosamiento de los rasgos faciales y un cambio pronunciado en la apariencia. |
Escarlatina |
Una pequeña erupción cutánea puntiforme, sin picazón, aparece el primer o segundo día de la enfermedad, localizada en las zonas enrojecidas del cuello, la parte superior del pecho y la espalda. En 24 horas, se extiende a todo el cuerpo. Se observa un grupo de erupciones en la zona de los pliegues cutáneos (cuello, axilas, ingles, hueco poplíteo, etc.). |
Rubéola |
Una erupción cutánea sin picazón aparece entre 24 y 48 horas después del inicio de la enfermedad. Se extiende rápidamente a la cara, el pecho, el abdomen, la espalda, los brazos y las piernas. La erupción presenta manchas finas, uniformes, de color rosa pálido y abundantes. Las manchas no sobresalen de la superficie de la piel y palidecen al presionarlas. Se observa un grupo de manchas en la zona de las extremidades, así como en la espalda y los glúteos. El fondo de la erupción es piel normal. Una erupción cutánea sin picazón no deja pigmentación y desaparece en 2 a 4 días. |
Pseudotuberculosis |
Una erupción cutánea sin picazón aparece de repente, con mayor frecuencia, al igual que la escarlatina (un pequeño punto). La gama de colores va del rosa pálido al azul púrpura brillante. El fondo de la piel también varía. La localización es simétrica. En algunos casos, puede haber picazón. La erupción desaparece en un plazo de 24 a 144 horas. |
Infección por enterovirus |
Una erupción cutánea sin picor aparece repentinamente, con la piel intacta. Se caracteriza por manchas, pápulas, pequeños puntos y hemorragias. Desaparecen sin dejar rastro en 24-48 horas. |
Meningococemia |
Una erupción cutánea sin picazón aparece en las primeras 24 horas de la enfermedad. Es diversa y de diferentes tamaños: se presentan como manchas, pápulas, hemorragias y "estrellas" de configuración irregular con una compactación en el centro. La erupción es gradual, con una dinámica creciente. Localización predominante: glúteos y piernas. El fondo de la piel permanece inalterado. A medida que la erupción intensa desaparece en algunas zonas, se forman áreas de necrosis. |
Fiebre tifoidea |
Las roséolas se presentan como manchas rosadas de unos 2-3 mm de diámetro, que palidecen al presionarlas. Aparecen entre el octavo y décimo día de la enfermedad y suelen aparecer periódicamente. Desaparecen sin dejar rastro después de 24-120 horas. |
Infección por herpes |
Se observa una erupción local en una zona limitada de la piel, con dolor, ardor y enrojecimiento previos, y solo después, vesículas con contenido seroso. La piel está edematosa y enrojecida. Tras la apertura, se encuentran erosiones supurantes cubiertas de costras con posterior epitelización. Localización preferente: borde labial, nariz, mejillas o frente, glúteos y muslos, antebrazos y manos. |
Tratamiento erupción cutánea sin prurito
El tratamiento para los pacientes que presentan una erupción sin picor varía, ya que depende del origen de este síntoma y del motivo de su aparición.
Existen numerosos medicamentos que pueden aliviar eficazmente cualquier erupción cutánea, incluyendo las alérgicas e infecciosas. La elección del medicamento adecuado la realiza exclusivamente un médico, tras una determinación preliminar de la etiología del proceso patológico y el diagnóstico.
En caso de un proceso alérgico, por ejemplo, el tratamiento comienza con la interrupción de la acción del alérgeno, tras lo cual se lleva a cabo la eliminación farmacológica de los signos patológicos mediante antihistamínicos y otros fármacos. Se recomienda tomar medicamentos como loratadina, desloratadina, diazolina y suprastin. En casos complejos de erupción cutánea sin picazón, se pueden usar medicamentos hormonales, en particular, ungüentos con prednisolona o hidrocortisona.
A los pacientes con enfermedades infecciosas se les prescriben medicamentos adecuados como parte de una terapia compleja. Estos pueden ser antibióticos, fármacos absorbentes y desintoxicantes, agentes antivirales, inmunoglobulinas, etc. En particular, a los pacientes con dermatitis bacteriana de origen estafilocócico o estreptocócico se les prescriben antibióticos con un amplio espectro de actividad antimicrobiana. Se recomiendan macrólidos (azitromicina) y a menudo se prescribe ceftriaxona. La mayoría de los pacientes con pioderma notan mejoría tras el tratamiento regular de las zonas con erupción cutánea sin picazón con soluciones de fucorcina o verde brillante.
Las patologías virales no suelen requerir un tratamiento específico. Los médicos prescriben un tratamiento con inmunoestimulantes, multivitamínicos que mejoran la respuesta inmunitaria del organismo y promueven un alivio rápido de los signos clínicos de la enfermedad.
Si la erupción sin picazón se debe a un trastorno de la sudoración, se recomienda mantener una higiene personal estricta, usar ropa y calzado fabricados exclusivamente con materiales naturales de alta calidad y usar polvos si es necesario. El uso de ungüento de zinc, que tiene un efecto secante, es beneficioso.
En caso de infecciones fúngicas, se prescribe un tratamiento antifúngico adecuado con fármacos con efecto antimicótico específico. Los fármacos de elección, según el patógeno, pueden ser fluconazol, ketoconazol, clotrimazol, terbinafina, itraconazol y griseofulvina.
Medicamentos
Para la mayoría de los pacientes con exantema bacteriano sin picazón, los medicamentos se seleccionan empíricamente. Generalmente, basta con tomar dicloxacilina en dosis de 250 mg por vía oral o cefalexina en dosis de 500 g cuatro veces al día. La levofloxacina en dosis de 500 mg una vez al día o la moxifloxacina en dosis de 400 mg una vez al día por vía oral no son menos eficaces. Si el paciente es alérgico a las penicilinas, se puede recetar clindamicina en dosis de 300 a 450 mg por vía oral tres veces al día o macrólidos.
- Claritromicina 250-500 mg por vía oral dos veces al día;
- Azitromicina 500 mg el primer día, luego 250 mg una vez al día.
El tratamiento de la erupción cutánea sin picazón causada por una infección fúngica consiste en el uso de agentes antimicóticos, que se recetan en forma de comprimidos, ungüentos, cremas y soluciones de aplicación tópica. La duración del tratamiento la determina el médico.
En general, su médico puede recetarle los siguientes medicamentos, dependiendo de la causa de su sarpullido sin picazón:
Medicamentos hormonales |
|
Triderm |
Una mezcla del agente antifúngico clotrimazol, el corticosteroide betametasona y el antibiótico gentamicina. Se prescribe para dermatosis bacterianas o fúngicas sensibles a la acción de los corticosteroides. No se recomienda su uso en mujeres embarazadas. Aplicar sobre la piel con cuidado, frotando ligeramente, dos veces al día. Posibles efectos secundarios: piel seca, cambios cutáneos locales, trastornos del sistema endocrino (con uso prolongado). |
Flucinar |
Ungüento con fluocinolona, corticosteroide, y neomicina, antibiótico aminoglucósido. Se utiliza para dermatosis secas, especialmente de origen alérgico con infección secundaria. Se aplica sobre la piel dos veces al día, sin vendaje. La duración óptima de uso es de no más de dos semanas (en la piel del rostro, no más de una semana). Se utiliza en niños a partir de los dos años, no más de una vez al día, excluyendo el rostro. |
Elokom |
Mometasona, un glucocorticoide sintético. Se prescribe para dermatosis y dermatitis atópica en adultos y niños mayores de 2 años. La pomada o crema se suele aplicar una vez al día. Contraindicaciones: acné vulgar, pioderma, dermatitis del pañal, infecciones parasitarias y fúngicas, tuberculosis, sífilis y reacciones posvacunales. |
Preparaciones curativas y restauradoras |
|
Bepanten |
Se utiliza para eliminar erupciones cutáneas sin picazón en pacientes de cualquier edad, incluidos niños. Sus indicaciones incluyen: erupciones cutáneas causadas por radioterapia, fototerapia, radiación ultravioleta y dermatitis del pañal. El ungüento puede usarse una o más veces al día bajo supervisión médica. Posibles efectos secundarios: alergia. |
Losterin |
Crema compleja diseñada para tratar diversas dermatosis y dermatitis con sequedad cutánea y erupciones cutáneas. Su uso está aprobado a partir de los 3 meses de edad, aplicando una capa fina sobre la piel afectada de 2 a 3 veces al día. En casos muy raros, se han observado efectos secundarios como una ligera sensación de ardor. |
Sedantes para la erupción por estrés |
|
Persen |
Sedante herbal, recetado para adultos, 2-3 comprimidos tres veces al día, independientemente de la ingesta de alimentos. Efectos secundarios: debilidad general, mareos, reacciones de hipersensibilidad. |
Novo-Passit |
Se utiliza con éxito para dermatosis psicosomáticas en adultos y niños mayores de 12 años. Generalmente, se toma 1 comprimido tres veces al día. El tratamiento recomendado es de un mes. Entre los posibles efectos secundarios se incluyen somnolencia, alergias, debilidad muscular y dificultad para respirar. |
Agentes antialérgicos |
|
Loratadina |
Antihistamínico tricíclico, recetado para la erupción cutánea alérgica sin picazón. Puede tomarse a partir de los 2 años (la dosis depende del peso del niño). Posibles efectos secundarios: somnolencia, dolor de cabeza, cambios en el apetito, fatiga. |
Desloratadina |
Un antihistamínico de segunda generación para erupciones alérgicas sin picazón. Adultos y niños mayores de 12 años toman 5 mg de desloratadina una vez al día. Generalmente, el jarabe puede usarse a partir de los seis meses de edad, según la dosis individualizada. Los efectos secundarios son poco frecuentes: sequedad bucal, dolor de cabeza y fatiga. |
Ungüentos antimicóticos |
|
Ketoconazol |
Indicada para eliminar erupciones cutáneas sin picor causadas por dermatofitos y candidiasis. La crema se aplica sobre la piel 1 o 2 veces al día. No se ha estudiado su uso en niños. |
Clotrimazol |
Elimina las erupciones causadas por hongos patógenos como dermatofitos, mohos, levaduras y hongos dimórficos. La crema se aplica localmente dos veces al día. Posibles efectos secundarios: alergia. |
Medicamentos antivirales |
|
Aciclovir |
Ungüento antiviral, activo contra el virus del herpes simple tipos 1 y 2. Se utiliza para el tratamiento de adultos y niños mayores de 12 años. El ungüento se aplica cada 4 horas durante al menos 4 días. Posibles efectos secundarios: sequedad y descamación en la zona de aplicación, picazón. |
Viferón |
El ungüento contiene interferón alfa-2b humano recombinante, que le confiere una acción inmunomoduladora, antiviral y antiproliferativa. La dosis, la duración y la frecuencia de uso se determinan individualmente. Posibles efectos secundarios: picor, alergia. |
Zovirax |
Crema para el tratamiento de infecciones virales en labios y rostro causadas por el virus del herpes simple. Usar unas 5 veces al día, durante al menos 4 días. El medicamento está disponible para niños a partir de los 12 años. |
En caso de patologías sanguíneas y cardiovasculares, se pueden recetar medicamentos que regulan la coagulación sanguínea, la hematopoyesis, la permeabilidad vascular y la función cardíaca. En estas situaciones, el régimen de tratamiento es estrictamente individualizado.
Tratamiento de fisioterapia
La fisioterapia se utiliza activamente en el tratamiento de patologías como la psoriasis, el liquen plano, la dermatitis seborreica y atópica, la esclerodermia y la neurodermatitis, las micosis, el herpes, el acné, etc. Se puede utilizar tanto para efectos generales como locales.
Para estabilizar el estado psicoemocional del paciente se prescriben procedimientos sedantes:
- electrosueño (utilización de corrientes pulsadas mediante la aplicación de electrodos en la zona de la cabeza);
- estimulación eléctrica central TES (alivia el dolor, estabiliza los procesos hemodinámicos, mejora la regeneración tisular);
- - hidroterapia (baños de hidromasaje, masaje de burbujas).
Para corregir la actividad del sistema nervioso parasimpático, se afectan los ganglios paravertebrales. Para ello, se utilizan la terapia amplipulso, la electroestimulación ultrasónica (EP) de alta frecuencia (UHF), la inductotermia y la ultrafonoforesis con prednisolona o hidrocortisona.
Para estimular la actividad hormonal de las glándulas suprarrenales y la producción de corticosteroides, se utiliza la electroestimulación ultrarrápida (EPU) en la zona suprarrenal o, indirectamente, por vía transcraneal. Bajo la influencia del campo eléctrico de ultraalta frecuencia (UHF), se estimula la función productora de hormonas de la glándula pituitaria, lo que provoca la estimulación de las glándulas suprarrenales y la liberación de corticosteroides en la sangre, lo que disminuye las reacciones autoinmunes y suprime los procesos alérgicos.
Los procedimientos locales ayudan a ralentizar la reacción inflamatoria, mejorar la circulación sanguínea, eliminar los mediadores de la inflamación y reducir la excitación de los receptores cutáneos. Los siguientes tipos de fisioterapia son relevantes en este aspecto:
- Terapia TNC (terapia de ultratones) y darsonvalización;
- electroforesis con agentes antialérgicos, galvanización;
- terapia magnética local;
- Irradiación UV de la zona inflamada;
- terapia láser.
La elección del método de tratamiento depende de los indicadores individuales. A la mayoría de los pacientes se les prescribe una combinación de varios procedimientos fisioterapéuticos de impacto general y local.
Las contraindicaciones de la fisioterapia son:
- cualquier nueva formación en el área de aplicación;
- condiciones descompensadas;
- estado general grave del paciente;
- período de fiebre;
- forma aguda de tuberculosis;
- psicopatologías;
- dermatosis ampollosas;
- porfiria cutánea;
- lupus eritematoso sistémico;
- hipersensibilidad a la corriente eléctrica;
- período de embarazo.
La irradiación ultravioleta no está indicada para pacientes con psoriasis estival.
Tratamiento a base de hierbas
Los métodos tradicionales de tratamiento también pueden ayudar con la aparición de una erupción cutánea sin picazón. Sin embargo, su uso siempre debe consultarse con un médico, ya que la automedicación indiscriminada puede agravar el problema y provocar la propagación de la erupción, lo que posteriormente requerirá un tratamiento más complejo y a largo plazo.
- Una erupción cutánea sin picor se alivia fácilmente con infusiones de plantas con efecto antiinflamatorio y secante. La caléndula y la manzanilla son especialmente populares en esta situación, debido a su disponibilidad y eficacia. Para preparar una infusión medicinal, tome una cucharada de flores trituradas, vierta 200 ml de agua hirviendo y deje reposar tapado hasta que se enfríe. Luego, cuele el líquido y úselo para enjuagues y lociones tres veces al día.
- Si la erupción sin picazón se debe a una infección, los expertos recomiendan tomar infusiones de hierbas medicinales. Entre las plantas recomendadas se encuentra el orégano, que se cuece al vapor con agua hirviendo en una taza de esmalte y se deja en infusión durante media hora. La infusión tibia se toma 20 minutos antes de las comidas, 1 cucharada, hasta cinco veces al día. La salvia, preparada según el mismo principio, también tiene un buen efecto antiinflamatorio. Importante: las mujeres embarazadas y lactantes no deben consumir preparados herbales.
- El jugo de celidonia o aloe vera tiene un efecto secante. Para obtener un agente cicatrizante, se machaca una de estas plantas y se exprime hasta obtener el jugo, que luego se aplica en las zonas con sarpullido sin causar picazón.
En general, existen muchas recetas y formas de usar las hierbas. Cualquier farmacia ofrece una amplia gama de infusiones, tés, tinturas, etc. Sin embargo, es necesario tener en cuenta que la automedicación puede causar daños importantes, por lo que cualquier tratamiento debe consultarse con un médico.
Tratamiento quirúrgico
Las tácticas quirúrgicas se pueden aplicar a las siguientes patologías:
- forúnculos, linfangitis, erisipela, erisipeloide;
- carbuncos, abscesos, flemones, hidradenitis;
- fascitis necrosante;
- piomiositis, lesiones infecciosas de las vainas musculares, mionecrosis clostridial y no clostridial.
Las opciones de tratamiento específicas para cada paciente se determinan durante un examen realizado por un cirujano. Para aclarar el diagnóstico, se pueden prescribir ecografías, radiografías, dermatoscopias, biopsias de tejido y análisis de laboratorio.
Las intervenciones dermatológicas pueden incluir la extirpación quirúrgica, por ondas de radio y electroquirúrgica de diversas neoplasias. La técnica de incisión tisular sin contacto garantiza una cicatrización óptima y rápida de la zona intervenida.
En dermatología se utiliza a menudo el dispositivo radioquirúrgico Surgitron, que presenta una serie de ventajas: provoca un daño tisular mínimo, tiene un efecto esterilizante y acelera la recuperación del tejido.
Complicaciones y consecuencias
Para evitar el desarrollo de consecuencias desagradables de complicaciones de una erupción sin picazón, es necesario recordar y seguir las siguientes recomendaciones:
- bajo ninguna circunstancia debe rascar o exprimir los elementos irritados, ni intentar actuar sobre ellos de cualquier otra forma (mecánica, química, etc.);
- no se automedique;
- no abrir ampollas ni pústulas;
- No utilice agentes externos agresivos, no aplique soluciones colorantes (verde brillante, fucorcina) en el área de la erupción, para no distorsionar la imagen que posteriormente verá el médico.
Desafortunadamente, una erupción cutánea sin picazón no siempre se detecta a tiempo, especialmente si no se acompaña de otros síntomas clínicos. Además, este síntoma no siempre es inofensivo: dependiendo de la causa subyacente, las erupciones pueden ser una manifestación de enfermedades peligrosas e incluso graves.
- Las complicaciones del sarampión pueden incluir neumonía, otitis y, a veces, encefalitis.
- Las complicaciones de las paperas incluyen la inflamación de los órganos glandulares y el desarrollo de meningitis viral.
- La urticaria puede complicarse con el edema de Quincke, una afección grave acompañada de broncoespasmos, dificultad para respirar y otros síntomas que aumentan rápidamente y que, si no se tratan, pueden provocar la muerte.
- Las complicaciones de la meningococemia son el shock tóxico infeccioso y la insuficiencia multiorgánica. En casos graves, siempre se presenta un síndrome de CID pronunciado.
En general, una erupción cutánea sin picazón no representa una amenaza directa para la vida del paciente. Sin embargo, la enfermedad primaria puede presentar complicaciones de diversa gravedad.
Prevención
La prevención de la aparición de una erupción sin picor consiste en eliminar las posibles causas de este fenómeno.
Si una persona es propensa a las alergias, entonces debe:
- evitar siempre el contacto con posibles alérgenos y sustancias desconocidas;
- seguir las recomendaciones de su médico respecto al consumo de determinados alimentos (si es necesario, deberá seguir una dieta especial);
- tomar medicamentos antialérgicos recetados
Puedes prevenir una erupción cutánea de origen infeccioso que no produce picazón si:
- observar regularmente todas las normas sanitarias e higiénicas;
- evitar el contacto con personas enfermas;
- evitar permanecer en zonas con grandes aglomeraciones de personas, lo que es especialmente importante durante períodos de exacerbación de enfermedades infecciosas (epidemias);
- vacunarse a tiempo;
- evitar utilizar productos de higiene, ropa, etc. de otras personas;
- Realizar periódicamente limpieza húmeda y ventilar el local;
- Come bien, asegúrate de que tu dieta contenga las vitaminas y minerales necesarios, así como el equilibrio de proteínas, grasas e hidratos de carbono.
Es importante visitar al médico periódicamente, tanto para exámenes preventivos como para el tratamiento de cualquier enfermedad cuando aparecen los primeros signos.
Pronóstico
Determinar la causa y el tratamiento posterior de una erupción cutánea sin picazón siempre requiere tiempo. Por lo tanto, el paciente debe ser paciente y seguir atentamente todas las indicaciones del médico. Además, el tratamiento puede alternar recaídas y remisiones, lo cual depende del origen de la patología y las características de su evolución. Sin embargo, en la mayoría de los casos, se encuentra la causa del problema y se elimina con éxito.
Los procesos infecciosos e inflamatorios en la piel remiten con relativa rapidez con un tratamiento antibacteriano oportuno. Sin tratamiento, pueden desarrollarse procesos subcutáneos necrosantes y bacteriemia con propagación de focos infecciosos. Con frecuencia se producen exacerbaciones.
Sin un tratamiento oportuno, la erupción sin picazón puede empeorar y diseminarse.

