Médico experto del artículo.
Nuevos artículos
Osteoartritis
Último revisado: 07.06.2024

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
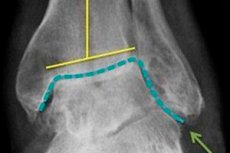
El término combinado "artroso-artritis" literalmente significa que una persona en el contexto de la artrosis articular desarrolla una patología adicional, un proceso inflamatorio en forma de artritis de la misma articulación. La enfermedad es compleja, ya que incluye simultáneamente el mecanismo patogenético destructivo e inflamatorio. El tratamiento de dicha patología debe ser lo más integral posible, utilizando, entre otras cosas, fisioterapia.
A menudo, el diagnóstico de osteoartritis se realiza en pacientes con una etapa aguda (exacerbación) de osteoartritis.
Epidemiología
La osteoartritis es una enfermedad bastante común, que se diagnostica en aproximadamente 5-10 personas de cien, y esta no es una figura insignificante. Además, durante la última década, ha habido un aumento anual en la incidencia de la enfermedad. Aunque muchos expertos creen que estas cifras no reflejan la imagen estadística real, ya que no todos los pacientes con artritis buscan ayuda médica.
A la edad de 20 a 40 años, la patología se detecta con mayor frecuencia en los hombres y a la edad de 40-60 años, en mujeres. Después de 60 años de edad, la tasa de incidencia es aproximadamente la misma, independientemente del género.
Las articulaciones grandes se ven afectadas con mayor frecuencia: rodilla, cadera, articulaciones de hombro. Las pequeñas articulaciones se ven afectadas principalmente en personas que, debido a su profesión, se ven obligadas a realizar movimientos monótonos de la extremidad superior, las manos y los dedos. En esta situación, las articulaciones metacarpofalángicas se ven afectadas principalmente.
Causas Artritis
La base para el desarrollo de la osteoartritis es el impacto de la carga patológica en la articulación y su incapacidad (por una razón u otra) para resistirla. Para decirlo de manera diferente, la articulación puede sufrir bajo la influencia de los cambios relacionados con la edad, la carga intensa, la falta de nutrición, lo que provoca daños, adelgazamiento del cartílago, desplazamiento y destrucción de elementos óseos. Además, la osteoartritis ya formada se une por una reacción inflamatoria: la artritis.
La aparición de inflamación a menudo es suficiente hipotermia trivial, un cambio brusco en las condiciones climáticas, lesiones traumáticas, lesiones infecciosas, estrés, etc.
La enfermedad causada por infecciosas se produce con mayor frecuencia debido a infecciones respiratorias agudas o infecciones virales respiratorias agudas, inflamación de los pulmones, infección del sistema urinario. Si una persona tiene inmunidad débil, el patógeno se asiente fácilmente en tejidos degenerativamente alterados.
A veces es un tipo específico de patógeno, por ejemplo, bacilo tubérculo, treponema pálido, brucella, etc.
La artritis traumática-artritis es provocada por un trauma agudo (fractura, lesión en las articulaciones abiertas, etc.) o trauma crónico (sobrecarga deportiva, exposición profesional "habitual"), así como intervenciones reconstructivas (en particular, quirúrgica, dental).
Factores de riesgo
Los factores subyacentes para el desarrollo de osteoartritis-artritis combinada pueden ser los siguientes:
- Edad avanzada. Se cree que con la edad, los riesgos de los problemas articulares aumentan significativamente. En las mujeres, es más probable que la enfermedad se desarrolle después de 50-55 años de edad.
- Hábitos dañinos. Fumar, el abuso de alcohol, el consumo de drogas contribuyen al problema.
- Efectos tóxicos (ocupacional, intoxicación por alcohol).
- Errores en nutrición (dieta incompleta, monótona, consumo de alimentos poco saludables).
- Obesidad.
- Hipodinamia, falta de actividad física.
- La presencia de patologías causadas por alergias y procesos autoinmunes (esclerodermia, asma bronquial, lupus eritematoso sistémico, polinosis, glomerulonefritis, etc.).
- Lesiones articuladas traumáticas.
- Estrés excesivo en la sobrecarga de la articulación, deportes y ocupacionales.
- Infecciones crónicas.
- Neuropatología, trastornos metabólicos, trastornos endocrinos (diabetes mellitus, enfermedad tiroidea).
- Anormalidades de la articulación congénita.
- Enfermedades del sistema musculoesquelético y cardiovascular (incluida la varicosis, tromboflebitis).
- Se sometió a intervenciones quirúrgicas en las articulaciones.
Patogenesia
Bajo la influencia de los factores etiológicos anteriores, hay un desgaste relativamente temprano o acelerado de elementos articulares como el cartílago, los segmentos complementarios de tendón óseo, la cápsula, los tendones y los ligamentos.
Los procesos metabólicos se alteran, las propiedades y la cantidad de fibras de colágeno y elástica, condrocitos y líquido sinovial se deterioran. El cartílago pierde su elasticidad: al principio hay aspereza en el centro, áreas de desintegración, microamagia, luego el tejido óseo subyacente está expuesto. La capa de cartílago desaparece gradualmente por completo.
El deterioro significativo de las habilidades de absorción de choque de la articulación está estrechamente asociada con la formación de osteosclerosis subcondral. Se forman zonas de isquemia y cambios escleróticos. Al mismo tiempo, hay sobrecrecimiento de cartílago compensatorio en las fronteras de las superficies articulares de las epifisis, se forman osteofitos áreas osificadas a lo largo de los bordes. La cápsula de la junta sufre cambios fibrosos.
Si se producen procesos autoinmunes en el cuerpo del paciente, activan los trastornos catabólicos, como resultado de los cuales el tejido del cartílago de la articulación está dañado.
Estos cambios patológicos conducen a una mayor vulnerabilidad de las articulaciones afectadas. Cualquier proceso infeccioso o traumático puede causar el desarrollo de la artritis, una complicación inflamatoria de la osteoartritis ya desarrollada.
Síntomas Artritis
Los primeros signos de artroso-artritis suelen ser los siguientes: aumentar periódicamente, luego el dolor disminuyendo, una sensación de rigidez a corto plazo por la mañana, la funcionalidad deteriorada de la articulación afectada. El dolor aumenta gradualmente, hay crepitación y rigidez. A medida que el proceso patológico empeora, hay atrofia de los músculos circundantes, y la articulación misma se agranda ligeramente y cambia de forma, lo que se nota especialmente en las articulaciones de soporte.
El dolor es de naturaleza mecánica, es decir, tiende a aumentar con la actividad física y disminuir en un estado tranquilo. El desarrollo de una reacción inflamatoria se indica mediante un aumento inesperado en el síndrome del dolor, la aparición de dolor "nocturno", hinchazón, hinchazón, enrojecimiento, aumento de la temperatura local y general.
El aumento en el volumen de las articulaciones se debe tanto a cambios proliferativos como al desarrollo de la inflamación y el edema de las estructuras periarticulares.
Los pacientes a menudo se quejan de la crepitación intraarticular (crujiente, crepitante, chirriante) durante los movimientos.
El curso de la arthrozo-artritis es más lentamente progresiva, con recaídas periódicas y una imagen clínica y radiológica aumentada, la agravación de los trastornos funcionales.
- La osteoartritis de la articulación de la rodilla a menudo se manifiesta por el llamado dolor "inicial", que comienza a molestarlo mientras camina (y es especialmente evidente cuando baja las escaleras). El dolor está en la parte antero interna de la rodilla, a veces irradiando hasta el muslo o la articulación del tobillo, y empeora cuando intenta doblar la rodilla. Muchos pacientes muestran debilitamiento y atrofia del músculo cuádriceps, dolor al sondear el área de la brecha articular o las áreas periarticulares. Prácticamente cada segundo paciente tiene curvatura de articulación de rodilla con "girar" hacia afuera en el fondo de la inestabilidad articular.
- La artrosis-artritis de la articulación del tobillo tiene signos similares a la patología de la rodilla. El tobillo aumenta en el volumen, la movilidad es parcialmente limitada, el paciente comienza a cojear al caminar. La posición de pie prolongada también es incómoda.
- La artrosis-artritis de la articulación del hombro se caracteriza por una lesión inflamatoria inicial de tejidos blandos: ligamentos, tendones, músculos, cama vascular. Debido al aumento de los trastornos tróficos, se acelera el desgaste de la capa de cartílago, el proceso patológico se extiende al tejido óseo, se produce la deformación articular.
- La osteoartritis de la articulación de la cadera en la etapa inicial de desarrollo puede manifestarse por el dolor no en la articulación afectada, sino en la rodilla, parte exterior del muslo, nalgas, región lumbar. Esto complica enormemente el diagnóstico. Al mismo tiempo, se detecta la restricción motora, el dolor al tratar de girar hacia adentro, al sondear el área de la ingle lateral al sitio de pulsación de la arteria femoral. Con artroso-artritis de larga data, se puede observar atrofia de los músculos femorales y glúteos, se puede observar la posición forzada de la extremidad afectada. Al mismo tiempo, puede haber una curvatura compensatoria de la columna lumbar, la inclinación lateral pélvica y la escoliosis, lo que en conjunto provoca la apariencia de dolor espinal. Se forman los cambios de marcha y la cojera del paciente.
- La osteoartritis de los dedos de los pies afecta más a menudo a las mujeres, especialmente a las que han alcanzado la menopausia. En muchos casos, esta enfermedad no se debe a ninguna causa obvia, es decir, se considera idiopática. Los principales síntomas son el dolor y la ardor al caminar, zapatos "incómodos" que solían ser cómodos.
- La artritis de las articulaciones metatarsofalángicas del pie generalmente afecta a varias articulaciones al mismo tiempo, con mayor frecuencia en el área del primer y tercer dedos. Se forman sellos nodulares, dolorosos cuando se palpan. Mientras están de pie o caminando, los pacientes señalan hormigueo desagradable, entumecimiento, ardor. Durante los períodos de remisión, la incomodidad desaparece casi por completo, pero finalmente se reanuda.
- La artroso-artritis de TMJ es una lesión de la mandíbula inferior, que se caracteriza por un dolor severo al tratar de moverla. La patología se desarrolla con mayor frecuencia como resultado de la infección o el trauma al mecanismo dentoalveolar. Además del dolor, los pacientes indican dificultades para masticar y abrir la boca, aumento de la temperatura corporal durante los períodos de exacerbación de la enfermedad, irradiación del dolor en el área del oído.
- La osteoartritis de la articulación de la muñeca generalmente es causada por el adelgazamiento de la capa de cartílago en el área de la articulación. Las principales quejas de los pacientes están empeorando regularmente el dolor y la limitación de la movilidad asociada con el síndrome del dolor. La hinchazón de los tejidos es posible.
- La osteoartritis de la articulación del codo en la etapa de exacerbación va acompañada de dolor, rigidez motor y fiebre. Entre otros síntomas: hinchazón de la articulación afectada, deterioro general de la salud, debilidad, enrojecimiento localizado de la piel.
- Artritis La artritis de las articulaciones de la mano durante una recaída se manifiesta con dolor agudo, hinchazón y enrojecimiento, fiebre. En el período de hundimiento de los síntomas, los fenómenos residuales en forma de dolor en el contexto de la hipotermia de las manos, la rigidez matutina de los dedos, el crujido de pequeñas articulaciones. Es posible formación de elementos nodulares en el área de la lesión. A medida que avanza la enfermedad, se destruye el cartílago articular, los huesos se fusionan y se deforman.
- La artritis de la articulación acromial-clavicular se manifiesta inicialmente por una ligera incomodidad y dolor de dolor ocasional en el hombro afectado. En otras etapas de la enfermedad, una persona pierde casi por completo la movilidad en esta área. Además, durante las recaídas, se detectan todos los signos del proceso inflamatorio - artritis -.
La osteoartritis de la columna vertebral se revela con una sensación de pesadez en el área afectada de la espalda durante la carga activa, o en el fondo de la inmovilidad prolongada. Con el tiempo, comienza a molestar el síndrome del dolor dolorido, propenso a la intensificación con los movimientos. Hay crujido, rigidez motor.
Etapa
En el aspecto radiológico, es costumbre distinguir tales etapas del desarrollo de la patología:
- Existen manifestaciones radiológicas cuestionables: en particular, la brecha articular no se reduce, o el estrechamiento es insignificante, pero se detectan pequeños elementos osteofíticos pequeños en los bordes de las superficies articulares.
- Las manifestaciones están presentes, pero en cierto punto: la brecha articular se reduce ligeramente, se detectan elementos osteofíticos individuales en los bordes de las superficies articulares.
- Los signos son moderados: la brecha se reduce, los osteófitos son más pronunciados, las manifestaciones de la osteosclerosis subcondral están presentes y las superficies articulares están ligeramente curvas.
- Las manifestaciones se expresan claramente, la brecha se reduce, los osteofitos son múltiples y grandes, se deforman las epifisis óseas.
Grados
- La osteoartritis del primer grado se caracteriza por aumentar el dolor durante la actividad física y su desaparición durante el descanso. Cuando las articulaciones de las extremidades inferiores se ven afectadas, el dolor aparece incluso cuando está de pie o camina durante mucho tiempo. Cuando la articulación del hombro se ve afectada, puede ocurrir el crujido y el dolor aparece en el fondo de la retirada del brazo a la posición extrema. No se observa restricción motora.
- La osteoartritis del segundo grado se caracteriza por un dolor moderado, posible cojera (si las articulaciones de las extremidades inferiores se ven afectadas), hipotrofia muscular. Cuando el hombro se ve afectado, aparece el dolor si levanta el brazo sobre la cintura del hombro, o después de una actividad motora prolongada. La capacidad del motor es moderadamente limitada.
- La osteoartritis del tercer grado se acompaña de un mayor riesgo de fracturas debido a los trastornos estructurales del hueso. El dolor es agudo, más a menudo constante (incluso en reposo), hay cojera e inestabilidad articular, atrofia muscular, movimientos pasivos limitados.
Formas
La arthrozo-artritis se clasifica de acuerdo con una serie de signos. Distinguir por separado los grados de patología. Además, la enfermedad está relacionada con la edad (causada por cambios relacionados con la edad), así como traumático y patológico (debido a lesiones o enfermedades articulares).
La osteoartritis puede tener un curso lento crónico o progresivo, en el que la articulación afectada se destruye en tan solo 2-3 años.
Además, la patología se subdivide, dependiendo de la localización:
- La artritis de gonartrosis es una lesión de la articulación de la rodilla;
- La artritis de coxartrosis es una lesión de la articulación de la cadera;
- La artroso-artritis novertebral es una lesión de la columna espinal cervical;
- La artroso-artritis vertebral es una lesión de la columna vertebral;
- La artritis patellofemoral afecta la rótula y parte del fémur.
Complicaciones y consecuencias
La osteoartritis se caracteriza por una progresión lenta. El tratamiento le permite ralentizar el proceso y preservar permanentemente las capacidades motoras del paciente. Si se ignoran las recetas del médico, pueden desarrollarse complicaciones y consecuencias desfavorables:
- Curvatura severa de la articulación afectada;
- Deterioro de la función motora hasta el punto de pérdida completa de movimiento;
- Acortamiento de la extremidad afectada (en particular, esto a menudo ocurre en la artritis de la cadera o la rodilla);
- Curvaturas óseas, deformidades de la columna vertebral, dedos y extremidades.
En última instancia, el paciente pierde la capacidad de trabajar, y en casos complejos, se vuelve incapaz de moverse de forma independiente e incluso para el autocuidado. Las formas graves de patología descuidadas pueden convertirse en una indicación para el nombramiento del primer o segundo grupo de discapacidad.
Diagnostico Artritis
El diagnóstico de osteoartritis es realizado por un ortopedista basado en el cuadro clínico y los hallazgos radiológicos disponibles. Los cambios distróficos en el cartílago y las estructuras óseas adyacentes son visibles en la radiografía.
Hay estrechamiento de la brecha articular, la curvatura de la almohadilla ósea (a menudo aplanamiento), la presencia de elementos quísticos, signos de osteosclerosis subcondral y crecimiento óseo (osteofitos). La inestabilidad conjunta es posible. Si el examen de rayos X no revela cambios patológicos, o no permite su identificación, se prescribe diagnósticos instrumentales adicionales en forma de tomografía computarizada e imágenes de resonancia magnética. Se indica una consulta de especialistas especializados, como endocrinólogo, cirujano, reumatólogo, especialista en enfermedades infecciosas, para descubrir las causas raíz del desarrollo de la artritis-gutritis.
Las pruebas consisten en un examen de sangre venosa:
- Análisis general de sangre con evaluación de fórmula de leucocitos y COE;
- Determinación de fibrinógeno, antistreptolisina O, ácido úrico en suero;
- Determinación de proteína C reactiva;
- Factor reumatoide, factor antinuclear en células HEP-2;
- Anticuerpos al antígeno nuclear extraíble (pantalla ENA).
Los métodos de investigación utilizados son la citofluorimetría de flujo, la fotometría capilar, el método de coagulación, la inmunoturbidimetría, el método colorimétrico enzimático, la reacción de inmunofluorescencia indirecta y el inmunoensayo enzimático.
Diagnóstico diferencial
En la mayoría de los casos, el diagnóstico de osteoartritis no causa dificultades. Las dificultades surgen si la exacerbación de la patología es atípica, o no hay manifestaciones radiológicas características (en las primeras etapas de la enfermedad).
El diagnóstico diferencial se realiza principalmente con tales enfermedades y lesiones:
- Gota;
- Reumatoide, artritis reactiva;
- Poliartritis estreptocócica (reumática);
- Osteoartritis;
- Artropatía metabólica;
- Condrocalcinosis, periartritis calcificación aguda;
- Artropatía psoriásica.
El inicio por primera vez de artroso-artritis debe diferenciarse con gota y pseudopodagra, artropatía, artritis séptica e hinchazón.
El reumatismo agudo de las articulaciones se detecta con mayor frecuencia en la infancia y la adolescencia. La patología comienza unos 14 días después del dolor de garganta, y las manifestaciones de la artritis van acompañadas de trastornos cardíacos. Los análisis de sangre demuestran un título mayor de anticuerpos antistreptococos. La terapia con salicilatos tiene un efecto terapéutico positivo.
Los pacientes con gota no tienen carditis, pero los cristales de ácido úrico se encuentran en todas partes.
En la artritis reumatoide, se observa una lenta progresión de la enfermedad, las articulaciones interfalángicas y metacarpofalángicas proximales de las manos se ven afectadas. Hay simetría de la participación articular, aumentando la atrofia muscular. Se detecta el factor reumatoide.
En la artritis psoriásica, también se observa la simetría de las lesiones, las erupciones de la piel psoriásica también son características.
La artritis reactiva se desarrolla en el contexto de una enfermedad infecciosa, o inmediatamente después de ella. Los análisis de sangre revelan un mayor título de anticuerpos contra el agente infeccioso.
Entre otras cosas, la diferenciación se realiza con artritis gonorreica y postraumática, hidroartrosis intermitente.
¿A quién contactar?
Tratamiento Artritis
La elección del esquema terapéutico siempre se deja al médico tratante, y está determinada por las causas, el estadio y la imagen clínica de la enfermedad. Medicamentos (externos, orales, inyectables), fisioterapia y, si es necesario, la cirugía está involucrada. Además, se recomienda al paciente para ajustar la nutrición y la actividad física para minimizar los cambios patológicos en las estructuras articulares.
La terapia farmacológica se prescribe para aliviar el síndrome del dolor, así como para restaurar los tejidos afectados e inhibir aún más procesos patológicos intraarticulares.
Es posible usar medicamentos como:
- Fármacos antiinflamatorios no esteroideos (diclofenaco, indometacina, cetorol, tanto interna como inyectado y externamente);
- Agentes hormonales (corticosteroides): con mayor frecuencia en forma de inyecciones intraarticulares;
- Antiespasmódicos y analgésicos (particularmente midocalm).
Los medicamentos especiales con actividad condroprotectora tienen un efecto restaurador en la articulación. Saturan el tejido del cartílago con nutrientes, inhiben el proceso de destrucción, activan la regeneración a nivel celular. Los representantes más comunes de los condroprotectores son la condroitina y la glucosamina: el tratamiento con tales medicamentos es largo, y el efecto depende tanto de la duración de la ingesta como de la puntualidad de su nombramiento.
La selección de esta o aquella medicamentos, dosis y duración del curso de tratamiento es llevada a cabo por el médico asistente.
Entre otros métodos de tratamiento conservadores:
- Inyecciones intraarticulares de agentes corticosteroides (principalmente durante períodos de exacerbación de arthrozo-artritis);
- Inyecciones intraarticulares de ácido hialurónico (para mejorar el deslizamiento y la libertad de movimiento en la articulación afectada);
- La terapia con PRP y citocinas (uso de productos sanguíneos del paciente, con enriquecimiento de plaquetas, para estimular la circulación sanguínea intraarticular y la producción de líquidos sinoviales, para mejorar los procesos tróficos).
En caso de daño grave a la articulación, cuando el tratamiento farmacológico ya no puede ser efectivo, se prescribe la intervención quirúrgica.
Tratamiento con drogas
Diclofenaco |
En la osteoartritis, 75 mg (1 ampolla) del medicamento generalmente se administra intramuscularmente por día. En síntomas severos, la dosis se puede aumentar a 2 ampolas por día (con un intervalo de varias horas), o combinarse con otras formas de dosificación de diclofenaco (ungüentos, tabletas). No se recomienda el tratamiento a largo plazo con el medicamento. |
Indometacina |
Tome 25-50 mg hasta cuatro veces al día (en casos complicados, hasta seis tabletas por día). En caso de un curso de tratamiento prolongado, la dosis diaria no debe exceder los 75 mg. |
Ketorol (Ketorolac) |
Para el dolor, tome hasta 90 mg por día, no más de 3-5 días consecutivos (preferiblemente durante o inmediatamente después de las comidas). |
Midocalmo |
La droga de clorhidrato de tolperisona y la lidocaína tiene actividad de mioxisos y analgésicos, lo que es relevante para la eliminación de los espasmos musculares en la artroso-artritis. En el período agudo de la enfermedad se inyecta intramuscularmente 100 mg dos veces al día. |
Condroitina con glucosamina |
La dosis recomendada es 1 tableta hasta 3 veces al día (aproximadamente 1000 mg de sulfato de condroitina y 1500 mg de glucosamina diariamente). La duración promedio de la ingesta es de 6 meses. |
Los medicamentos antiinflamatorios no esteroideos pueden causar efectos secundarios renales adversos; en particular, estamos hablando del desarrollo de insuficiencia renal aguda, síndrome nefrótico, hiponatremia. Sin embargo, la mayoría de las veces los síntomas adversos se asocian con lesiones erosivas y ulcerosas del tracto digestivo, que se encuentran principalmente en la parte prepílórica del estómago y el antro. Muchos pacientes tienen trastornos digestivos funcionales, esofagitis, restricciones esofágicas, gastritis, úlceras y perforaciones, sangrado gastrointestinal, así como enteropatías inducidas por AINE.
Tratamiento de fisioterapia
La fisioterapia es parte del tratamiento de no medicación adicional y puede incluir las siguientes técnicas:
- Terapia de ondas de choque: ayuda a eliminar los crecimiento excesivo óseo y estimular la circulación sanguínea, a través de la influencia de las ondas ultrasónicas.
- Electomioestimulación: implica una acción de pulso de electrones que estimula las contracciones musculares.
- Ultraphonoforesis: consiste en la acción del ultrasonido en combinación con la aplicación de medicamentos.
- Terapia de ozono: implica el uso de gas de ozono, que tiene efectos antisépticos, antisépticos, analgésicos, inmunomoduladores.
Si se indica, el médico puede recetar procedimientos como terapia con láser, fonoforesis, electroforesis, UHT, magnetoterapia. Se desarrolla un conjunto de ejercicios destinados a mejorar el metabolismo local y estimular la circulación sanguínea, fortaleciendo el corsé del músculo periarticular.
Además, el ejercicio terapéutico, la mecanoterapia (fisioterapia con el uso de máquinas de ejercicio), así como masajes y, si se indica, la tracción articular para minimizar la carga.
Tratamiento a base de hierbas
El uso de plantas medicinales también se ha demostrado en la terapia de la artritis-artritis. Gracias a las hierbas, a menudo es posible aliviar el dolor, eliminar la rigidez y evitar la distorsión de la articulación enferma. Especialmente populares son plantas como la flor de la caléndula y la manzanilla, el mosto de San Juan, el rizoma de burdock y la consulta, los conos de ortiga y lúpulo. Se utilizan en forma de decocciones para uso externo e interno.
El fuerte efecto antiinflamatorio se caracteriza por la hierba Cinquefoil, así como una mezcla herbal basada en colas de caballo, abeto, yrow, diente de león, madre y madrastra, plátano y ergot. Estas plantas se utilizan en forma de decocciones y tintura de alcohol.
Algunos remedios herbales se pueden usar sin una preparación previa. Por ejemplo, se puede aplicar una burda o hoja de rábano picante fresca a una articulación dolorida. Sin embargo, otros remedios requieren una preparación especial:
- Un buen efecto terapéutico en la arthrozo-artritis tiene una infusión medicinal de hojas de ortiga y abedul, así como de violeta tricolor. Para preparar la infusión, vierte 8 cucharadas. Los litros de planta materia de 500 ml de agua hirviendo, insisten en una tapa durante media hora. El remedio resultante está borracho durante el día en lugar de té.
- Prepare una tintura de rizoma de burdock, hojas de hierba de San Juan y conos de lúpulo: las plantas se trituran, vierten alcohol (100 ml por 10 g de mezcla), se mantienen en un recipiente sellado en un lugar oscuro durante 14 días. Luego, el remedio se filtra (se pasa a través de varias capas de gasa) y se usa para frotar lugares enfermos, así como en el interior (tres veces al día 1 cucharada de L.).
- Prepare una mezcla equivalente de plantas como ortiga, hojas de abedul, corteza de sauce, caléndula. Una cucharada de masa de planta se vierte 500 ml de agua hirviendo, insista durante 12 horas, filtrada. Beba 100 ml hasta tres veces al día, y también solía preparar baños.
Debe tenerse en cuenta que los remedios populares, a diferencia de las drogas, no pueden producir un efecto terapéutico rápido. Por lo tanto, es necesario configurar la terapia a largo plazo, con el soporte de medicamentos recetado por un médico.
Tratamiento quirúrgico
Se puede requerir la asistencia de un cirujano si los métodos conservadores de terapia para la artritis por artritis son ineficaces. Las indicaciones incluyen:
- Dolor severo e implacable que no responde a los analgésicos;
- La formación de pústulas;
- Aumentar la rigidez articular hasta el punto de inmovilidad;
- Deformidad severa del cartílago;
- Daño intraarticular severo.
- Los siguientes tipos de operaciones se utilizan como estándar:
- Endoprótesis con reemplazo de la articulación perturbada con un análogo artificial;
- Artrodesis con inmovilización completa de la articulación;
- Osteotomía con eliminación parcial del tejido óseo en un cierto ángulo para reducir la carga articular;
- Desbridamiento: eliminación del cartílago afectado.
En la artrosis-artritis de la articulación de la cadera y las lesiones de cartílago de la cabeza femoral, junto con analgesia y fisioterapia, se pueden usar varios tipos de intervención quirúrgica, incluido el reemplazo quirúrgico de la articulación dañada con un análogo artificial.
La osteoartritis de la articulación de la rodilla en casos de desgaste creciente es una indicación para el ajuste de una prótesis artificial.
Los pines a menudo se recomiendan para la osteoartritis de la articulación del tobillo.
La artroscopia, una cirugía intraarticular que involucra varias puntas pequeñas en el área afectada, es una de las intervenciones mínimáticas más populares. La intervención permite la eliminación de elementos de cartílago y osteofitos que impiden la movilidad.
Para redistribuir la carga en la junta que se ha deformada, se realiza la alineación quirúrgica del eje de la junta. Esta técnica puede mejorar temporalmente la condición del paciente, pero no elimina completamente el problema. La endoprótesis sigue siendo la opción de tratamiento más efectiva en muchos casos.
Prevención
Las recomendaciones preventivas son las siguientes:
- Adhiérase a un estilo de vida activo, evite tanto la sobrecarga excesiva de las articulaciones como la hipodinamia;
- Hacer ejercicios todas las mañanas, y si es posible, vaya a nadar sistemáticamente;
- Coma una dieta buena y adecuada, controle el peso corporal, consuma suficientes alimentos que contienen calcio y colágeno;
- Use ropa y zapatos cómodos;
- Evite los movimientos monótonos monótonos, tome descansos físicos más frecuentes en el trabajo, prefiera el descanso activo al tiempo de inactividad.
Si es posible, no debe soportar largos períodos de tiempo, levantar objetos demasiado pesados, sobrecargar el sistema musculoesquelético de todas las formas posibles.
En la dieta, es deseable renunciar a dulces y azúcares, bebidas alcohólicas, platos demasiado grasos, picantes y fritos, así como grandes cantidades de sal.
Es ideal para preparar una dieta basada en pescado y mariscos, productos lácteos y cereales, aceites vegetales y nueces, verduras, bayas, frutas y muchas verduras. No debemos olvidar el agua: el consumo diario de 1.5-2 litros de agua mejora significativamente la condición y las habilidades adaptativas del sistema musculoesquelético.
Pronóstico
El pronóstico para pacientes con artritis se considera condicionalmente desfavorable. Los casos de discapacidad completa en esta patología son raros, ya que en la mayoría de los pacientes la enfermedad se agrava solo periódicamente. Aunque esos cambios que ya han ocurrido dentro de las articulaciones no están sujetos al desarrollo inversa. Debe entenderse que la derivación oportuna a los médicos, el cumplimiento del régimen motorizado recomendado y las normas de rehabilitación pueden evitar una mayor progresión de la patología. Además, no debemos olvidar que en la artrosis-artritis, los períodos de recaídas debido a la inflamación intraarticular reactiva se entremezclan con períodos de quiescencia, durante los cuales el problema prácticamente deja de molestarse o se molesta mínimamente.
El diagnóstico de artritis de artritis se asocia con la necesidad de reconsiderar su estilo de vida, dieta y actividad física. Es importante rechazar movimientos repentinos, transportar cargas pesadas, así como otras actividades acompañadas de estrés excesivo en las articulaciones. La hipodinamia también está contraindicada: la actividad motora es obligatoria, con una carga mínima en el cartílago articular, con el trabajo predominante del aparato muscular periarticular. Los ejercicios especiales primero deben realizarse bajo la supervisión de un especialista en rehabilitación, luego en casa. Dependiendo de la localización de la lesión, se recomiendan los siguientes ejercicios:
- Caminar moderado en el terreno de nivel (enfoques, paseos de media hora);
- Natación, Aquagymnastics;
- Entrenador de bicicletas;
- Andar en bicicleta en terreno plano (15 a 30 minutos al día);
- En el invierno, esquí.
Otros métodos de rehabilitación recomendados incluyen masajes, fisioterapia y tratamiento de spa. Además, si es necesario, se utilizan medias de corrección ortopédica: supinadores, vendajes elásticos y corsés.
En general, la artroso-artritis no representa una amenaza para la vida del paciente. Pero en ausencia de tratamiento, la patología puede limitar severamente la libertad de movimiento, empeorar la calidad de vida. La terapia temprana y completa le permite detener el progreso de la enfermedad.

