Аплазия костного мозга
Last reviewed: 25.06.2018

Seguimos estrictas normas de abastecimiento y solo enlazamos a sitios web médicos de confianza, instituciones de investigación académica y, siempre que sea posible, a estudios médicos revisados por pares. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios.
Si considera que algún contenido es inexacto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Enter.
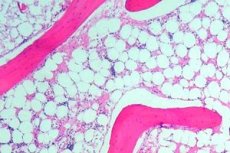
La aplasia de la médula ósea (o aplasia hematopoyética) es un síndrome de insuficiencia de la médula ósea que incluye un grupo de trastornos en los que la función hematopoyética de la médula ósea se ve gravemente suprimida. La consecuencia de este trastorno es el desarrollo de pancitopenia (una deficiencia de todas las células sanguíneas: leucocitos, eritrocitos y plaquetas). La pancitopenia profunda es una afección potencialmente mortal.
Causas aplasia de médula ósea
Las causas de la aplasia de la médula ósea incluyen las siguientes:
- Quimioterapia y radioterapia.
- Trastornos autoinmunes.
- Condiciones de trabajo perjudiciales para el medio ambiente.
- Diversas infecciones virales.
- Contacto con herbicidas e insecticidas.
- Algunos medicamentos, como los que se utilizan para tratar la artritis reumatoide o los antibióticos.
- Hemoglobinuria nocturna.
- Anemia hemolítica.
- Enfermedades del tejido conectivo.
- Embarazo: la médula ósea se daña debido a una reacción pervertida del sistema inmunológico.
Factores de riesgo
Entre los factores de riesgo de aplasia de médula ósea se encuentran los que se describen a continuación.
- Compuestos químicos: citostáticos: ayudan a detener la división celular y se utilizan generalmente para tratar tumores. Ciertas dosis de estos fármacos pueden dañar la médula ósea, alterando la formación de células sanguíneas; inmunosupresores: inhiben el sistema inmunitario; se utilizan cuando la activación excesiva del sistema inmunitario daña sus propios tejidos sanos. Al suspender su uso, la hematopoyesis suele restablecerse.
- Sustancias que afectan al organismo si el paciente presenta hipersensibilidad individual a ellas. Entre ellas se encuentran los antibióticos (antibacterianos), la gasolina, el mercurio, diversos tintes, el cloranfenicol y los preparados de oro. Estas sustancias pueden causar una destrucción reversible e irreversible de la función de la médula ósea. Pueden entrar al organismo a través de la piel, al inhalar aerosoles o por vía oral (con agua y alimentos).
- irradiación con partículas iónicas (radiación), por ejemplo, si se violan las normas de seguridad en centrales nucleares o en instituciones médicas donde se tratan tumores mediante radioterapia;
- infecciones virales, como la gripe, el virus de la hepatitis, etc.
Patogenesia
La patogenia de la aplasia de la médula ósea aún no se ha estudiado por completo. Actualmente se consideran diversos mecanismos de desarrollo:
- La médula ósea se ve afectada por las células madre pluripotentes;
- El proceso hematopoyético se suprime debido a la influencia de mecanismos inmunes humorales o celulares;
- Los componentes del microambiente comienzan a funcionar incorrectamente;
- Desarrollo de una deficiencia de factores que promueven el proceso hematopoyético.
- Mutaciones en genes que causan síndromes de insuficiencia de médula ósea hereditaria.
En esta enfermedad, el contenido de componentes (vitamina B12, hierro y protoporfirina), que intervienen directamente en la hematopoyesis, no disminuye, pero al mismo tiempo, el tejido hematopoyético no puede utilizarlos.
Síntomas aplasia de médula ósea
La aplasia de la médula ósea se manifiesta dependiendo de qué elemento celular de la sangre esté afectado:
- Si hay una disminución del nivel de glóbulos rojos, aparecen dificultad para respirar, debilidad general y otros síntomas de anemia;
- Si el nivel de glóbulos blancos disminuye, aparece fiebre y aumenta la susceptibilidad del organismo a las infecciones;
- Si el nivel de plaquetas está reducido, existe una tendencia a desarrollar síndrome hemorrágico, petequias y sangrado.
En la aplasia parcial de glóbulos rojos de la médula ósea se observa una disminución marcada en la producción de glóbulos rojos, reticulocitopenia profunda y anemia normocrómica aislada.
Existen formas congénitas y adquiridas de esta enfermedad. La segunda se manifiesta como eritroblastoptisis primaria adquirida, así como un síndrome que se presenta con otras enfermedades (como cáncer de pulmón, hepatitis, leucemia, mononucleosis infecciosa o neumonía, así como anemia de células falciformes, paperas o colitis ulcerosa, etc.).
Complicaciones y consecuencias
Las complicaciones de la aplasia de la médula ósea incluyen:
- Coma anémico, en el que se produce pérdida de consciencia y desarrollo de un estado comatoso. No hay reacción a ningún estímulo externo, ya que el oxígeno no llega al cerebro en las cantidades necesarias. Esto se debe a que el nivel de glóbulos rojos en sangre disminuye rápida y significativamente.
- Se inician diversas hemorragias (complicaciones hemorrágicas). La peor opción en este caso es un accidente cerebrovascular hemorrágico (parte del cerebro se empapa de sangre y, como resultado, muere).
- Infecciones: los microorganismos (diversos hongos, bacterias o virus) causan enfermedades infecciosas;
- Deterioro del estado funcional de algunos órganos internos (como los riñones o el corazón), especialmente con patología crónica concomitante.
Diagnostico aplasia de médula ósea
Al diagnosticar la aplasia de la médula ósea, se estudia el historial médico y las quejas del paciente: hace cuánto tiempo aparecieron los síntomas de la enfermedad y con qué asocia el paciente su aparición.
A continuación se aclara la historia de vida del paciente:
- La presencia de enfermedades crónicas concomitantes en el paciente.
- Presencia de enfermedades hereditarias.
- ¿Tiene el paciente algún mal hábito?
- Se aclara si se ha tomado algún medicamento recientemente o durante un tiempo prolongado.
- La presencia de tumores en el paciente.
- ¿Hubo contacto con diversos elementos tóxicos?
- ¿El paciente estuvo expuesto a radiación u otros factores de radiación?
Posteriormente, se realiza una exploración física. Se determina el color de la piel (en caso de aplasia medular, se observa palidez), el pulso (generalmente rápido) y la presión arterial (baja). Se examinan las mucosas y la piel para detectar hemorragias, vesículas purulentas, etc.
Pruebas
Durante el proceso de diagnóstico de la enfermedad también se realizan algunas pruebas de laboratorio.
Se realiza un análisis de sangre. Si el paciente presenta aplasia medular, se detectará una disminución en el nivel de hemoglobina y en el número de glóbulos rojos. El índice de color de la sangre se mantiene normal. El número de plaquetas y leucocitos disminuye y, además, se altera la proporción correcta de leucocitos debido a la disminución del contenido de granulocitos.
También se realiza un análisis de orina para determinar la presencia de glóbulos rojos en la orina: este es un signo del síndrome hemorrágico o la presencia de leucocitos y microorganismos, que es un síntoma del desarrollo de complicaciones infecciosas en el cuerpo.
También se realiza un análisis bioquímico de sangre. Este determina los niveles de glucosa, colesterol, ácido úrico (para identificar daño concomitante en cualquier órgano), creatinina y electrolitos (sodio, potasio y calcio).
 [ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ]
[ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ]
Diagnóstico instrumental
Durante el diagnóstico instrumental se realizan los siguientes procedimientos:
Para examinar la médula ósea, se realiza una punción (perforación durante la cual se extrae el contenido interno) de un hueso, generalmente el esternón o el ilíaco. Mediante un examen microscópico, se determina la sustitución del tejido hematopoyético por tejido cicatricial o graso.
Una biopsia por trépano examina la médula ósea y su relación con los tejidos circundantes. Durante este procedimiento, se utiliza un dispositivo especial llamado trépano, con el cual se extrae una columna de médula ósea del íleon, junto con el periostio y el hueso.
Electrocardiografía, que permite identificar problemas con la nutrición del músculo cardíaco y el ritmo cardíaco.
¿Qué pruebas son necesarias?
Diagnóstico diferencial
El diagnóstico diferencial se realiza con las siguientes enfermedades:
- Hemoglobinuria paroxística nocturna;
- Anemia hipoplásica (y también eritroblastopenia transitoria en niños);
- Hiperesplenismo;
- Síndrome mielodisplásico;
- Leucemia aguda de células pilosas;
- SKV;
- Síndrome DIC;
- Anemia que se desarrolla como resultado de hipopituitarismo, hipotiroidismo o enfermedad hepática.
¿A quién contactar?
Tratamiento aplasia de médula ósea
Es casi imposible eliminar la enfermedad mediante tratamiento etiotrópico (actuando sobre su causa). Eliminar el factor desencadenante puede ser útil (por ejemplo, suspender la medicación, abandonar la zona de radiación, etc.), pero en este caso, la tasa de muerte de la médula ósea solo disminuye, pero no se puede restablecer la hematopoyesis estable con este método.
Si el trasplante no es posible (no hay un donante adecuado para el paciente), se utiliza tratamiento inmunosupresor. En este caso, se utilizan fármacos del grupo de la ciclosporina A o de las globulinas antilinfocíticas. En ocasiones, se utilizan conjuntamente.
Uso de GM-CSF (fármacos que estimulan la producción de glóbulos blancos). Este tratamiento se utiliza si el recuento de glóbulos blancos disminuye a menos de 2 x 109 g/L. En este caso, también se pueden utilizar corticosteroides.
Se utilizan esteroides anabólicos, que estimulan la formación de proteínas.
En el tratamiento de la aplasia de la médula ósea se utilizan los siguientes métodos:
- Transfusión de elementos sanguíneos.
Las transfusiones se realizan con glóbulos rojos lavados (glóbulos rojos del donante, libres de proteínas). Este método reduce la gravedad y el número de reacciones adversas al procedimiento transfusional. Estas transfusiones se realizan solo si existe riesgo vital para el paciente. Estas son las siguientes condiciones:
- el paciente cae en coma anémico;
- anemia grave (en este caso, el nivel de hemoglobina cae por debajo de 70 g/l).
La transfusión de plaquetas de un donante se realiza si el paciente presenta sangrado y una disminución claramente expresada en el número de plaquetas.
La terapia hemostática se realiza dependiendo de la zona donde se inició el sangrado.
Cuando ocurren complicaciones infecciosas, se utilizan los siguientes métodos de tratamiento:
- Tratamiento antibacteriano. Se realiza tras la toma de muestras nasofaríngeas, así como de urocultivos y hemocultivos, para determinar el microorganismo causante de la infección y su sensibilidad a los antibióticos.
- El tratamiento antifúngico sistémico es obligatorio;
- Tratamiento antiséptico local de las zonas que pueden convertirse en puntos de entrada de infecciones (por donde entran bacterias, hongos o virus al organismo). Estos procedimientos suelen implicar el enjuague bucal con diferentes medicamentos.
Medicamentos
En caso de aplasia medular, el tratamiento farmacológico es obligatorio. Los fármacos más utilizados pertenecen a tres grupos: citostáticos (6-mercaptopuril, ciclofosfamida, metotrexato, ciclosporina A e imuran), inmunosupresores (dexametasona y metilprednisolona) y antibióticos (macrólidos, cefalosporinas, cloroquinolonas y azálidas). En ocasiones, se pueden utilizar fármacos que corrigen trastornos de la microflora intestinal y problemas de presión arterial, fármacos enzimáticos, etc.
La metilprednisolona se prescribe por vía oral. En caso de trasplante de órgano, la dosis no debe superar los 0,007 g/día.
Efectos secundarios del medicamento: puede haber retención de agua y sodio en el organismo, aumento de la presión arterial, pérdida de potasio, osteoporosis, debilidad muscular, gastritis inducida por medicamentos; puede disminuir la resistencia a diversas infecciones; supresión de la actividad de la glándula suprarrenal, algunos trastornos mentales, problemas con el ciclo menstrual.
El medicamento está contraindicado en casos de hipertensión grave, insuficiencia circulatoria en estadio 3, así como en el embarazo y endocarditis aguda, así como en nefritis, diversas psicosis, osteoporosis, úlceras del duodeno o del estómago; después de una operación reciente; en la fase activa de tuberculosis, sífilis; en ancianos, así como en niños menores de 12 años.
La metilprednisolona se prescribe con precaución en casos de diabetes mellitus, solo si existen indicaciones absolutas o para el tratamiento de pacientes con resistencia a la insulina y altos títulos de anticuerpos antiinsulina. En casos de tuberculosis o enfermedades infecciosas, el fármaco solo puede utilizarse en combinación con antibióticos o fármacos antituberculosos.
Imuran: el primer día, se permite una dosis máxima de 5 mg por kg de peso al día (debe administrarse en 2-3 dosis), pero la dosis generalmente depende del régimen de inmunosupresión. La dosis de mantenimiento es de 1-4 mg/kg de peso al día. Se establece según la tolerancia del paciente y su estado clínico. Los estudios indican que el tratamiento con Imuran debe ser prolongado, incluso con dosis bajas.
La sobredosis puede causar úlceras de garganta, sangrado, hematomas e infecciones. Estos síntomas son más comunes en la sobredosis crónica.
Efectos secundarios: tras un trasplante de médula ósea, los pacientes tratados con azatioprina en combinación con otros inmunosupresores suelen experimentar infecciones bacterianas, fúngicas o víricas. Otros efectos secundarios incluyen arritmia, signos de meningismo, cefaleas, lesiones en los labios y la boca, parestesias, etc.
La ciclosporina A se administra por vía intravenosa. La dosis diaria se divide en dos dosis y se administra de 2 a 6 horas antes. La dosis diaria inicial es suficiente con 3-5 mg/kg. La administración intravenosa es óptima para el tratamiento de pacientes sometidos a trasplante de médula ósea. Antes del trasplante (4-12 horas antes de la operación), se administra al paciente una dosis oral de 10-15 mg/kg, y posteriormente se utiliza la misma dosis diaria durante las siguientes 1-2 semanas. Posteriormente, la dosis se reduce a la dosis habitual de mantenimiento (aproximadamente 2-6 mg/kg).
Los síntomas de sobredosis incluyen somnolencia, vómitos intensos, taquicardia, dolores de cabeza y desarrollo de insuficiencia renal grave.
Al tomar ciclosporina, se deben seguir las siguientes precauciones. El tratamiento debe ser administrado en un hospital por médicos con amplia experiencia en el tratamiento de pacientes con inmunosupresores. Cabe recordar que, como resultado de tomar ciclosporina, aumenta la predisposición al desarrollo de tumores linfoproliferativos malignos. Por lo tanto, es necesario determinar, antes de comenzar a tomarla, si el efecto positivo de su tratamiento justifica todos los riesgos asociados. Durante el embarazo, el medicamento solo se permite bajo estrictas indicaciones. Dado que existe el riesgo de reacciones anafilactoides como resultado de la administración intravenosa, se deben tomar antihistamínicos como profilaxis y se debe cambiar a la administración oral del medicamento lo antes posible.
Vitaminas
Si el paciente presenta sangrado, además de la hemoterapia, debe tomar una solución de cloruro de calcio al 10 % (por vía oral), así como vitamina K (15-20 mg al día). Además, se prescribe ácido ascórbico en grandes cantidades (0,5-1 g/día) y vitamina P (en dosis de 0,15-0,3 g/día). Se recomienda tomar ácido fólico en grandes dosis (máximo 200 mg/día), así como vitamina B6, preferiblemente en forma de inyecciones (50 mg de piridoxina al día).
Tratamiento de fisioterapia
Para activar la médula ósea, se utiliza fisioterapia: diatermia de los huesos tubulares en la zona de la tibia o el esternón. El procedimiento debe realizarse diariamente durante 20 minutos. Cabe destacar que esta opción solo es posible si no hay sangrado intenso.
Tratamiento quirúrgico
El trasplante de médula ósea se realiza en casos de aplasia grave. La eficacia de esta operación aumenta si el paciente es joven y ha recibido pocas transfusiones de sangre de donante (no más de 10).
Este tratamiento consiste en extraer médula ósea del donante y trasplantarla al receptor. Antes de introducir la suspensión de células madre, se trata con citostáticos.
Después del trasplante, el paciente será sometido a un largo tratamiento inmunosupresor, necesario para prevenir un posible rechazo del trasplante por parte del organismo, así como para prevenir otras reacciones inmunes negativas.
Prevención
Las principales medidas preventivas para la aplasia de médula ósea son las siguientes: es necesario prevenir el impacto de factores externos negativos en el organismo. Para ello, es necesario observar precauciones de seguridad al trabajar con tintes u objetos que puedan ser fuentes de radiación ionizante, así como controlar el uso de medicamentos.
La prevención secundaria, necesaria para evitar un posible deterioro del estado de una persona con una enfermedad ya desarrollada o para prevenir una recaída, consiste en las siguientes medidas:
- Monitoreo ambulatorio. El monitoreo debe continuar incluso si el paciente muestra signos de recuperación;
- Terapia farmacológica de apoyo a largo plazo.
Pronóstico
La aplasia de la médula ósea suele tener un pronóstico desfavorable: si no se realiza un tratamiento oportuno, el paciente muere en el 90% de los casos.
Gracias al trasplante de médula ósea de donante, 9 de cada 10 pacientes pueden vivir más de 5 años. Por lo tanto, este método se considera el más eficaz.
A veces no es posible realizar un trasplante, pero la terapia farmacológica moderna también puede dar resultados. Aproximadamente la mitad de los pacientes pueden vivir más de 5 años gracias a ella. Pero en la mayoría de los casos, los pacientes que enfermaron antes de los 40 años sobreviven.
Lista de libros y estudios autorizados relacionados con el estudio de la aplasia de la médula ósea
- Libro: "Anemia aplásica: fisiopatología y tratamiento" Autores: Hubert Schrezenmeier y Andrea Bacigalupo Año: 2009
- Libro: "Anemia aplásica y otros síndromes de insuficiencia medular" Autores: Neal S. Young y Colin G. Steward Año: 2018
- Estudio: "Diagnóstico y tratamiento de la anemia aplásica adquirida en niños". Autoras: Monica Bessler y Blanche P. Alter. Año: 2016.
- Estudio: "Anemia aplásica: patogénesis, diagnóstico y tratamiento". Autores: Jaroslaw P. Maciejewski y Neal S. Young. Año: 2018.
- Libro: "Anemia Aplásica" Autor: John W. Adamson Año: 2009
