Médico experto del artículo.
Nuevos artículos
Corazón deportivo
Último revisado: 04.07.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
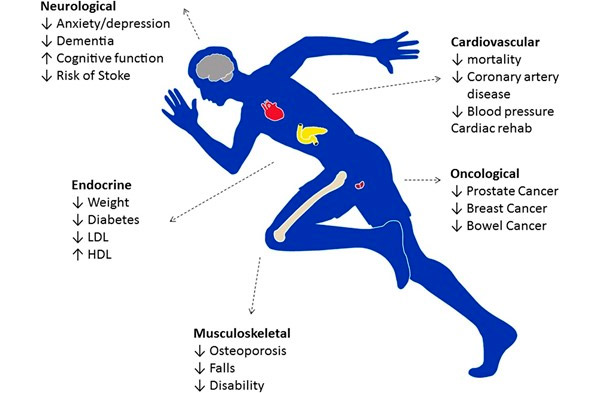
Se sabe desde hace tiempo que el ejercicio moderado y regular tiene muchos beneficios. El ejercicio reduce el riesgo de enfermedades cardíacas, hipertensión, [ 1 ] insuficiencia cardíaca y depresión; mejora el perfil lipídico en sangre [ 2 ] y aumenta la sensibilidad a la insulina. [ 3 ] Quienes hacen ejercicio regularmente viven más y son más funcionales a lo largo de su vida.
Además de los beneficios cardiovasculares, el ejercicio reduce el riesgo de cáncer de próstata y de mama, [ 4 ] previene la osteoporosis y puede retrasar la aparición de la demencia. [ 5 ] El ejercicio también aumenta la resistencia, aumenta la confianza en uno mismo y muchos lo consideran un antidepresivo. [ 6 ] En términos de esperanza de vida, las personas que hacen ejercicio regularmente viven al menos 3 años más que las personas sedentarias, lo que convierte al ejercicio en la terapia más eficaz, accesible y asequible que un médico puede recetar.
Las directrices europeas [ 7 ] y estadounidenses [ 8 ] actuales recomiendan que los adultos realicen al menos 150 minutos de ejercicio de intensidad moderada a la semana. Los atletas de competición (y algunos atletas recreativos) superan con creces estas recomendaciones y realizan regularmente más de 20 horas de ejercicio intenso (15 MET) a la semana. Estos niveles de ejercicio intenso requieren un aumento sostenido del gasto cardíaco de 5 a 6 veces durante largos periodos, acompañado de una serie de adaptaciones eléctricas, estructurales y funcionales únicas del corazón, conocidas colectivamente como el «corazón del atleta». [ 9 ]
El corazón de atleta es un conjunto de cambios estructurales y funcionales que se producen en el corazón de las personas que hacen ejercicio durante más de una hora casi a diario. Esta afección no causa molestias subjetivas. Las manifestaciones incluyen bradicardia y/o soplo sistólico. Las alteraciones en los datos del ECG son frecuentes. El diagnóstico es clínico o mediante ecocardiografía. No requiere tratamiento. El corazón de atleta es importante porque debe distinguirse de las cardiopatías graves.
Patogenesia
El entrenamiento intensivo y a largo plazo de resistencia y fuerza produce adaptaciones fisiológicas del cuerpo, y en particular del corazón. El volumen y la presión del ventrículo izquierdo (VI) aumentan, lo que con el tiempo conlleva un aumento de la masa muscular, el grosor de la pared y el tamaño del ventrículo izquierdo. El volumen sistólico máximo y el gasto cardíaco aumentan, lo que contribuye a una frecuencia cardíaca en reposo más baja y un tiempo de llenado diastólico más prolongado. La frecuencia cardíaca más baja se debe principalmente al aumento del tono vagal, pero también pueden estar involucrados otros factores que disminuyen la actividad del nódulo sinusal. La bradicardia reduce la demanda miocárdica de oxígeno; al mismo tiempo, aumenta el contenido total de hemoglobina y la capacidad de la sangre para transportar mayores volúmenes de oxígeno. A pesar de estos cambios, las funciones sistólica y diastólica se mantienen normales. Los cambios estructurales suelen ser menos pronunciados en mujeres que en hombres de la misma edad, peso corporal y nivel de entrenamiento.
Estructura del corazón: puntos clave
- La hipertrofia ventricular izquierda predominantemente excéntrica se observa en deportes con cargas dinámicas altas y estáticas bajas (por ejemplo, correr).
- Los deportes con cargas estáticas elevadas (por ejemplo, levantamiento de pesas) conducen a una hipertrofia predominantemente concéntrica.
- En deportes con altas cargas dinámicas y estáticas (por ejemplo, ciclismo), la hipertrofia es mixta y equilibrada. [ 10 ]
Síntomas corazón deportivo
No hay quejas subjetivas. Las manifestaciones son variables, pero pueden incluir lo siguiente:
- bradicardia;
- el impulso del VI, que se desplaza hacia la izquierda, aumenta y crece en amplitud;
- soplo sistólico de eyección a la izquierda en el borde inferior del esternón;
- III ruido cardíaco (S 3 ), que surge como resultado del llenado diastólico rápido y temprano de los ventrículos;
- Sonido cardíaco IV (S 4 ), que se escucha mejor en reposo en un contexto de bradicardia, ya que el tiempo de llenado diastólico de los ventrículos está aumentado;
- Pulso hiperdinámico en las arterias carótidas.
Estos síntomas reflejan cambios estructurales en el corazón que ocurren como resultado de la adaptación a la actividad física intensa.
¿Donde duele?
¿Qué te molesta?
Diagnostico corazón deportivo
Examen cardiovascular de un deportista
El examen cardíaco debe realizarse en un estado estable, no durante la recuperación de un período prolongado de ejercicio o competición, en un entorno tranquilo y cómodo, con privacidad y temperatura ambiente. El examen debe realizarse en posición sentada y supina, añadiendo maniobras como la maniobra de Valsalva, de pie y en cuclillas si se detecta un soplo significativo.
Los signos suelen detectarse durante pruebas de detección o pruebas de rutina por otros motivos. La mayoría de los atletas no requieren pruebas exhaustivas, aunque sí es necesario un electrocardiograma (ECG). Si los síntomas sugieren una cardiopatía, se realizan un ECG, un ecocardiograma y una prueba de esfuerzo.
El corazón de atleta es un diagnóstico de exclusión y debe distinguirse de trastornos que causan manifestaciones similares pero son potencialmente mortales (p. ej., miocardiopatías hipertróficas o dilatadas, cardiopatía isquémica, displasia arritmogénica del ventrículo derecho).
El ECG revela bradicardia sinusal, a veces con una frecuencia cardíaca inferior a 40 latidos por minuto. La arritmia sinusal a menudo acompaña a una frecuencia cardíaca baja. La bradicardia en reposo puede predisponer a un aumento en la frecuencia de arritmias auriculares o ventriculares, incluyendo la migración del marcapasos a través de las aurículas y (raramente) la fibrilación auricular, pero las pausas después de los impulsos ectópicos no superan los 4 s. El bloqueo auriculoventricular (AV) de primer grado se encuentra en aproximadamente un tercio de los atletas. El bloqueo AV de segundo grado (principalmente tipo 1), que ocurre en reposo pero desaparece con el esfuerzo, es menos común. El bloqueo AV de tercer grado es una condición patológica y una indicación para un examen más detallado. Las anormalidades del ECG incluyen alto voltaje QRS con ondas anormales o relaciones de onda que reflejan hipertrofia ventricular izquierda y despolarización temprana anormal con ondas bifásicas en las derivaciones anteriores que reflejan repolarización no uniforme con disminución del tono simpático en reposo. Ambas anormalidades se resuelven con el ejercicio. También son posibles la inversión de onda profunda en las derivaciones anterolaterales y el bloqueo incompleto de la rama derecha del haz de His. Las anomalías del ECG se correlacionan pobremente con el estado de entrenamiento y la función cardiovascular.
El corazón del atleta puede presentar alteraciones del ritmo y la conducción, cambios morfológicos en el complejo QRS y anomalías de la repolarización.[ 11 ] Entre los factores que influyen en uno o más de estos cambios se incluyen la disminución de la frecuencia cardíaca intrínseca, el aumento del tono parasimpático o vagal, la disminución del tono simpático, las adaptaciones cardíacas estructurales y la repolarización ventricular no homogénea. Estos cambios se observan con mayor frecuencia en atletas que participan en pruebas de resistencia dinámica de alta intensidad. Es importante reconocer que algunos cambios en el ECG que pueden acompañar al entrenamiento atlético se asemejan a características anormales del ECG y pueden simular una cardiopatía estructural.
Cambios electrocardiográficos
Alteraciones del ritmo
- Bradicardia sinusal
- Arritmia sinusal, asociada principalmente con la respiración.
- Paro sinusal con latidos de escape ectópicos o ritmo o reanudación del ritmo sinusal.
- Marcapasos auricular errante
- Otros ritmos como el ritmo de la unión, el ritmo sinusal coronario.
Bloqueo auriculoventricular
- Bloqueo auriculoventricular de primer grado
- Bloqueo auriculoventricular (AV) de segundo grado, tipo Moebitz I o tipo Wenckebach.
- Disociación auriculoventricular.
Los bloqueos AV de alto grado se han observado raramente en atletas; pueden indicar una enfermedad cardíaca subyacente y son una indicación para una mayor investigación.
Cambios morfológicos
- Aumento de la amplitud de la onda P y la muesca
- Aumento del voltaje del QRS
- Signos de hipertrofia ventricular izquierda (HVI), por ejemplo, un aumento del índice de Sokolov y Lyon (SV1 + RV5).
- signos de PG - por ejemplo, un aumento en RV1 + SV5
- bloqueo incompleto de la rama derecha del haz de His
- El eje QRS frontal suele estar entre 0 y 90° y es, en promedio, normal.
Trastornos de la repolarización
Segmento ST
- Altura del punto J
- elevación del segmento ST
- depresión del segmento ST
Onda T
- Ondas T altas y puntiagudas
- Ondas T con dientes
- ondas T de baja amplitud o isoeléctricas
- ondas T bifásicas
- ondas T bifásicas con negatividad terminal
- ondas T invertidas.
La ecocardiografía ayuda a diferenciar el corazón de atleta de la miocardiopatía, pero no existe una línea clara entre el agrandamiento cardíaco fisiológico y el patológico. En general, los cambios ecocardiográficos se correlacionan poco con el nivel de entrenamiento y la función cardiovascular. Con frecuencia se detecta insuficiencia mitral y tricúspide leve.
Durante la prueba de esfuerzo, la frecuencia cardíaca permanece por debajo de lo normal durante el ejercicio submáximo, aumenta consecuentemente y es comparable a la de personas no atletas durante el ejercicio máximo. La frecuencia cardíaca se recupera rápidamente después del ejercicio. La respuesta de la presión arterial es normal: la presión arterial sistólica aumenta, la presión arterial diastólica disminuye y la presión arterial media se mantiene relativamente constante. Muchos de los cambios en el ECG en reposo disminuyen o desaparecen durante el ejercicio; este hallazgo es único y patognomónico del síndrome del corazón del atleta, a diferencia de otras afecciones patológicas. Sin embargo, la seudonormalización de la onda T invertida puede reflejar isquemia miocárdica, por lo que es necesaria una evaluación más exhaustiva en atletas de mayor edad.
Características que distinguen el síndrome del corazón del atleta de la miocardiopatía
Indicador |
Corazón deportivo |
Miocardiopatía |
Hipertrofia del VI* |
<13 milímetros |
> 15 mm |
Diámetro telediastólico del VI |
< 60 mm |
>70 mm |
Función diastólica |
Normal (relación E:A > 1) |
Anormal (relación E:A <1) |
Hipertrofia del tabique |
Simétrico |
Asimétrica (en miocardiopatía hipertrófica) |
Historia familiar |
No agobiado |
Puede estar agobiado |
Respuesta de la presión arterial al ejercicio |
Normal |
Respuesta de la presión arterial sistólica normal o disminuida |
Deterioro de la condición física |
Regresión de la hipertrofia del VI |
La hipertrofia del VI no retrocede |
* El rango A de 13 a 15 mm no está definido. El rango A de 60 a 70 mm no está definido. La relación E:A es la relación entre las velocidades de flujo tempranas y tardías a través de la válvula mitral.
Resultados normales
Las adaptaciones fisiológicas y morfológicas del corazón de los atletas entrenados aeróbicamente incluyen una disminución de la frecuencia cardíaca, un soplo sistólico de eyección en el borde superior izquierdo del esternón, un tercer ruido cardíaco, un desplazamiento lateral del punto de impulso máximo y un pulso hiperdinámico en las arterias carótidas. Los atletas que realizan principalmente entrenamiento isométrico (halterofilia) no experimentarán estos cambios.
Incluso en reposo, se pueden auscultar soplos de flujo sistólico en atletas, pero son suaves, se presentan al inicio de la sístole y se irradian superiormente en lugar de lateralmente al vértice. Si bien el desdoblamiento fijo puede observarse en decúbito supino en personas no atletas, este desdoblamiento es especialmente notable en atletas. Por lo tanto, el hallazgo de desdoblamiento fijo solo debe considerarse anormal si se ausculta en posición sentada o de pie.
¿Qué es necesario examinar?
Cómo examinar?
Diagnóstico diferencial
Las afecciones patológicas en las que los valores de referencia ecocardiográficos (o de resonancia magnética cardíaca) se superponen con los índices fisiológicos del corazón de un atleta incluyen HCM, miocardiopatía dilatada y miocardiopatía arritmogénica del ventrículo derecho (ARVC) (Figura), todas las cuales se sabe que son causas importantes de muerte súbita en jóvenes y atletas, y para las cuales se justifica la descalificación de deportes intensos para crear un campo atlético más seguro.[ 12 ] Dichos diagnósticos diferenciales pueden presentar un dilema clínico grave, dado que el corazón de un atleta se considera benigno sin el desarrollo de síntomas cardíacos o riesgo arrítmico y no justificaría en sí mismo la descalificación de la participación en la competencia atlética. Sin embargo, el sobrediagnóstico de enfermedad cardiovascular en atletas puede tener el efecto paradójico de la exclusión innecesaria del deporte competitivo, lo que resulta en una pérdida significativa de inversión psicológica en (y disfrute de) la competencia, una calidad de vida reducida e incluso la pérdida de oportunidades económicas.
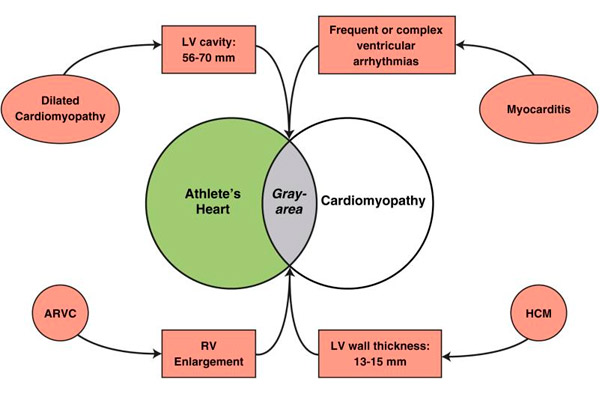
Diagnóstico diferencial entre corazón de atleta y enfermedades cardiovasculares.
La superposición entre la hipertrofia fisiológica del VI y las condiciones patológicas se muestra en gris. ARVC = miocardiopatía arritmogénica del ventrículo derecho; HCM = miocardiopatía hipertrófica; VI = ventrículo izquierdo; VD = ventrículo derecho.
En el caso de la miocardiopatía hipertrófica (HCM), el diagnóstico diferencial con el corazón de atleta se produce con mayor frecuencia cuando el grosor de la pared del VI se encuentra en la ambigua "zona gris" de superposición entre los extremos del corazón de atleta y el fenotipo leve de HCM, siendo de 13-15 mm (12-13 mm en mujeres). [ 13 ], [ 14 ]
En estos casos, el diagnóstico suele realizarse mediante marcadores no invasivos. Se prefiere la miocardiopatía hipertrófica (MIH) en presencia de una cavidad telediastólica del VI <45 mm, la identificación de una mutación patógena en el sarcómero o antecedentes familiares de MIH, un grosor inusual de la pared del VI, incluyendo hipertrofia segmentaria no contigua, un llenado/relajación anormal del VI, un agrandamiento auricular izquierdo particularmente marcado o un realce tardío de gadolinio en la resonancia magnética cardíaca. Es más probable que se trate de un corazón de atleta cuando la cavidad del VI está agrandada (≥55 mm), [ 15 ] un VO2 máximo >110 % del previsto, o cuando el grosor o la masa del VI disminuyen con períodos cortos de esfuerzo. [ 16 ], [ 17 ]
¿A quién contactar?
Tratamiento corazón deportivo
No es necesario tratar el corazón del atleta, aunque puede requerirse un intervalo de inactividad de 3 meses para detectar la regresión de la hipertrofia ventricular izquierda y diferenciar este síndrome de la miocardiopatía.[ 18 ] Tal intervalo de inactividad puede interferir significativamente en los planes de vida del atleta y provocar resistencia.
Pronóstico
Aunque los cambios estructurales en el corazón son pronunciados y similares a los observados en algunas cardiopatías, no se presentan efectos adversos. En la mayoría de los casos, los cambios estructurales y la bradicardia remiten tras la interrupción del entrenamiento, aunque hasta un 20 % de los atletas de élite presentan dilatación residual de las cavidades cardíacas, lo cual es discutible debido a la falta de datos a largo plazo sobre si el corazón del atleta es realmente una afección benigna.

