Médico experto del artículo.
Nuevos artículos
Exostosis gingival
Último revisado: 29.06.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
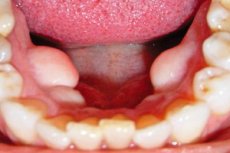
Los crecimientos óseos patológicos se presentan no solo en ortopedia, sino también en odontología. Una de las variedades de este problema es la exostosis gingival, también llamada espiga ósea. Esta neoplasia se forma a partir del cartílago periodontal y pertenece a una serie de tumores benignos sin tendencia a la malignidad. A pesar de su aparente inocuidad, la exostosis causa molestias significativas al paciente, dificulta el habla y la masticación y, en general, afecta negativamente la calidad de vida. [ 1 ]
Causas exostosis gingival
La exostosis gingival es una patología que puede presentarse en personas de cualquier edad y sexo. La predisposición genética influye: las exostosis hereditarias se forman con mayor frecuencia en la infancia y su crecimiento se intensifica durante el período de reestructuración hormonal, en particular, en la pubertad.
Los expertos señalan las siguientes causas más comunes para la formación de exostosis gingival:
- Focos purulentos en el periodonto, fístulas y flujos, procesos atróficos y destructivos en el hueso;
- Defectos del desarrollo de un diente en particular;
- Curso crónico de periostitis;
- Cambios hormonales que afectan la estructura ósea;
- Lesiones óseas sifilíticas;
- Extracción inadecuada o hipertraumática de una pieza dental;
- Lesiones de la mandíbula, incluidas fracturas completas o parciales, luxaciones.
En algunos niños, la exostosis gingival se forma durante el reemplazo de los dientes de leche por molares.
Estadísticamente, las causas más comunes de exostosis gingival son:
- Complicaciones de la extracción dental;
- Lesiones de mandíbula acompañadas de regeneración activa de los tejidos afectados con división celular activa y sobrecrecimiento.
A menudo, la exostosis se forma en pacientes que rechazan la fijación con férula de mentón y no logran proporcionar inmovilidad a la mandíbula durante el período de recuperación ósea después de la fractura. [ 2 ]
Factores de riesgo
Se dice que los factores que provocan la aparición de exostosis gingival son:
- Predisposición hereditaria; [ 3 ]
- Lesiones traumáticas, tanto directas en la encía como en los maxilares;
- Trastornos de la mordida y otros defectos, incluidos los defectos congénitos;
- Patologías agudas y crónicas en la cavidad bucal.
Los especialistas también destacan otros factores probables:
- Trastornos metabólicos;
- Intoxicación crónica;
- Malos hábitos.
La exostosis gingival determinada genéticamente es más a menudo múltiple y su localización suele ser simétrica.
Patogenesia
El crecimiento óseo y cartilaginoso se produce bajo los tejidos blandos de la encía. En una etapa temprana del desarrollo, el problema no se manifiesta durante mucho tiempo: inicialmente, la exostosis presenta la apariencia de una neoplasia cartilaginosa, que con el tiempo se endurece y se transforma en una protuberancia ósea. En su superficie se forma una cápsula ósea densa, similar a una concha.
Visualmente, una exostosis gingival puede presentar diferentes configuraciones, desde oblonga o puntiaguda hasta redondeada o con forma de hongo. Su tamaño también puede variar desde unos pocos milímetros hasta 1-2 cm. Las exostosis suelen ser únicas y, con menos frecuencia, múltiples, ubicadas simétricamente.
Con el tiempo, la neoplasia progresa, el crecimiento se hace más grande, empieza a causar problemas para masticar los alimentos e interfiere con la función normal del habla. En casos desatendidos, la exostosis gingival causa deformación mandibular, trastornos de la mordida y del crecimiento dental. El defecto se visualiza a simple vista y se manifiesta como un engrosamiento bajo la encía. [ 4 ]
En algunos pacientes, el crecimiento óseo y cartilaginoso es muy lento y no causa problemas durante décadas. Estas exostosis se descubren accidentalmente, sobre todo durante radiografías o revisiones dentales de rutina.
Síntomas exostosis gingival
En la etapa inicial de desarrollo de la exostosis gingival, no hay síntomas evidentes. En la zona de la encía solo se palpa un pequeño engrosamiento, que prácticamente no molesta ni causa dolor. Sin embargo, con el tiempo, el crecimiento aumenta. En esta etapa de desarrollo, aparecen los primeros síntomas:
- Una sensación persistente de cuerpo extraño en la boca;
- Enrojecimiento, agrandamiento de la encía en la zona del foco patológico;
- Cambios en el habla (si el crecimiento es grande);
- A veces: dolor al palpar la neoplasia).
La aparición de un engrosamiento no se asocia con una infección tisular ni con una tendencia a la malignidad. Se asocia únicamente con un aumento de las molestias, que es reportado por casi todos los pacientes. En algunos casos, la exostosis añade problemas en relación con ciertas manipulaciones dentales, por ejemplo, las prótesis dentales.
La exostosis en la encía tras la extracción dental puede formarse en la base de los incisivos o caninos. Esta formación patológica tiene forma de bulto o picnótica.
El crecimiento comienza a formarse de forma asintomática. En la primera etapa, aparece una pequeña masa que crece lentamente bajo la encía, la cual solo se detecta accidentalmente. A medida que crece, aparecen los síntomas correspondientes:
- Un "bulto" visualizado que es duro al tacto;
- Aclaramiento de la encía en la zona del foco patológico;
- Sensación constante de presencia de un objeto extraño en la cavidad bucal;
- Problemas de masticación y habla;
- En casos avanzados: deformidad de la mandíbula, asimetría facial.
La exostosis gingival puede acompañarse de dolor solo en la proximidad de las fibras y terminaciones nerviosas, cuando el crecimiento presiona la raíz del diente o cuando se desarrolla un proceso inflamatorio. La inflamación puede ser causada por la fricción sistemática de los tejidos blandos de los labios o la mejilla contra el crecimiento patológico, con la penetración de un agente infeccioso en la herida formada. En tal situación, la neoplasia se inflama, enrojece y se produce un olor desagradable en la cavidad oral. [ 5 ]
Complicaciones y consecuencias
No se recomienda dejar sin tratar la exostosis gingival, ya que estas neoplasias tienden a aumentar constantemente. En la mayoría de los casos, se recurre a la extirpación quirúrgica del crecimiento excesivo patológico: es la única forma eficaz de eliminar por completo el defecto.
Si el problema no se corrige, puede afectar negativamente a las dentaduras postizas, interferir con el habla y la alimentación normales, deformar la mandíbula y afectar la mordida de los dientes.
¿La exostosis en la encía desaparece por sí sola? Si su aparición se debe a intoxicación, trastornos hormonales o metabólicos que pueden corregirse, las excrecencias pequeñas (de hasta 2-3 mm) pueden remitir. Sin embargo, en la mayoría de los casos es necesario consultar a un cirujano.
Es importante saber que en algunos pacientes la exostosis gingival puede recurrir, lo que es especialmente relevante para aquellos que tienen predisposición genética a esta patología.
La exostosis gingival se refiere a crecimientos benignos sin tendencia a transformarse en un proceso maligno.
Diagnostico exostosis gingival
Dado que esta patología de la encía prácticamente no presenta síntomas, suele detectarse durante una revisión dental. En ocasiones, el propio paciente indica un crecimiento sospechoso.
Tras la inspección visual y la palpación de la formación patológica, el médico puede derivar al paciente a exámenes adicionales: radiografía y ortopantomografía. Con base en los resultados del diagnóstico, el especialista establece el diagnóstico y describe las características de la exostosis (localización, tamaño, configuración y complicaciones): el crecimiento suele ser redondo o puntiagudo, sin adherencia a los tejidos gingivales. [ 6 ]
Si es necesario, el médico prescribirá pruebas adicionales:
- Biopsia con análisis histológico;
- Una tomografía computarizada o una resonancia magnética;
- Pruebas de laboratorio ( análisis de sangre generales y bioquímicos, reacción de Wasserman).
Diagnóstico diferencial
En algunos casos, las excrecencias óseas de la encía alcanzan grandes dimensiones y adquieren una configuración atípica, sin acompañarse de dolor. En estas situaciones, es fundamental realizar un diagnóstico diferencial, en particular con formaciones quísticas, épulis y tumores mesenquimales (osteocondroma). Para ello, el médico prescribe pruebas adicionales al paciente:
- Tomografía computarizada para aclarar el tamaño y la localización de la neoplasia, su ubicación en relación con las raíces dentales y otros componentes dentoalveolares;
- Biopsia para descartar malignidad.
Si está indicado es posible cita de resonancia magnética, consulta con ortodoncista, oncólogo.
El diagnóstico diferencial a menudo permite identificar:
- Fracturas radiculares, focos purulentos;
- Grietas y otras lesiones óseas;
- Formaciones ocultas de otras exostosis.
¿A quién contactar?
Tratamiento exostosis gingival
El tratamiento de la exostosis gingival sin cirugía solo es posible si la aparición del problema está asociada a trastornos que pueden eliminarse de forma conservadora. Por ejemplo, si la causa principal de la formación del crecimiento fueron trastornos metabólicos y el tamaño de la neoplasia es inferior a 3 mm, se prescribe el tratamiento de la enfermedad subyacente y la corrección del metabolismo. Con la normalización del estado del organismo, estas exostosis pueden remitir con facilidad. [ 7 ]
En situaciones en las que no se puede determinar la causa del crecimiento, o si no es posible influir en ella, se prescribe tratamiento quirúrgico, que consiste en la extirpación quirúrgica de la exostosis gingival. La cirugía es muy recomendable:
- Si la neoplasia está creciendo rápidamente;
- Si hay algún dolor;
- Si hay asimetría facial, anomalías en la mordida;
- Si hay problemas con el habla y la alimentación;
- Si la exostosis gingival impide la colocación de implantes dentales o prótesis dentales.
Se podrá rechazar la cirugía si se descubre que el paciente tiene:
- Trastorno de la coagulación;
- Diabetes;
- Trastornos hormonales pronunciados que impiden una mayor cicatrización de la herida;
- Neoplasias malignas.
La manipulación quirúrgica estándar para la eliminación de la exostosis gingival se realiza de la siguiente manera:
- Se inyecta un anestésico en la encía y se trata la cavidad bucal con un agente antiséptico;
- Realizar una incisión gingival, exponer el área de neoplasia patológica;
- La protuberancia se elimina utilizando un taladro con un accesorio especial, luego este lugar se limpia cuidadosamente;
- Si se detecta daño óseo, el defecto se cubre con una placa especial;
- El tejido extraído se vuelve a colocar en su lugar y se sutura.
La llamada terapia láser, comúnmente practicada, consiste en tratar la zona afectada mediante un rayo láser que calienta y disuelve el tejido excesivo. Este procedimiento se caracteriza por una recuperación más rápida y sencilla del tejido.
La cirugía puede durar de 1 a 2 horas, dependiendo de la complejidad de la manipulación y del método utilizado.
¿Qué hacer tras la eliminación de la exostosis gingival? La fase principal de rehabilitación dura aproximadamente una semana, pero la recuperación completa de los tejidos se puede estimar entre 20 y 30 días después de la cirugía. Durante este periodo se recomienda:
- Tomar analgésicos y antiinflamatorios no esteroides según lo prescrito por un médico (el tratamiento puede durar de 3 a 5 días);
- Enjuagar la boca con soluciones antisépticas para prevenir el desarrollo de patologías infecciosas;
- Cuando esté indicado, aplique preparaciones tópicas para estimular la reparación de los tejidos y acelerar la cicatrización de las heridas;
- En presencia de inflamación purulenta, tomar agentes antibacterianos (según lo prescrito por un médico).
Durante el período de recuperación, es importante seguir las siguientes recomendaciones:
- Eliminar el consumo de alimentos ásperos, duros y rígidos;
- Consuma únicamente alimentos y bebidas calientes y suaves;
- No toque el área de la herida con los dedos, ningún objeto o la lengua;
- Durante las primeras 48 horas después de la cirugía, limite la actividad física, evite agacharse, no levante pesas;
- Excluir el hábito de fumar y el consumo de alcohol (el humo del cigarrillo y las bebidas alcohólicas provocan irritación de los tejidos dañados y empeoran el curso de los procesos de recuperación).
Tras la extirpación de la exostosis, la mayoría de los pacientes presentan dolor gingival, inflamación y, en ocasiones, fiebre baja. Esta afección es una reacción normal del organismo al daño tisular. A medida que progresa el proceso de curación, la sensación de bienestar se normaliza.
Prevención
Para evitar la formación de exostosis, es necesario seguir estas recomendaciones médicas:
- Mantener la higiene bucal y dental;
- Visita sistemáticamente al dentista, incluso si tus dientes están en condiciones normales, para controles preventivos;
- Busque atención médica de manera oportuna para cualquier enfermedad, incluidas las enfermedades dentales.
Se deben tomar medidas para evitar posibles lesiones mandibulares. En particular, los atletas deben usar equipo de protección (cascos, protectores bucales, etc.) al practicar boxeo, lucha libre y otros deportes propensos a lesiones.
Tampoco hay que olvidarse de las posibilidades de autodiagnóstico: si aparecen los primeros síntomas sospechosos, es importante acudir inmediatamente al médico.
Pronóstico
Los crecimientos excesivos benignos de hueso y cartílago pueden ocurrir sin una causa clara. En este caso, el único método de tratamiento eficaz es la cirugía. La intervención es mínimamente traumática y, en la mayoría de los casos, no requiere anestesia general ni equipo complejo.
Si se ha eliminado la neoplasia, pero no se ha eliminado su causa, existe un cierto riesgo de crecimiento excesivo del tejido (recurrencia) en el mismo lugar o con un cambio de localización.
La exostosis puede autoreabsorberse si apareció en la infancia o tras eliminar la causa que la provocó (por ejemplo, tras la corrección del metabolismo o la normalización hormonal). Si la excrecencia no desaparece o incluso aumenta, es recomendable eliminarla. Al elegir un médico para la operación, es recomendable basarse no tanto en el coste de la intervención, sino en la cualificación y experiencia del dentista o cirujano. En general, la exostosis gingival tiene un pronóstico favorable.

