Médico experto del artículo.
Nuevos artículos
Síndrome de Shihan
Último revisado: 23.04.2024

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
La necrosis isquémica de la glándula pituitaria y la disminución persistente de sus funciones debido a la hemorragia posparto se denominó síndrome de Shihan. Esta es una rara complicación de parto, seguida de una pérdida de sangre que amenaza la vida, también llamada insuficiencia hipofisaria posparto, hipopituitarismo postparto, pituitaria (hipófisis-diencefálico) o enfermedad de Simmonds caquexia.
Esta patología endocrina tiene el código E23.0 para ICD-10.
Epidemiología
En los países desarrollados, debido al alto nivel de atención obstétrica, el síndrome de Shihan es raro: su frecuencia ha disminuido de 10-20 casos por cada 100,000 mujeres a 0.5% de todos los casos de hipopituitarismo en mujeres mayores de 50 años.
Según la Sociedad Europea de Endocrinología, algunos síntomas de un daño leve en el lóbulo anterior de la glándula pituitaria se encuentran en el 4% de las mujeres que han perdido mucha sangre al nacer. Los signos moderados del síndrome de Shihan se diagnostican en el 8%, y las formas graves de hipopituitarismo posparto son el 50% de las mujeres después del shock hipovolémico.
Las bases de datos de farmacoepidemiología KIMS internacionales de datos de registro (Pfizer Internacional metabólico de base de datos) para el año 2012 que aparece en 1034 pacientes con deficiencia de hormona de crecimiento (STG), y en el 3,1% de los casos de pacientes de sexo femenino la causa de esta enfermedad es el síndrome de Sheehan.
El hipopituitarismo postparto representa una grave amenaza para las mujeres en los países subdesarrollados y en desarrollo. Por ejemplo, en la India, la prevalencia del síndrome de Shihan se estima en 2.7-3.9% entre las mujeres que dan a luz en más de 20 años.
Causas de síndrome de Shihan
Todas las causas del síndrome de Shihan son el resultado del shock hipovolémico, que se desarrolla con una disminución aguda en el volumen de sangre circulante y una caída en la presión sanguínea causada por el sangrado durante el parto.
Con una hemorragia masiva (más de 800 ml), se altera el suministro de sangre a los órganos y el suministro de oxígeno a ellos. Y, en primer lugar, se trata del cerebro. Síndrome Shihana surge del daño a la glándula pituitaria (glándula pituitaria) - la glándula del cerebro responsable de la síntesis de las hormonas más importantes.
Las células productoras de hormonas más afectadas de su lóbulo anterior - adenohipófisis. Durante el período de gestación, bajo la influencia de las hormonas placentarias, el tamaño de esta glándula aumenta, según algunas estimaciones, en un 120-136%. En particular, hay hipertrofia e hiperplasia de lacto-citopocitos, células que sintetizan prolactina, necesarias para el desarrollo y la preparación de las glándulas mamarias para la producción de leche.

Factores de riesgo
Los obstetras y ginecólogos observan los factores de riesgo para el desarrollo del síndrome de Shihan:
- trastornos de la coagulación sanguínea en mujeres embarazadas (en particular, trombocitopenia);
- edema de tejidos periféricos (en el que la hormona del hipotálamo activa la vasopresina, lo que aumenta el tono vascular y la presión sanguínea);
- hipertensión gestacional (presión arterial alta);
- preeclampsia (presión arterial alta y proteinuria);
- aumento de la hemólisis (destrucción de glóbulos rojos, la mayoría de las veces asociada a insuficiencia renal).
Aumento del riesgo de sangrado durante casos de entrega y síndrome de Sheehan aparición en placenta previa, su desprendimiento prematuro y embarazos múltiples (gemelos, trillizos) y rápidos linajes (turbulentos), durante el cual pueden ser embolia pulmonar, recipientes de líquido amniótico.
Patogenesia
La patogénesis del síndrome de Shihan está asociada con la hipoxia de los tejidos pituitarios y su muerte. El aumento de la vulnerabilidad de la pituitaria anterior desempeña una función importante papel de su suministro de sangre: a través del sistema venoso portal y una red de anastomosis de los vasos capilares del portal. Con una hemorragia grave y una disminución de la presión arterial, no hay flujo sanguíneo local en el lóbulo anterior agrandado de la glándula; asociado con un choque de espasmo de los vasos sanguíneos que alimentan la hipófisis, conduce a la falta de oxígeno y la necrosis isquémica de la glándula.
Como consecuencia, la hipófisis no produce un número suficiente de tales hormonas tropicales:
- somatotropina (STH), que activa la síntesis celular de proteínas que regulan el metabolismo de carbohidratos y la hidrólisis de lípidos;
- prolactina (hormona luteotrópica), que estimula el desarrollo y la función de las glándulas mamarias y el cuerpo amarillo;
- hormona folículo estimulante (FSH), que proporciona crecimiento de folículos ováricos y procesos proliferativos de tejidos del útero;
- hormona luteinizante (LH), responsable de la ovulación;
- hormona adrenocorticotrópica (ACTH), que activa la producción de corticosteroides por la corteza suprarrenal;
- hormona estimulante de la tiroides (TSH), que regula la función secretora de la glándula tiroides.
Síntomas de síndrome de Shihan
La violación del equilibrio de hormonas producidas por la glándula pituitaria genera síntomas muy diversos del síndrome de Shihan, que dependen del grado de insuficiencia de la secreción de hormonas pituitarias específicas.
El volumen de células pituitarias dañadas determina las formas agudas y crónicas de la enfermedad. La forma aguda refleja un daño significativo en el lóbulo anterior de la glándula y los síntomas se hacen aparentes poco después del parto. En casos crónicos, las lesiones detectadas son menores y los síntomas pueden no aparecer durante varios meses o años después del parto.
Los primeros signos más comunes del síndrome de Shihan son agalaxia, es decir, falta de lactancia. Debido a la falta de estrógeno a largo plazo en el momento adecuado después del parto, el ciclo menstrual no se reanuda, las glándulas mamarias disminuyen, la membrana mucosa de la vagina se vuelve más delgada. Una deficiencia de gonadotropina se expresa en amenorrea, oligomenorrea, disminución de la libido. En algunas mujeres, la menstruación se reanuda y es posible un segundo embarazo.
Los síntomas característicos de la deficiencia de la hormona estimulante de la tiroides en el síndrome de Shihan se manifiestan por la fatiga y una violación de la termorregulación con intolerancia al frío; piel seca, pérdida de cabello y uñas quebradizas; estreñimiento y aumento de peso. Estos síntomas generalmente se desarrollan gradualmente.
Los efectos de un déficit de la hormona del crecimiento se limitan a una cierta pérdida de fuerza muscular, un aumento en el tejido adiposo en el cuerpo y una mayor sensibilidad a la insulina. Tanto en formas agudas como crónicas, puede haber signos de diabetes insípida: sed intensa y aumento de la diuresis (volumen de orina).
Los síntomas del síndrome de Shihan incluyen signos de insuficiencia adrenocortical secundaria, es decir, falta de ACTH. Esta disminución en el tono corporal general y la pérdida de peso corporal, la hipoglucemia (bajo nivel de azúcar en la sangre), la anemia y la hiponatremia (niveles bajos de sodio). La deficiencia de esta hormona provoca hipotensión crónica con síncope e hipotensión ortostática, incapacidad para responder al estrés. Además, se observan hipopigmentación y pliegues en la piel (varias semanas o meses después del parto).
La exacerbación de la insuficiencia suprarrenal, que requiere atención médica urgente, se produce en infecciones graves o intervenciones quirúrgicas.
Complicaciones y consecuencias
La insuficiencia hipofisaria severa en el síndrome de Shihan puede provocar coma y la muerte.
El pangypopituitarism posparto potencialmente mortal también es menos común cuando el 90% de los tejidos de adenohipófisis se ven afectados. Las consecuencias y complicaciones de esta forma severa del síndrome de Shihan: presión arterial baja constante, arritmia cardíaca, bajo nivel de azúcar en la sangre (hipoglucemia), anemia de tipo hipocrómico.
Diagnostico de síndrome de Shihan
Por lo general, el diagnóstico del síndrome de Shihan se basa en los signos clínicos y el historial médico de los pacientes, en particular, si hubo sangrado durante el parto o cualquier otra complicación asociada con el parto. Información importante acerca de los problemas con la lactancia o la ausencia de menstruación después del parto, que son dos signos importantes de este síndrome.
Para evaluar el nivel de hormonas pituitarias (TTG, ACTH, FSH, LH, T4), el cortisol y el estradiol requieren análisis de sangre.
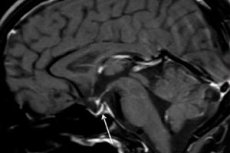
Diagnósticos - utilizando tomografía computarizada (CT) o resonancia magnética (MRI) del cerebro - permite investigar el tamaño y la estructura de la pituitaria. En las primeras etapas de la pituitaria ampliado con hierro sobre atrofia tiempo, y desarrolla una detectable cuando se explora un signo diagnóstico de la patología como "síndrome de la silla vacía", es decir, en ausencia de hueso pituitaria fosa hipofisaria en la base del cerebro.
Diagnóstico diferencial
La tarea que debe realizar el diagnóstico diferencial es identificar otras enfermedades que se manifiestan hipopituitarismo: adenoma hipofisario, craneofaringioma, meningioma, cordoma, ependimomas o glioma.
La glándula pituitaria puede ser dañado por un absceso cerebral, meningitis, encefalitis, neurosarcoidosis, histiocitosis, hemocromatosis, o pituitaria linfoblástica autoinmune, así como en el síndrome antifosfolípido autoinmune.
¿A quién contactar?
Tratamiento de síndrome de Shihan
El tratamiento del síndrome de Shihan es una terapia de reemplazo hormonal de por vida con el uso de análogos sintéticos de hormonas tropicales de los ovarios, la glándula tiroides y la corteza suprarrenal.
Por lo tanto, la deficiencia de ACTH y cortisol se compensa con la ingesta de glucocorticoides (hidrocortisona o prednisolona). Preparaciones tiroxina (Levothyroxine, tetrayodotironina et al.) Sustituye a la hormona tiroidea, y ajustar su dosis para ayudar a los datos de los análisis de sangre en los niveles séricos de tiroxina libre.
La deficiencia de estrógenos por lo general se complementa con el uso de anticonceptivos orales, y estas hormonas deben ser tomadas por mujeres con síndrome de Shihan antes de la edad de la menopausia.
Los endocrinólogos observan que si se controla el nivel de hormonas en la sangre, generalmente no hay efectos secundarios. Los efectos secundarios pueden ser cuando la dosis de medicamentos hormonales es demasiado alta o demasiado baja. Por lo tanto, los pacientes con este síndrome están en los registros del dispensario, se someten a exámenes regulares y toman análisis de sangre para detectar las hormonas.

