Médico experto del artículo.
Nuevos artículos
Cáncer cervical
Último revisado: 23.04.2024

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
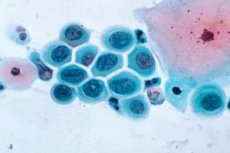
Las enfermedades precancerosas del cuello uterino o displasia son enfermedades caracterizadas por la atipia de las células de la membrana mucosa del cuello uterino y el canal cervical.
Las condiciones precancerosas no son cáncer, pero bajo ciertas circunstancias y la falta de terapia, tienen una gran oportunidad de transformarse en cáncer cervical.
Patogenesia
En la patogenia de este proceso se encuentra una violación de la maduración y diferenciación de las células de la parte de la capa de epitelio escamoso estratificado, que cubre el cuello uterino.
La formación de displasia puede llevarse a cabo en dos direcciones:
- en el proceso de metaplasia escamosa de células de reserva y
- en el contexto de una violación de las transformaciones fisiológicas en el epitelio escamoso estratificado, que ocurre bajo la influencia del sistema hipotalámico-pituitario-ovárico.
En la forma leve de displasia, proliferación de las células de las capas más profundas del epitelio escamoso, el basal y el parabasal; Las celdas de la parte superior del reservorio están maduras y diferenciadas y retienen la estructura normal y la polaridad de la ubicación.
La forma leve de displasia se caracteriza por la participación de la mitad inferior de la capa epitelial en el proceso patológico; No se observa atipia celular con formas leves y moderadas de displasia.
La combinación de displasia grave o cáncer preinvasivo en la categoría CIN III está determinada por una manifestación clínica similar de estos procesos y enfoques terapéuticos. Una característica de esta forma de displasia es la preservación de la maduración y diferenciación de las células solo en la capa superficial del epitelio escamoso, así como la atipia pronunciada de sus células (un aumento e hipercromía de los núcleos).
La displasia macroscópica puede presentarse en forma de ectopia, ectropión, leucoplasia.
Síntomas enfermedad cervical precancerosa
En la mayoría de las mujeres, se borran los antecedentes y las enfermedades precancerosas del cuello uterino. Las mujeres se consideran prácticamente sanas y no tienen quejas.
Las manifestaciones clínicas de un proceso más pronunciado sospechoso de transformación maligna incluyen la aparición de blanqueamiento acuoso, sangrado por contacto, sangrado escaso antes y después de la menstruación.
¿Donde duele?
Diagnostico enfermedad cervical precancerosa
El examen completo de pacientes con antecedentes y procesos cervicales precancerosos incluye exámenes bacterioscópicos y bacteriológicos de flujo vaginal, canal cervical y uretra, colposcopia, exámenes citológicos e histológicos del cuello uterino.
Colposcopia
La colposcopia extendida es un método obligatorio de examen completo de los pacientes, ya que muchos procesos patológicos del cuello uterino, incluidas las formas iniciales de cáncer, son asintomáticos. Cuando la colposcopia evalúe:
- color
- el estado del patrón vascular;
- superficie y nivel de epitelio escamoso estratificado;
- la zona de transición del epitelio (canal cervical y cuello uterino);
- la naturaleza y forma de las glándulas;
- reacción a la muestra con una solución de ácido acético;
- Reacción a la muestra de Schiller.
La prueba de ácido acético (solución al 3%) tiene como objetivo:
- eliminar el moco de la superficie del cuello uterino;
- causan hinchazón del epitelio a corto plazo y, en consecuencia, cambian el color de la membrana mucosa;
- Causan espasmos de vasos intactos.
Sobre el fondo de una membrana mucosa edematosa pálida, los límites del epitelio plano y cilíndrico, el nivel del epitelio cilíndrico, así como varias transformaciones patológicas del epitelio plano multicapa se identifican más claramente. Además, en el contexto del edema de la membrana mucosa, los vasos no cambian de espasmo, mientras que los vasos atípicos, por el contrario, se vuelven más pronunciados y distintos.
La muestra de Schiller: las moléculas de yodo, que interactúan con el glucógeno (el sustrato del epitelio escamoso estratificado maduro), tiñen la mucosa inalterada en un color oscuro (zonas positivas al yodo). El epitelio escamoso inmaduro, queratinizado, el epitelio cilíndrico y atípico que no contienen o tienen una pequeña cantidad de glucógeno, no se tiñen absolutamente ni adquieren un tono débil (zonas negativas al yodo)
Colpomicroscopia
El método es un examen histológico in vivo del cuello uterino. La colpomicroscopia tiene una ventaja sobre la colposcopia, ya que los resultados de este método son comparables al examen histológico. En comparación con el examen citológico, la colpomicroscopia es diferente porque permite estudiar la estructura morfológica de las células no individuales o sus complejos, pero la estructura del tejido sin alterar la integridad de las células. Sin embargo, debido a la relativa complejidad de la técnica, la colpomicroscopia no se usa ampliamente en la práctica diaria.
Examen citologico
Normalmente, en las preparaciones citológicas de frotis de diferentes partes del cuello uterino, se determinan las células no modificadas del epitelio escamoso estratificado, así como las células prismáticas que recubren el canal cervical. Cuando se encuentran procesos de fondo en frotis en un número significativo de células del epitelio cilíndrico. La forma leve de displasia se caracteriza por el predominio de células en la capa intermedia del epitelio escamoso con signos de discariosis en forma de hipertrofia nuclear y una ligera alteración de la relación citoplásmica nuclear; con un grado moderado de displasia, prevalecen las células de la capa parabasal con signos de atipia nuclear. Una forma grave de displasia se caracteriza por la aparición de un aumento en el número de células basales y parabasales en los frotis con signos pronunciados de discariosis, alteración de la relación nuclear-citoplasmática, un aumento en el número de mitosis.
La precisión del diagnóstico citológico de los cambios displásicos no supera el 30%, los procesos de fondo - 50%. Por lo tanto, el diagnóstico de afecciones patológicas del cuello uterino se realiza solo de acuerdo con los resultados del examen histológico del material de biopsia.
 [27], [28], [29], [30], [31], [32], [33], [34]
[27], [28], [29], [30], [31], [32], [33], [34]
Biopsia
La biopsia es el método más preciso para diagnosticar la enfermedad cervical. Se recomienda la biopsia en todos los casos de erosiones no curativas. El tejido cervical durante la biopsia se toma de un sitio de yodo negativo.
¿Qué es necesario examinar?
¿A quién contactar?
Tratamiento enfermedad cervical precancerosa
En el tratamiento de los procesos de fondo del cuello uterino, hay dos métodos: medicamentos y no medicamentos.
Método de la droga
El método se basa en un efecto general o local de los medicamentos en el epitelio de superficie patológicamente modificado del cuello uterino y el útero. La terapia con medicamentos se lleva a cabo en forma de aplicaciones locales de medicamentos (Solkovagin, vagotyl). Las preparaciones son una mezcla de ácidos orgánicos e inorgánicos, que tienen un efecto coagulante selectivo sobre el epitelio cilíndrico. Durante el tratamiento, se aplican al foco patológico sin dañar el tejido sano. El tratamiento es indoloro, no provoca reacciones adversas. Los cambios en el ciclo cervical del cérvix después de que no se forma el tratamiento farmacológico, el fármaco aplicado correctamente proporciona una destrucción completa del foco patológico debido a la profundidad de penetración suficiente.
 [39], [40], [41], [42], [43], [44], [45],
[39], [40], [41], [42], [43], [44], [45],
Método no farmacológico
El tratamiento no farmacológico de los procesos de fondo del cuello uterino incluye:
- exposición al láser (alta y baja intensidad);
- criodestrucción
- intervención quirúrgica
Terapia con láser de baja intensidad (radiación infrarroja o helio-neón)
El mecanismo de acción biológica de la radiación láser de baja intensidad se basa en la interacción del campo eléctrico creado por un rayo láser con los campos electromagnéticos de las células y tejidos del cuerpo. La radiación de un láser infrarrojo estimula la actividad de las enzimas bioenergéticas más importantes, la deshidrogenasa y la citocromo oxidasa, la catalasa y otras enzimas del metabolismo celular. El láser de baja intensidad acelera los procesos regenerativos de los tejidos epiteliales, estimula la circulación sanguínea y la formación de sangre, y también tiene un efecto antiinflamatorio, analgésico y bactericida. La técnica de la terapia con láser de baja intensidad consiste en irradiar el área afectada del cuello uterino durante 3-5 minutos (10-15 procedimientos).
La terapia con medicamentos y / o láser de baja intensidad se lleva a cabo durante no más de 3 semanas; En ausencia de un efecto positivo, se muestra el uso de métodos de tratamiento destructivos. Exposición láser de alta intensidad. Para el tratamiento de enfermedades del cuello uterino se usa radiación de dióxido de carbono (CO 2 ). El mecanismo de acción de un láser de CO 2 se basa en una absorción suficientemente fuerte de radiación coherente por parte de los tejidos biológicos, como resultado de lo cual se produce un rápido calentamiento y destrucción de los biotis en la zona de acción del rayo láser. Al mismo tiempo, en la etapa inicial de la radiación láser, se observa la descomposición del tejido biológico con la evaporación del líquido y la carbonización de las fases sólidas; Además, a medida que aumenta la temperatura, el esqueleto carbonizado del tejido biológico se quema.
La vaporización con láser de CO 2 de la cubierta epitelial del cuello uterino es indolora, no causa hematomas ni estenosis del canal cervical, la necrosis tisular es mínima y el tiempo de recuperación es más corto que con otros métodos de destrucción física.
Crioestructura
El efecto a baja temperatura tiene un amplio espectro de efectos biológicos, desde la crioconservación hasta la criodestrucción tisular.
La crioagulación se realiza por contacto, los gases líquidos (nitrógeno y óxido nitroso, freón, dióxido de carbono) y los factores físicos que potencian el efecto crioefecto (radiación electromagnética, ultrasonido, exposición a isótopos radiactivos) se utilizan como agente refrigerante. La duración de la crioapplicación está determinada por la naturaleza y la prevalencia del proceso patológico y promedia de 3 a 4 minutos.
Las ventajas de la criodestrucción incluyen la formación de un área limitada de necrosis con daños menores en el tejido circundante, la ausencia de endurecimiento del tejido conectivo, la ausencia de dolor del procedimiento; Las desventajas son los largos períodos de regeneración del epitelio plano, la exudación prolongada de los tejidos, la congelación incompleta tanto en profundidad como en la superficie, que no garantiza la muerte de todas las células patológicamente alteradas y, por lo tanto, aumenta la probabilidad de recurrencia de enfermedades cervicales, cuya frecuencia alcanza después de la crioterapia. 42%.
El tratamiento quirúrgico está sujeto a enfermedades de fondo postraumáticas del cuello uterino: roturas, ectropión, deformidad cicatricial, fístula vaginal cervical. Para estos fines, se utilizan diversos tipos de cirugía plástica reconstructiva (amputación en forma de cuña y en forma de cono, cirugía plástica cervical, sutura de fístulas cervico-vaginales).
En la ectopia congénita o fisiológica, solo se lleva a cabo la observación dinámica.

