Médico experto del artículo.
Nuevos artículos
Erupción meníngea
Último revisado: 29.06.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
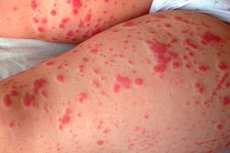
La principal causa de inflamación de las membranas blandas del cerebro de etiología bacteriana es la bacteria Neisseria meningitides, cuyos efectos invasivos se manifiestan por una serie de síntomas, uno de los cuales es la erupción meningítica.
Es decir, la presencia de este síntoma cutáneo se observa en la meningitis meningocócica y en la meningococemia fulminante (de rápida progresión), que a menudo ocurren juntas.
Epidemiología
Según las observaciones clínicas, la erupción petequial en la meningitis en adultos y niños ocurre en el 50-75% de los casos.
El hecho de que las manifestaciones cutáneas de la infección meningocócica no se presenten en todas las personas, lo explican los expertos por la presencia de un número importante de cepas de esta bacteria, algunas de las cuales presentan un menor nivel de virulencia.
Causas de erupción de meningitis
Las bacterias aerobias gramnegativas - meningococos Neisseria meningitidis - pertenecen a patógenos humanos obligados: en casi el 10% de las personas sanas colonizan la mucosa nasofaríngea y a la edad de 15-24 años casi un tercio de las personas con buena inmunidad son sus portadores asintomáticos.
Las causas de los síntomas cutáneos en la meningitis meningocócica se deben a que la infección entra en el torrente sanguíneo y en el líquido cefalorraquídeo (líquido), donde se multiplica.
El sarpullido en la meningitis no es en realidad un sarpullido, sino hemorragias capilares puntuales localizadas en la piel o bajo ella: púrpura o petequias. Este es el signo cutáneo más común de la infección meningocócica. [ 1 ]
Patogenesia
La base de la virulencia de N. Meningitidis es un genoma transformable; la capacidad de evadir los mecanismos naturales de defensa del cuerpo mediante la supresión de la fagocitosis con el peptidoglicano de sus cápsulas de polisacáridos; la colonización agresiva del epitelio de la mucosa y su invasión con la ayuda de sus vellosidades (flagelos) y proteínas adhesinas de membrana; la expresión de proteínas de superficie-antígenos y endotoxina lipo-oligosacárido (LOS), que se encuentra en la membrana externa de la célula bacteriana.
La patogenia de las lesiones cutáneas hemorrágicas en la meningitis y la meningococemia (meningococemia) se debe a que N. meningitidis, al entrar en el torrente sanguíneo, provoca bacteriemia, coloniza el endotelio de los vasos sanguíneos y provoca el desarrollo del síndrome de coagulación intravascular diseminada (CID) sanguínea.
Esto se debe a la unión de la proteína capsular bacteriana α-actinina-4 a las células endoteliales mediante la acción sobre sus receptores (CD147 y β2AR), la alteración patológica de las membranas de estas células y la interrupción de las uniones intercelulares. Además, las paredes de los vasos sanguíneos se ven afectadas por las endotoxinas bacterianas, que se liberan al torrente sanguíneo al ser destruidas.
Como resultado, se desarrollan coagulación sanguínea trombohemorrágica y reacciones inflamatorias locales.
Síntomas de erupción de meningitis
Los síntomas de la coagulación trombohemorrágica causada por meningococos son petequias o erupciones hemorrágicas con fóvea, que son pequeñas manchas rojas o púrpuras que no desaparecen cuando se aplica presión sobre la piel.
¿Cómo se ve la erupción de la meningitis? En niños y adultos, la erupción de la meningitis en la piel (tronco, extremidades y otras partes del cuerpo) puede presentarse como pequeños puntos rojos, rosados, marrones o morados y manchas moradas similares a hematomas. Pueden aparecer manchas pálidas o irregulares en la piel, así como una erupción maculopapular eritematosa difusa (nódulo irregular). Las manchas rojas petequiales no suelen causar síntomas como dolor o picazón.
Pero hay que tener presente que en la meningitis la erupción puede estar ausente o ser muy escasa y poco visible, pero puede extenderse a zonas más extensas de la piel. [ 2 ]
Complicaciones y consecuencias
Las principales complicaciones y consecuencias están relacionadas con el desarrollo de focos de necrosis cutánea debido a que las hemorragias capilares pueden reventar.
En la meningococemia, las complicaciones incluyen sepsis meningocócica y shock séptico, insuficiencia de órganos viscerales, insuficiencia circulatoria en las extremidades (con pérdida de extremidades) y muerte.
Diagnostico de erupción de meningitis
El diagnóstico de la meningitis se realiza, en primer lugar, el diagnóstico de laboratorio de la infección meningocócica: análisis de sangre clínicos generales, bioquímicos y bacteriológicos y análisis del líquido cefalorraquídeo.
Ante la presencia de síntomas de inflamación de las membranas cerebrales –síndrome meníngeo– el diagnóstico diferencial debe excluir: diátesis hemorrágica y vasculitis hemorrágica (púrpura de Henoch-Schönlein); púrpura trombocitopénica idiopática (enfermedad de Werlhoff); trombocitopatía en leucemias, hepatosis y cirrosis.
¿A quién contactar?
Tratamiento de erupción de meningitis
En primer lugar, existe el tratamiento de la meningitis y la meningococemia: la terapia antibiótica inyectable. Sin embargo, para el tratamiento de la CID se utilizan heparina, nadroparina cálcica (Fraxiparina) y otros fármacos del grupo de las heparinas de bajo peso molecular, así como hemostáticos (Adroxona) por inyección subcutánea. [ 3 ]
Prevención
La principal prevención de la meningitis bacteriana causada por N. meningitidis es la vacunación contra la infección meningocócica. [ 4 ]
Pronóstico
Ante cualquier síntoma de meningitis, el pronóstico depende del momento de buscar atención médica, incluso si no hay exantema. El tratamiento oportuno aumenta considerablemente las probabilidades de recuperación y supervivencia.

