Médico experto del artículo.
Nuevos artículos
Blefaroconjuntivitis
Último revisado: 29.06.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
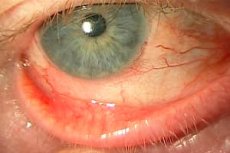
La blefaroconjuntivitis es una enfermedad ocular inflamatoria que se caracteriza por la inflamación de la membrana mucosa del ojo (conjuntiva) y los párpados. Los síntomas típicos son dolor, inflamación, ardor y sequedad ocular. La enfermedad puede tener diferentes etiologías, pero su patogénesis se basa en el proceso inflamatorio. El peligro de esta enfermedad radica en su tendencia a la progresión y la rápida aparición de complicaciones. Con frecuencia, en el contexto de la inflamación, se desarrolla un proceso infeccioso, que posteriormente provoca la pus en el ojo y el desarrollo de patologías asociadas.
Epidemiología
Estadísticamente, el proceso inflamatorio en la región ocular casi siempre se acompaña de infección. Estudios bacteriológicos realizados por varios autores-investigadores con la participación de pacientes con blefaroconjuntivitis permitieron establecer la siguiente estructura etiológica de la patología: las asociaciones representadas por 2 y 3 tipos de microorganismos predominan en los pacientes (46%). De ellos: S. Aureus + E. Coli - 12%; S. Aureus + C. Albicans - 8%; S. Aureus + S. Pneumoniae - 8%; S. Aureus + S. Pneumoniae - 8%; S. Aureus + S. pneumoniae - 8%; S. pyogenes - 8%; S. Aureus + S. pyogenes + Streptococcus spp. - 8%; S. Aureus + Streptococcus spp. + Bacteroides spp. En el grupo de pacientes con patologías oculares graves y blefaroconjuntivitis complicada, predominan las asociaciones de 4 y 5 tipos de microorganismos (55%). De estos: S. Aureus + E. Coli + Peptostreptococcus spp + Monococcus spp (16,5%); S. Aureus + C. Albicans + E. Coli + S. epidermidis (16,5%); S. Aureus + E. Coli + Klebsiella pneumoniae + C. Albicans + Enterococcus spp (11%); S. Aureus + S. epidermidis + H. influenzae + S. pyogenes + E. Coli (11%).
Al analizar los indicadores de edad, encontramos que en el 30-35% de los casos, la blefaroconjuntivitis se observa en niños del primer año de vida, en el 25-30% de los casos, en niños de 1 a 12 años. En personas de 12 a 35 años, el pus en los ojos se observa con mucha menos frecuencia: no más del 5% de los casos registrados de patología. El 35-40% restante recae en personas mayores de 35 años. Después de analizar los factores etiológicos subyacentes al desarrollo de la blefaroconjuntivitis, llegamos a la conclusión de que la causa del desarrollo de esta patología en el 95% de los casos es un proceso inflamatorio complicado por una infección bacteriana.
Causas blefaroconjuntivitis
Las causas pueden ser diversas: inflamación e infección (bacteriana o viral). Algunos tipos de blefaroconjuntivitis se desarrollan tras reacciones alérgicas o infecciones fúngicas. La blefaroconjuntivitis puede deberse a espasmos, intoxicaciones o alteraciones metabólicas y circulatorias locales, tanto en las mucosas oculares como en la retina y el cerebro. Puede ser consecuencia de una enfermedad somática general o infecciosa. A menudo se presenta con resfriados, hipotermia o después de una cirugía, especialmente en el ojo y el cerebro.
Factores de riesgo
Diferentes categorías de personas se encuentran en el grupo de riesgo. En primer lugar, se trata de personas con antecedentes de enfermedades oculares crónicas y, con menos frecuencia, agudas. Diversos traumatismos e intervenciones quirúrgicas, especialmente si se acompañan de una violación de la integridad ocular, tienen un impacto negativo. Las patologías concomitantes, en particular diversos trastornos metabólicos como la aterosclerosis, la diabetes mellitus, la anorexia y la obesidad, pueden considerarse factores de riesgo. El desarrollo de patologías de los órganos de la visión puede conducir a una alteración del metabolismo de carbohidratos, proteínas y grasas, así como a la deficiencia o el exceso de vitaminas y minerales. Especialmente importantes para el sistema sensorial visual son las vitaminas del complejo B, la vitamina K, la vitamina A y la vitamina E, así como minerales como el azufre, el zinc, el cobre y el hierro.
Los factores de riesgo incluyen diversos focos de infección en el organismo, infecciones virales persistentes y trastornos de la microflora. Se conocen casos de blefaroconjuntivitis en el contexto de parásitos y en presencia de ácaros de la piel (Demodex). Esto se asocia con un alto riesgo de penetración de estos microorganismos en el ojo. Por consiguiente, en el lugar de penetración de los patógenos, se desarrolla un proceso inflamatorio e infeccioso, que a menudo se acompaña de la formación de pus. Las lentes de contacto también pueden considerarse un factor de riesgo, ya que el contacto entre la mucosa ocular y el cristalino crea un ambiente sin oxígeno. En este ambiente, se crean las condiciones óptimas para la reproducción de microorganismos (anaerobios), que pueden causar inflamación y formación de pus.
Las enfermedades generales concomitantes también pueden considerarse factores de riesgo. Afecta especialmente a las enfermedades en las que se toman antibióticos, antivirales o antiinflamatorios. Esto se debe a que estos fármacos alteran la inmunidad local y la resistencia a la colonización de las mucosas, lo que aumenta el riesgo de contaminación ocular con patógenos.
La blefaroconjuntivitis se diagnostica con frecuencia en recién nacidos y niños durante el primer año de vida, especialmente en prematuros o con bajo peso. Esto se debe a que a esta edad la microflora ocular aún no está completamente formada y el ojo se encuentra en la etapa de adaptación a nuevas condiciones. Por consiguiente, los factores ambientales tienen un efecto perjudicial tanto en el ojo como en su mucosa. Entre los posibles factores de riesgo que pueden provocar un proceso patológico en el sistema visual se incluyen el exceso de trabajo, la falta de higiene visual y el aumento de la fatiga visual.
El riesgo también aumenta si la persona sufre cambios relacionados con la edad, se altera el equilibrio bioquímico y hormonal y disminuye la inmunidad.
Patogenesia
La patogénesis se basa principalmente en el proceso inflamatorio de la membrana mucosa del ojo (conjuntiva) y el párpado. La patogénesis está determinada en gran medida por la causa y los factores desencadenantes que desencadenan el propio proceso inflamatorio. Gradualmente, puede aparecer una infección bacteriana, ya que rara vez se observa un proceso aséptico (no inflamatorio) en el organismo. Gradualmente, puede aparecer pus, lo que a menudo se considera un signo de infección bacteriana. Todo esto conduce a una mayor alteración de la microflora, una reducción de los mecanismos de defensa y compensación, y una alteración del equilibrio hormonal.
El proceso inflamatorio se desarrolla de forma estándar: leucocitos, linfocitos y neutrófilos llegan al foco infeccioso. Todas estas células producen activamente factores inflamatorios. También producen mediadores, como interleucinas, citocinas y otros que activan rápidamente la inmunidad local y desarrollan diversas reacciones compensatorias y protectoras. Suelen ir acompañadas de ardor y lagrimeo.
Síntomas blefaroconjuntivitis
Los síntomas dependen de la naturaleza de la evolución de la patología. Por lo tanto, los síntomas de la blefaroconjuntivitis pueden ser agudos o crónicos. En primer lugar, se presentan signos de trastornos de las membranas mucosas, que se manifiestan en forma de friabilidad y enrojecimiento. En este contexto, se presenta dolor, ardor y sequedad ocular. Gradualmente, los síntomas se intensifican, con lagrimeo y, en ocasiones, secreción purulenta abundante. En segundo lugar, la función ocular se ve significativamente afectada. En particular, se presentan signos de fatiga, visión reducida y fotofobia.
Los primeros signos de blefaroconjuntivitis son molestias como sensación de obstrucción ocular, picor, ardor, lagrimeo, dolor, aumento de la fatiga y lagrimeo. Todos estos síntomas tienden a aumentar significativamente al anochecer. A menudo, se forma una película en la superficie del ojo o en el párpado que impide ver la imagen con claridad. Parece que el ojo está cubierto por un velo blanco. La agudeza visual disminuye y todas las siluetas se perciben borrosas.
El primer signo puede ser la aparición de pus, con el que comienza la sintomatología principal de la patología. Es especialmente notable la formación de pus por la mañana. Esto se debe a que por la noche el aparato lagrimal no está activo y las lágrimas no eliminan el pus. Por consiguiente, por la mañana se manifiesta una intensa acumulación. Cabe destacar que el pus se acumula directamente en la superficie de la mucosa, debajo del párpado, lo que favorece la inflamación de la mucosa y del párpado. Durante este período, suele ser bastante difícil abrir el ojo, ya que los párpados están pegados y, a menudo, se desarrolla edema.
Blefaroconjuntivitis en niños
Una de las enfermedades más comunes en niños es la blefaroconjuntivitis, causada por diversos factores. Así, en recién nacidos y niños del primer año de vida, esta patología se observa con mayor frecuencia y se agrava con mayor intensidad. Esto se debe a la inmadurez del ojo, su falta de preparación funcional para el funcionamiento activo y su resistencia a factores infecciosos. En niños en edad preescolar temprana, la patología se asocia principalmente a un alto nivel de actividad y al incumplimiento de las normas sanitarias e higiénicas. Por lo tanto, los niños de esta edad se caracterizan por su curiosidad y un gran deseo de aprender y aprender todo lo nuevo. A menudo juegan en el arenero y el suelo, y se ensucian las manos con la cara y los ojos. La entrada de cuerpos extraños o contaminantes puede provocar una reacción similar, que se acompaña del desarrollo de un proceso inflamatorio e infeccioso.
En niños de primaria, la blefaroconjuntivitis se asocia principalmente con el aumento de la fatiga visual y la adaptación del ojo a nuevas y elevadas cargas. Por lo tanto, la actividad principal del niño pasa a ser educativa, en lugar de lúdica. Esto se asocia con un aumento de la carga sobre el sistema visual, su sobreesfuerzo y una mayor adaptación.
En la adolescencia, los niños suelen padecer blefaroconjuntivitis, que se desarrolla en un contexto de mayor sensibilización y frecuentes enfermedades infecciosas y somáticas. Durante este período, los niños suelen presentar una capacidad de adaptación reducida, así como un estado inmunitario y de microflora reducidos, y se producen cambios hormonales activos. También en adolescentes se observan con frecuencia reacciones alérgicas y autoinmunes, así como una mayor sensibilización.
Los primeros síntomas alarmantes que indican el desarrollo de blefaroconjuntivitis en niños pueden ser dolor ocular, ardor, aumento del lagrimeo, aumento de la fatiga.
Nunca se debe practicar autotratamiento ya que puede alterar significativamente la homeostasis de todo el sistema visual y causar complicaciones graves.
Formas
Según los criterios de clasificación, existen varios tipos de blefaroconjuntivitis. Así, según la naturaleza de las manifestaciones de la enfermedad, se distingue entre blefaroconjuntivitis aguda y crónica. En la patología aguda, se presenta pérdida visual aguda, con un aumento brusco de los síntomas, dolor, ardor y aumento del lagrimeo. La blefaroconjuntivitis crónica se caracteriza por signos como latente, evolución latente y aumento gradual de los síntomas. Según el factor etiológico que provoque el desarrollo de la patología, se puede distinguir entre blefaroconjuntivitis alérgica, demodéctica, vírica, herpética, meibomiana y purulenta.
Blefaroconjuntivitis aguda.
Es una inflamación que afecta los párpados y la conjuntiva ocular, causando enrojecimiento, picazón, hinchazón y, en ocasiones, secreción de moco o pus. Esta afección puede deberse a diversos factores, como infecciones bacterianas o virales, reacciones alérgicas o exposición a irritantes externos.
Los signos y síntomas característicos de la blefaroconjuntivitis aguda incluyen:
- Enrojecimiento e hinchazón de los párpados y la conjuntiva. La conjuntiva es la membrana transparente que recubre la parte blanca del ojo y el interior de los párpados. La inflamación la enrojece e hincha.
- Picazón y ardor. Sensaciones comunes que pueden ser bastante irritantes.
- Secreción ocular, que puede ser mucosa o purulenta según la causa de la inflamación. Por la mañana, los párpados pueden estar pegajosos debido a la sequedad de la secreción durante el sueño.
- Sensación de cuerpo extraño en el ojo y aumento de la producción de lágrimas.
- También puede observarse sensibilidad a la luz o fotofobia, especialmente si la inflamación es grave.
El tratamiento de la blefaroconjuntivitis aguda depende de la causa. Las infecciones bacterianas pueden requerir antibióticos en forma de gotas o ungüentos oftálmicos. Las infecciones virales, como el virus del herpes, pueden tratarse con antivirales. Las reacciones alérgicas suelen controlarse con antihistamínicos y evitando el contacto con alérgenos.
Blefaroconjuntivitis crónica.
La blefaroconjuntivitis crónica es una afección inflamatoria crónica y recurrente de los márgenes palpebrales y la conjuntiva ocular. Esta afección se caracteriza por un proceso inflamatorio prolongado que puede durar meses o incluso años, con periodos de exacerbación y disminución de los síntomas.
A continuación se presentan algunas características de la blefaroconjuntivitis crónica:
- Síntomas recurrentes: Los pacientes con blefaroconjuntivitis crónica pueden experimentar exacerbaciones periódicas de síntomas como picazón, ardor, ojos arenosos, párpados pesados y aumento del lagrimeo.
- Cambios marginales en los párpados: La inflamación de los márgenes de los párpados puede provocar diversos cambios, como enrojecimiento, hinchazón, formación de costras, engrosamiento de los márgenes y pérdida de pestañas.
- Apariencia de caviar y comedones: Se pueden formar caviar amarillentos (secreción aceitosa de las glándulas de Meibomio) y comedones (bloqueo de los túbulos de Meibomio) en los márgenes de los párpados, lo que puede provocar molestias y empeorar la inflamación.
- Desarrollo de conjuntivitis crónica: La inflamación de la conjuntiva del ojo también puede volverse crónica, lo que se manifiesta por enrojecimiento, hinchazón e hiperplasia de los vasos sanguíneos en la superficie del globo ocular.
- Afecciones asociadas: La blefaroconjuntivitis crónica puede estar asociada con otras afecciones como rosácea, dermatitis seborreica, demodecosis y reacciones alérgicas.
- Se requiere tratamiento a largo plazo: el tratamiento de la blefaroconjuntivitis crónica a menudo requiere un enfoque sistemático y a largo plazo, que incluye la higiene regular de los párpados, la aplicación de medicamentos tópicos (por ejemplo, gotas o ungüentos) y el tratamiento de las afecciones asociadas.
La blefaroconjuntivitis crónica puede reducir significativamente la calidad de vida del paciente, por lo que es importante realizar controles regulares con un oftalmólogo y seguir las recomendaciones del tratamiento para controlar los síntomas y prevenir las exacerbaciones.
Blefaroconjuntivitis alérgica.
Es una inflamación alérgica de los párpados y la conjuntiva que puede ocurrir debido a la exposición del cuerpo a diversos alérgenos. Es una de las enfermedades alérgicas oculares más comunes.
Las características de la blefaroconjuntivitis alérgica incluyen:
- Picazón e irritación: Los pacientes a menudo se quejan de picazón intensa y malestar en los párpados y la conjuntiva.
- Enrojecimiento de los ojos y párpados: Los ojos pueden estar rojos y la piel alrededor de los párpados también puede estar inflamada y roja.
- Producción de lágrimas: el aumento de la producción de lágrimas es uno de los signos típicos de la inflamación ocular alérgica.
- Hinchazón de los párpados y tejidos circundantes: Bajo la influencia del proceso alérgico, los párpados pueden hincharse y volverse más gruesos.
- Fotorreacción: La sensibilidad a la luz puede aumentar, lo que puede provocar dolor y malestar en condiciones de luz brillante.
- Secreción mucopurulenta: En algunos casos, los pacientes presentan una secreción mucopurulenta de los ojos.
- Sensación de arena en los ojos: Los pacientes pueden sentir que tienen algo en los ojos, como arena o un cuerpo extraño.
- Discapacidad visual: Puede ocurrir discapacidad visual temporal debido a hinchazón e irritación de los ojos.
El tratamiento de la blefaroconjuntivitis alérgica suele incluir el uso de colirios o ungüentos antihistamínicos, gotas antiinflamatorias y la aplicación de compresas frías para aliviar los síntomas. En casos de reacción alérgica grave, pueden requerirse antihistamínicos sistémicos o corticosteroides bajo supervisión médica.
Blefaroconjuntivitis demodéctica
Causada por la reproducción de demodex, ácaros microscópicos que suelen vivir en las glándulas de Meibomio, en los márgenes palpebrales de los humanos. Estas son las principales características de esta enfermedad:
- Causa: La blefaroconjuntivitis demodecosis es causada por la parasitación de demodexes en las glándulas de Meibomio, que es donde estos ácaros se alimentan y se reproducen.
- Síntomas: Los síntomas característicos de la blefaroconjuntivitis demodéctica incluyen enrojecimiento de los márgenes de los párpados, picazón, ardor, sensación de arena en el ojo, secreción del ojo, a menudo por la mañana después de dormir, y posible formación de costras en la base de las pestañas.
- Diagnóstico: Para diagnosticar la blefaroconjuntivitis demodéctica, es común raspar la superficie de los márgenes del párpado para examinar el contenido bajo un microscopio para detectar la presencia de demodex.
- Tratamiento: El tratamiento de la blefaroconjuntivitis demodéctica incluye el uso de fármacos antidemodécticos, como permetrina o ivermectina, que pueden aplicarse en gotas o ungüentos tópicos. También se pueden recomendar mascarillas y masajes palpebrales para limpiar las glándulas de ácaros y evitar su reaparición.
- Prevención: La prevención de la blefaroconjuntivitis demodécica implica una higiene regular de los párpados y los ojos, que incluye limpiar los párpados de maquillaje y otros contaminantes y evitar el contacto con superficies contaminadas.
- Afecciones asociadas: La blefaroconjuntivitis por demodecosis puede estar asociada con otras afecciones de la piel como la rosácea o la dermatitis seborreica, por lo que el tratamiento a veces requiere un enfoque integral para controlar estas afecciones.
Blefaroconjuntivitis viral.
Es una afección inflamatoria causada por virus que afectan la conjuntiva (la membrana mucosa del ojo) y los bordes del párpado. Esta afección puede ser causada por diversos virus, como adenovirus, herpesvirus y otros. Estas son las principales características de la blefaroconjuntivitis viral:
- Naturaleza infecciosa: La blefaroconjuntivitis viral es una enfermedad infecciosa que se transmite por contacto. Puede ocurrir al tocar superficies contaminadas o personas con el virus, así como por transmisión por aerosoles.
- Síntomas: Los síntomas característicos de la blefaroconjuntivitis viral incluyen enrojecimiento de la conjuntiva y el borde palpebral, hinchazón, ardor, picazón, sensación de arena en el ojo, sensibilidad a la luz, lagrimeo y abundante producción de lágrimas. Los pacientes también pueden presentar secreción ocular turbia o con pus.
- Periodo de incubación: El periodo de incubación de la blefaroconjuntivitis viral puede variar según el tipo de virus, pero normalmente oscila entre unos días y una semana.
- Propagación: La blefaroconjuntivitis viral puede propagarse fácilmente de persona a persona, especialmente en entornos de contacto cercano, como grupos de niños, interacción familiar y lugares públicos.
- Agentes virales: La blefaroconjuntivitis viral puede ser causada por una variedad de virus, pero los más comunes son los adenovirus (especialmente los tipos 3, 4 y 8) y los herpesvirus (HSV-1 y HSV-2).
- Tratamiento: El tratamiento de la blefaroconjuntivitis viral generalmente implica el uso de medidas sintomáticas como compresas frías para aliviar la hinchazón y la irritación, y el uso de gotas o ungüentos antivirales tópicos para acortar el período de enfermedad y reducir el riesgo de propagación del virus.
- Prevención: Las medidas importantes para prevenir la blefaroconjuntivitis viral incluyen lavarse las manos con regularidad, evitar el contacto con superficies contaminadas y prevenir la transmisión a otras personas.
Blefaroconjuntivitis herpética.
La blefaroconjuntivitis herpética es una enfermedad inflamatoria causada por el virus del herpes que afecta el borde palpebral y la conjuntiva ocular. Esta afección puede ser causada por el herpes tipo 1 (VHS-1), comúnmente asociado con el herpes labial y facial, o por el herpes tipo 2 (VHS-2), más comúnmente asociado con el herpes genital. Estas son las principales características de la blefaroconjuntivitis herpética:
- Afectación viral: La blefaroconjuntivitis herpética es causada por el virus del herpes, que puede infectar el margen palpebral y la conjuntiva del ojo, causando inflamación y diversas manifestaciones clínicas.
- Características de los síntomas: Los síntomas de la blefaroconjuntivitis herpética pueden incluir enrojecimiento del párpado y/o la conjuntiva, hinchazón, picazón, ardor, sensación de arena en el ojo, sensibilidad a la luz y ampollas o ulceración del margen del párpado y la superficie conjuntival.
- Recurrencias: La blefaroconjuntivitis herpética generalmente se caracteriza por exacerbaciones periódicas, que pueden ocurrir en el contexto de un sistema inmunológico debilitado, estrés u otros factores provocadores.
- Propagación del virus: El virus del herpes puede propagarse a áreas vecinas del ojo y la piel del rostro, causando otras formas de lesiones virales como queratitis herpética (inflamación de la córnea) o dermatitis herpética (inflamación de la piel).
- Tratamiento: El tratamiento de la blefaroconjuntivitis herpética incluye el uso de medicamentos antivirales en forma de gotas tópicas o ungüentos oftálmicos para ayudar a reducir la inflamación y controlar las recurrencias. Los casos graves o recurrentes pueden requerir tratamiento antiviral sistémico bajo supervisión médica.
- Prevención de la transmisión: debido a que el herpes es un virus contagioso, es importante tomar precauciones para evitar la transmisión a otras personas, lo que incluye evitar el contacto con los ojos y la piel durante una exacerbación y practicar una buena higiene.
- Examen regular: Los pacientes con blefaroconjuntivitis herpética deben ser examinados regularmente por un oftalmólogo para evaluar el ojo y recibir recomendaciones sobre tratamientos y cuidados adicionales.
Blefaroconjuntivitis purulenta.
Es una forma de enfermedad inflamatoria que se caracteriza por la presencia de secreción purulenta en el borde palpebral y/o en la superficie de la conjuntiva. Las principales características de la blefaroconjuntivitis purulenta son:
- Secreción purulenta: Uno de los principales signos de la blefaroconjuntivitis purulenta es la presencia de secreción purulenta en el borde palpebral o en la superficie ocular. Esta puede presentarse como una secreción amarillenta o verdosa.
- Enrojecimiento e hinchazón: la inflamación que acompaña a la blefaroconjuntivitis purulenta puede provocar enrojecimiento e hinchazón de los márgenes de los párpados y la conjuntiva.
- Dolor y malestar: Los pacientes con blefaroconjuntivitis purulenta pueden experimentar dolor, sensación de ardor o picazón en el área del borde del párpado y el ojo.
- Formación de una ampolla internacional alada (en cepillo): En algunos casos de blefaroconjuntivitis purulenta, puede formarse una ampolla internacional alada, que es un absceso que se forma en el borde del párpado. Generalmente está llena de pus y puede requerir drenaje.
- Posible deterioro visual: En casos de blefaroconjuntivitis purulenta grave y prolongada, especialmente en ausencia de un tratamiento adecuado, puede producirse deterioro visual debido a complicaciones o infección de la raíz corneal.
- Tratamiento: El tratamiento de la blefaroconjuntivitis purulenta generalmente incluye el uso de medicamentos tópicos antibióticos en forma de gotas o ungüentos para los ojos, la aplicación de compresas tibias para aliviar la hinchazón y reducir la inflamación y procedimientos higiénicos para limpiar los párpados y eliminar la secreción purulenta.
Blefaroconjuntivitis de Meibomio.
Es una afección inflamatoria que afecta las glándulas sebáceas de Meibomio en los márgenes del párpado superior e inferior, así como la conjuntiva. Esta afección suele acompañarse de afecciones como la dermatitis seborreica, la rosácea o la blefaritis crónica. Estas son las principales características de la blefaroconjuntivitis de Meibomio:
- Enfermedad de las glándulas de Meibomio: La blefaroconjuntivitis de Meibomio se caracteriza por la inflamación de las glándulas de Meibomio, que secretan una secreción oleosa necesaria para proteger e hidratar el ojo.
- Quistes y comedones: La inflamación de las glándulas de Meibomio puede provocar la formación de quistes y comedones (obstrucción de los conductos de salida de las glándulas de Meibomio). Esto puede causar obstrucción del flujo de secreción y una disminución de la misma.
- Síntomas: Los síntomas de la blefaroconjuntivitis de Meibomio pueden incluir sensación de arena o cuerpo extraño en el ojo, ardor, picazón, enrojecimiento de los bordes palpebrales e hinchazón. En algunos casos, puede presentarse aumento de la producción de lágrimas o síntomas de irritación ocular.
- Exacerbaciones recurrentes: la blefaroconjuntivitis de Meibomio suele ser una enfermedad crónica con períodos de exacerbaciones y reducción de los síntomas.
- Tratamiento integral: El tratamiento para la blefaroconjuntivitis de Meibomio a menudo incluye la aplicación de compresas tibias para ablandar y licuar el aceite de las glándulas de Meibomio, masajear los márgenes de los párpados para aliviar bloqueos y estimular la liberación de secreción oleosa, aplicar medicamentos tópicos (como gotas o ungüentos) para reducir la inflamación y combatir la infección y la higiene regular de los párpados.
- Afecciones asociadas: La blefaroconjuntivitis de Meibomio a menudo se asocia con otras afecciones como dermatitis seborreica, rosácea o demodecosis.
- Consejo del médico: Si se sospecha blefaroconjuntivitis de Meibomio, es importante consultar a un oftalmólogo o especialista en oftalmología para una evaluación y un tratamiento eficaz.
Meibomita
Es una enfermedad inflamatoria de las glándulas de Meibomio, ubicadas en los párpados. Estas glándulas secretan una secreción oleosa que ayuda a lubricar la superficie del ojo e impide la evaporación del líquido lagrimal. La inflamación de las glándulas de Meibomio puede deberse a diversos factores, como infecciones, obstrucción de los conductos de salida de las glándulas y características anatómicas.
Las características de la meibomita incluyen:
- Hinchazón y enrojecimiento del párpado: La enfermedad suele ir acompañada de hinchazón y enrojecimiento en la zona del párpado, especialmente en el margen basal.
- Dolor: Las glándulas de Meibomio inflamadas pueden doler al tocarlas o presionarlas.
- Enrojecimiento del borde del párpado: la inflamación puede provocar enrojecimiento del borde del párpado, lo que a veces causa molestias y picazón.
- Secreción: A veces se puede secretar una secreción amarillenta o blanquecina de las glándulas de Meibomio, especialmente cuando se presiona el párpado.
- Formación de chalazión: En casos de meibomitis prolongada y tratada inadecuadamente, puede desarrollarse un chalazión, un quiste de mayor tamaño que se forma a partir de la glándula de Meibomio.
- Molestias al parpadear: Algunos pacientes pueden experimentar molestias o dolor al parpadear debido a la inflamación de las glándulas de Meibomio.
El tratamiento para la meibomitis generalmente implica procedimientos higiénicos como la aplicación de compresas tibias y masajes de párpados, además de tomar gotas o ungüentos antiinflamatorios o antibióticos.
Chalación
El chalazión es una enfermedad inflamatoria de la glándula de Meibomio, que se manifiesta por la formación de un quiste en el párpado superior o inferior. Estas son las principales características del chalazión:
- Formación de quistes: Un chalazión suele comenzar con la formación de una pequeña masa o bulto en el borde del párpado superior o inferior. Puede ser doloroso o incómodo al tacto.
- Desarrollo lento: Un chalazión puede desarrollarse lentamente con el tiempo. El quiste puede ser pequeño e indoloro al principio, pero a medida que crece, puede hacerse más palpable.
- Enrojecimiento e hinchazón: puede haber enrojecimiento e hinchazón alrededor de un quiste formado, especialmente si aumenta la inflamación.
- Secreción: La grasa puede acumularse dentro del quiste, que en ocasiones puede salir como una secreción aceitosa.
- Molestias por migración: Dependiendo del tamaño y localización del quiste, puede producir molestias al migrar el párpado superior o inferior, especialmente al masajearlo o presionarlo.
- Posible formación de cicatrices: si un chalazión persiste durante un largo período de tiempo o si reaparece, puede desarrollarse tejido cicatricial en el área del párpado.
- Rara vez se infecta: un chalazión no suele infectarse, pero en casos raros puede convertirse en una fuente de infección, especialmente si se abre o se daña por sí solo.
Un chalazión puede curarse por sí solo, pero si es persistente, recurrente o causa mucha molestia, se recomienda consultar a un oftalmólogo para su evaluación y tratamiento. El tratamiento puede incluir la aplicación de compresas tibias, masaje palpebral, aplicación de medicamentos tópicos o, en algunos casos, la extirpación quirúrgica del quiste.
Complicaciones y consecuencias
La blefaroconjuntivitis puede tener consecuencias y complicaciones adversas, especialmente si no se trata adecuadamente o de forma incompleta. La principal complicación es la queratitis, una enfermedad que produce inflamación de la córnea. Si no se trata, la visión disminuye gradualmente y se produce opacidad corneal. Entre las complicaciones más peligrosas se encuentra la conjuntivitis angular, cuyo síntoma específico es la inflamación de la mucosa ocular, la capa vascular situada debajo de la conjuntiva. En casos raros, pueden desarrollarse tumores en la capa vascular ocular. El nervio ocular puede verse afectado, lo que a menudo provoca necrosis tisular y ceguera.
Diagnostico blefaroconjuntivitis
El diagnóstico de cualquier enfermedad ocular se basa en un examen oftalmológico. Este se realiza en la consulta del oftalmólogo, utilizando equipo e instrumental especiales. Durante el examen, se evalúa visualmente el estado de las membranas mucosas del ojo, sus estructuras visibles, el estado de los párpados y la vasculatura, y se observan procesos inflamatorios, traumáticos o distróficos, entre otros cambios. Es obligatorio examinar el fondo de ojo con equipo especial (equipo, cuarto oscuro, lupas y lentes). Puede ser necesario examinar la visión con métodos estándar. Existen muchos otros métodos de examen ocular que se utilizan en clínicas y departamentos especializados cuando se requiere una exploración adicional.
Diagnóstico de laboratorio
En oftalmología, se utilizan principalmente métodos microbiológicos (bacteriológicos, virológicos), inmunológicos, serológicos e inmunohistoquímicos. Se emplean cuando existen indicios y sospechas de patologías bacterianas, virales o inmunológicas, o del desarrollo de procesos oncológicos en la zona ocular. Los métodos estándar, como análisis clínicos de sangre, orina, análisis de heces y estudios bioquímicos e inmunológicos, también suelen ser necesarios. Sin embargo, son eficaces e informativos principalmente en procesos inflamatorios y bacterianos con disminución de la inmunidad, incluida la local. Estos análisis permiten evaluar el panorama general de la patología, determinar qué está alterado en el organismo, determinar la causa del proceso patológico y su gravedad, evaluar la efectividad del tratamiento y la dinámica de los procesos, y predecir su duración y resultados. Por ejemplo, un cambio en la fórmula leucocítica, que indica el desarrollo de una infección viral o bacteriana, sugiere que el proceso inflamatorio ocular es consecuencia de trastornos generales del organismo, que surgen en el contexto de la activación de la microflora viral y bacteriana. Puede ser necesario entonces un examen oftalmológico altamente específico para aclarar los datos.
Los análisis específicos utilizados en oftalmología incluyen el estudio de secreciones oculares, raspaduras y frotis de la membrana mucosa del ojo, párpado, el estudio de lágrimas, agua de enjuague, pestañas, secreciones purulentas, exudado, estudios histológicos de muestras de tejido.
Diagnóstico instrumental
Se utilizan diversos tipos de equipos para evaluar el estado del fondo de ojo, la estructura de los tejidos y las membranas mucosas oculares, examinar la vasculatura ocular y detectar la reacción a un estímulo específico. Con la ayuda de reactivos especiales, se crean efectos específicos, en particular, dilatar las pupilas, aplicar contraste a los vasos sanguíneos y visualizar el cristalino u otras estructuras individuales del ojo. Se emplean métodos para medir la presión intraocular e intracraneal.
Los métodos instrumentales incluyen métodos que permiten obtener una imagen y evaluar el estado del ojo o de sus estructuras individuales, tanto estática como dinámicamente. Algunos métodos permiten registrar los cambios que ocurren en el ojo en estado normal, en reposo y al realizar ciertas acciones. Se pueden analizar los movimientos oculares, la contracción muscular, la reacción de la pupila a la luz, la oscuridad, la introducción de sustancias químicas y el contraste. También existen numerosos métodos para evaluar la actividad funcional no solo del sistema sensorial visual, sino también de los elementos conductores, como el nervio óptico, el arco reflejo y las partes del cerebro responsables del procesamiento de las señales visuales.
Diagnóstico diferencial
La base del diagnóstico diferencial reside en la necesidad de distinguir entre diferentes afecciones y enfermedades que presentan síntomas similares. En primer lugar, es necesario diferenciar la blefaroconjuntivitis de otras enfermedades bacterianas y virales. Es importante descartar cambios malignos, degenerativos o distróficos en las estructuras oculares básicas. Es importante diferenciar la blefaroconjuntivitis de la blefaritis propiamente dicha, la conjuntivitis, la queratitis, la queratoconjuntivitis y las patologías angulares. De ser necesario, el médico prescribirá consultas adicionales con especialistas, así como métodos auxiliares de investigación (de laboratorio e instrumentales).
Un procedimiento popular es el examen de la secreción ocular, que revela la naturaleza del proceso inflamatorio, lo cual determina en gran medida el tratamiento posterior. Para el estudio, en condiciones estériles especiales, se toma una pequeña muestra de la mucosa (hisopado de la superficie conjuntival). Posteriormente, el material se envasa estérilmente y, cumpliendo con todas las condiciones de transporte necesarias, se envía al laboratorio para su posterior análisis, donde se evalúa.
Se realizan exámenes bacteriológicos y virológicos adicionales que permiten identificar la causa de la blefaroconjuntivitis. Así, en un proceso inflamatorio de origen bacteriano, se aísla e identifica la bacteria causante de la enfermedad. En un proceso viral, se aísla el virus y se determinan sus características cuantitativas y cualitativas. Además, es posible seleccionar un antiséptico eficaz, su dosis y concentración, para obtener el efecto deseado.
El diagnóstico diferencial entre la blefaroconjuntivitis y otras afecciones oculares implica considerar los diversos signos clínicos y características de cada una. A continuación, se explica cómo establecer el diagnóstico diferencial entre la blefaroconjuntivitis y estas afecciones:
-
- La iridociclitis es una inflamación del iris y del cuerpo ciliar.
- Los síntomas principales incluyen dolor ocular, fotofobia, enrojecimiento del ojo y visión borrosa.
- La diferenciación se realiza mediante oftalmoscopia y evaluación de los cambios inflamatorios dentro del ojo.
-
- La queratoconjuntivitis es una inflamación de la córnea y la conjuntiva, a menudo causada por una reacción alérgica.
- Los síntomas incluyen enrojecimiento, picazón, lagrimeo y sensación de arena en los ojos.
- La diferenciación se realiza mediante la evaluación de la córnea mediante técnicas especializadas como la tomografía láser de barrido (OCT) o la angiografía con fluoresceína.
Conjuntivitis angular:
- La conjuntivitis angular se caracteriza por la inflamación en las comisuras de los ojos, a menudo causada por una infección bacteriana o dermatitis seborreica.
- Los síntomas principales incluyen enrojecimiento, hinchazón y secreción mucopurulenta en las comisuras de los ojos.
- La diferenciación puede basarse en la naturaleza de la secreción y el resultado del análisis bacteriológico.
-
- La blefaritis es una inflamación del borde del párpado, generalmente causada por una infección bacteriana o demodectosis.
- Los síntomas incluyen enrojecimiento, picazón, irritación y escamas aceitosas que se separan en el margen basal de los párpados.
- La diferenciación puede incluir la evaluación del margen del párpado, el tipo de secreción y la respuesta al tratamiento.
-
- La queratitis es una inflamación de la córnea que puede ser causada por una infección, un traumatismo, alergias u otras causas.
- Los síntomas principales incluyen dolor ocular, visión borrosa, fotofobia y enrojecimiento de la córnea.
- La diferenciación incluye la evaluación de la naturaleza de la inflamación corneal, los resultados de las pruebas bacteriológicas y virológicas y la respuesta al tratamiento con antibióticos.
Si existe duda o incertidumbre sobre el diagnóstico, es importante consultar a un oftalmólogo experimentado para una evaluación y tratamiento más detallados.
¿A quién contactar?
Tratamiento blefaroconjuntivitis
El tratamiento de la blefaroconjuntivitis puede implicar varios métodos y pasos que varían según la causa y la gravedad de la afección. A continuación, se presentan los principios y pasos generales del tratamiento:
- Limpieza e higiene: El primer paso del tratamiento es limpiar los párpados. Esto puede incluir el uso de compresas tibias para ablandar las costras y separarlas de los bordes, y el uso de productos de higiene para eliminar la grasa, el maquillaje y otros contaminantes de la piel.
- Aplicación de compresas: Las compresas tibias pueden ayudar a aliviar la inflamación, reducir la hinchazón y mejorar el flujo de la frotis. Esto puede hacerse con un paño húmedo y tibio o con mascarillas térmicas especiales para los ojos.
- Tratamiento de la infección: Si la blefaroconjuntivitis es causada por una infección bacteriana, su médico puede recetar antibióticos en forma de gotas o ungüentos tópicos que se aplican en los bordes de los párpados.
- Uso de gotas antiinfecciosas y antiinflamatorias: Además de los antibióticos, se pueden recomendar gotas que contengan componentes antisépticos y/o antiinflamatorios para aliviar la inflamación y la picazón.
- Eliminación de irritantes mecánicos: si la blefaroconjuntivitis es causada por alergias o irritación, es importante identificar y evitar el contacto con alérgenos o irritantes.
- Tratamiento de afecciones asociadas: si la blefaroconjuntivitis es un síntoma de otra afección, como dermatitis seborreica o rosácea, tratar la afección subyacente también puede ayudar a mejorar la salud ocular.
- Corrección del equilibrio hormonal: En caso de que la blefaroconjuntivitis esté asociada a un desequilibrio hormonal, como puede ser el caso de la rosácea, también puede recomendarse el uso de remedios hormonales.
- Revisiones regulares: Una vez iniciado el tratamiento, es importante realizar un seguimiento periódico de los ojos y realizar revisiones con el oftalmólogo o médico general.
El tratamiento eficaz de la blefaroconjuntivitis puede requerir una combinación de diferentes métodos según sus circunstancias específicas. Es importante consultar con su médico sobre las mejores opciones de tratamiento para su caso particular.
Prevención
La base de la prevención es mantener una inmunidad normal, el estado normal de las mucosas y la microflora, y prevenir focos de infección. Es importante respetar las normas de higiene. No permita que entre agua sucia ni sudor en los ojos, ni que entren en contacto con las manos u objetos sucios, incluso si se ha producido algún contacto. Para mantener un estado normal del cuerpo, se requiere una dieta nutritiva, un horario regular, trabajo y descanso, y un consumo adecuado de vitaminas, especialmente vitamina A. Es importante que los ojos descansen, especialmente si el trabajo implica una tensión ocular constante (conducir, trabajar con el ordenador o con un microscopio). Es necesario relajar los ojos periódicamente a lo largo del día. Para ello, existen ejercicios especiales y complejos gimnásticos para los ojos. También es necesario realizar ejercicios de relajación, como Trataka, meditación, contemplación, concentración, mirar fijamente a la oscuridad o a un objeto fijo o luminoso. Todas estas son técnicas especializadas para mantener la salud ocular. Además, es fundamental que los alimentos sean ricos en carotenoides (vitamina A). Es importante consumir suficientes líquidos.
Pronóstico
Si consulta a un médico a tiempo y toma las medidas necesarias, el pronóstico puede ser favorable. En otros casos, si no sigue las recomendaciones del médico, no trata o trata incorrectamente, la blefaroconjuntivitis es grave y puede derivar en diversas complicaciones, incluyendo sepsis y pérdida total de la visión, e incluso del propio ojo.

