Médico experto del artículo.
Nuevos artículos
Diagnóstico de la displasia cervical
Último revisado: 06.07.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
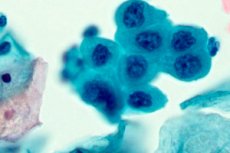
¿Qué métodos se utilizan para diagnosticar la displasia cervical?
- Examen en el consultorio médico, en el sillón ginecológico. Los signos visibles de cambios displásicos se determinan mediante espejos. Los criterios de valoración son el color de las paredes vaginales y la mucosa, la presencia de brillo en la zona faríngea, la uniformidad del epitelio, la presencia de pequeños focos blanquecinos, etc.
- Prueba de Papanicolaou: examen citológico del tejido epitelial al microscopio. Se toman muestras de diferentes sectores del cuello uterino para obtener un cuadro clínico completo. Además, la citología permite determinar marcadores de la infección que provoca displasia (con mayor frecuencia, VPH).
- La colposcopia (extendida) puede prescribirse como método adicional si la displasia cervical no se diagnostica con precisión mediante citología. El examen óptico, en combinación con muestras, proporciona un cuadro clínico más claro.
- La biopsia es una biopsia dirigida. El método histológico para examinar el tejido es necesario para obtener información importante sobre la naturaleza y el grado de displasia (exclusión o confirmación de malignidad, degeneración en cáncer). Esta revisión es necesaria en casi todas las pacientes mayores de 40 años para prevenir el desarrollo de cáncer de cuello uterino.
- El diagnóstico por PCR es un método inmunológico cuyo objetivo es especificar el tipo de VPH (virus del papiloma), así como elegir la táctica del tratamiento farmacológico o quirúrgico.
- En función de las indicaciones se podrá prescribir un análisis de sangre completo y un estudio del equilibrio hormonal.
El diagnóstico de la displasia cervical requiere la diferenciación de los siguientes procesos patológicos:
- Leucoplasia sin signos de cambios atípicos.
- Procesos erosivos en el cuello uterino.
- Procesos distróficos típicos del grupo de pacientes de mayor edad.
- Cervicitis.
- Pseudoerosión durante el embarazo.
Si la displasia (CIN) se define como una enfermedad en estadio III, el paciente es derivado aun oncoginecólogo. Un inmunólogo, un endocrinólogo y un cirujano también pueden participar en el diagnóstico.
Pruebas para la displasia cervical
El método de referencia, generalmente aceptado, para diagnosticar la displasia cervical (NIC) es la prueba de Papanicolaou. Este análisis debe su nombre al médico que lo utilizó por primera vez. El análisis citológico es obligatorio en todos los países desarrollados. Su fiabilidad es extremadamente alta (hasta un 80%), especialmente si la displasia cervical se diagnostica como una enfermedad de primer grado durante la exploración inicial.
En el material citológico, la prueba de Papanicolaou muestra cambios intraepiteliales en las capas que recubren el cuello uterino. Las desviaciones de la norma suelen designarse con letras latinas. Veamos con más detalle cómo se descifra esto:
- SIL (lesiones intraepiteliales escamosas) o cambios intraepiteliales escamosos.
- LSIL (lesiones intraepiteliales escamosas de bajo grado): las lesiones epiteliales no se expresan claramente y son de bajo grado.
- Se observan cambios en las HSIL (lesiones intraepiteliales escamosas de alto grado) y atipia de las células del tejido epitelial. En este caso, el análisis se diferencia: NIC II de grado moderado, carcinoma en etapa inicial y NIC III, que se diagnostica con menos frecuencia.
- AGUS – lesión de la capa de células glandulares, adenocarcinoma cervical.
Pruebas y procedimientos que se sugieren si se detecta displasia cervical:
- Exploración ( exploración bimanual en el consultorio del ginecólogo).
- Citología.
- PCR.
- Examen con colposcopio.
- Histología (biopsia de tejido cervical).
- Conización (biopsia de cono).
 [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ]
[ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ]
Citología
La citología es obligatoria para la displasia cervical. Esta es una prueba estándar que identifica y revela anomalías en la estructura de las células del tejido epitelial. El diagnóstico oportuno ayuda a reducir la incidencia de mujeres con una patología tan grave como el cáncer de cuello uterino. En todo el mundo, los ginecólogos practicantes utilizan la prueba de Papanicolaou, una citología que se realiza a partir de los 18-20 años. La citología es especialmente relevante para las siguientes categorías de pacientes:
- Edad mayor a 40-45 años.
- Si a una mujer se le diagnostica una enfermedad viral crónica.
- Cáncer en la familia.
- Nacimiento prematuro o tardío, incluidos partos frecuentes.
- Abortos frecuentes.
- Inmunodeficiencia.
- Relaciones sexuales frecuentes o, por el contrario, irregulares (cambio de pareja).
- Uso prolongado de medicamentos hormonales, incluidos los anticonceptivos.
¿Cómo se realiza la citología?
- El frotis permite un estudio bastante preciso de la estructura celular del epitelio cervical.
- El material se recoge utilizando una espátula médica o un cepillo.
- El material obtenido se coloca en un vaso de vidrio especial estéril, donde se fija con un fijador.
- El vidrio se marca y se envía a un laboratorio para su análisis.
- Los técnicos de laboratorio tiñen el material resultante y estudian los resultados de la reacción utilizando un microscopio.
Indicaciones para citología:
- El objetivo principal es la prevención de una de las enfermedades más comunes en las mujeres: el cáncer de cuello uterino.
- Determinar la causa de las irregularidades del ciclo menstrual.
- Aclaración del estado del cuello uterino en enfermedades infecciosas o virales crónicas.
- Infertilidad persistente.
- Uso prolongado de medicamentos orales para anticoncepción.
- Todas las enfermedades endocrinas.
- Virus del papiloma humano en una pareja sexual (la infección de una mujer es casi inevitable).
- Violación de la norma de peso: anorexia u obesidad.
- Procedimiento planificado para la inserción de un DIU anticonceptivo.
La citología reduce significativamente el desarrollo de la oncología en las mujeres, además de diagnosticar a tiempo las etapas iniciales de diversas patologías del cuello uterino.
 [ 11 ], [ 12 ], [ 13 ], [ 14 ]
[ 11 ], [ 12 ], [ 13 ], [ 14 ]
Frotis para displasia cervical
La prueba de Papanicolaou se considera un procedimiento sencillo y generalmente aceptado que forma parte de un examen de salud integral o de la determinación de patologías cervicales.
La displasia cervical suele ir acompañada, o más precisamente, provocada por desequilibrios en la microflora de la mucosa. Una infección bacteriana o vírica puede ser el principal factor que provoca cambios en la estructura de las células del tejido epitelial. Un frotis para la displasia cervical muestra la cantidad de ciertos indicadores. Los frotis son de los siguientes tipos:
- Frotis para determinar el estado de la microflora.
- Determinación de la esterilidad de la microflora.
- Frotis citológico (prueba de Papanicolaou).
- Prueba de detección de infecciones (PCR).
Además, con la ayuda de un frotis para displasia, un ginecólogo puede evaluar algunos criterios del estado del sistema hormonal de la mujer.
¿Cómo se realiza el citología de displasia cervical?
- Se recoge una pequeña cantidad de moco y tejido celular de la capa superficial de la mucosa cervical en el sillón ginecológico. La elección del tipo de material para el análisis depende del objetivo diagnóstico.
- La citología vaginal puede realizarse varias veces. La primera es necesaria para evaluar el estado de algún parámetro del cuello uterino, y las siguientes para supervisar la eficacia del tratamiento. Si el tratamiento es a largo plazo, la citología vaginal se realiza cada tres meses.
- La prueba de Papanicolaou se considera un procedimiento diagnóstico rápido e indoloro que requiere cierta preparación por parte del paciente (el médico da recomendaciones sobre medidas preparatorias).
Si la mujer está sana, el frotis suele mostrar una gran cantidad de lactobacilos (hasta un 95%). Estos son los que producen ácido láctico protector, que actúa como barrera contra la reproducción de microorganismos patógenos. La acidez de la microflora vaginal es uno de los indicadores importantes de la salud del microambiente vaginal.
Aclaremos los fines para los cuales se realiza la prueba de Papanicolaou para displasia cervical:
- La ausencia o presencia de agentes infecciosos, incluidos los de transmisión sexual (Trichomonas, clamidia, gardnerella, etc.).
- Determinación de infecciones crónicas latentes (PCR).
- Evaluación del estado de las células epiteliales cervicales como procedimiento obligatorio para la prevención del cáncer de cuello uterino.
La pureza del frotis puede ser la siguiente:
- Sistema reproductivo sano, primer grupo de pureza (pH 4,0–4,5).
- El segundo grupo es un indicador de la etapa inicial de la infección, la presencia de flora bacteriana gramnegativa (pH 4,5-5,0).
- Determinación de la flora bacteriana en un frotis, tercer grupo (pH 5,0–7,0).
- El cuarto grupo es la presencia de un número críticamente grande de microorganismos patógenos (pH 7,0-7,5), signo de un proceso inflamatorio.
Normalmente, un frotis para displasia cervical no debe contener los siguientes indicadores:
- Presencia de células atípicas.
- Células que se ven afectadas por agentes infecciosos, células clave (tejido de células epiteliales escamosas afectadas por agentes infecciosos).
- Candida y otros tipos de hongos patógenos.
- Gardnerella.
- Infección bacteriana cocal (gonococos, estafilococos, estreptococos, enterococos).
- Tricomonas.
Si la displasia cervical se diagnostica como una lesión epitelial de primer o segundo grado, el frotis muestra la presencia de agentes patógenos, lo que no significa que la mujer tenga cáncer. Un gran número de infecciones en la medicina moderna ya se han estudiado y tratado con éxito. La detección oportuna de cambios patológicos en las células del tejido cervical permite prevenir el cáncer en casi un 75%; según datos recientes, este porcentaje ha aumentado gracias a un programa de detección regular.
Diagnóstico instrumental
El diagnóstico instrumental es el método principal en un examen completo cuando la displasia cervical requiere tanto la aclaración de la gravedad como el seguimiento del éxito del tratamiento de la enfermedad.
La elección de la evaluación instrumental se explica por el hecho de que la displasia suele desarrollarse y progresar como un proceso sin manifestaciones clínicas perceptibles. El diagnóstico de laboratorio ocupa un segundo lugar en importancia. El examen visual primario en una consulta ginecológica es obligatorio, pero se considera solo el primer paso del diagnóstico.
¿Qué incluye la lista del concepto “diagnóstico instrumental”?
- Examen con espéculos ginecológicos. Se trata de un instrumento vaginal especial que ayuda al médico a evaluar el estado del epitelio cervical. Los cambios más evidentes en el tejido serán visibles a simple vista si se utilizan espéculos. El diagnóstico instrumental mediante espéculos muestra la forma y el tamaño del cuello uterino, así como posibles daños en el orificio cervical externo y roturas. Los espéculos permiten evaluar los criterios del estado del tercio inferior del cuello uterino y de su mucosa. La etapa inicial de leucoplasia, anexitis, procesos erosivos y displasia cervical: esta no es una lista completa de patologías que pueden detectarse mediante el examen bimanual con espéculos vaginales.
- Colposcopio. El examen con este instrumento permite determinar el grado de daño en una zona específica del cuello uterino (aumento de 10x). Además, la colposcopia se realiza simultáneamente con la toma de muestras de tejido para diagnóstico (muestras citológicas, biopsia). El colposcopio también facilita la toma de muestras de PCR (biología molecular, análisis inmunológico del VIH, evaluación de la carga viral y determinación de cepas).
- La colposcopia extendida, que puede ser necesaria para la displasia cervical, se divide en varias etapas. El tejido epitelial se trata con una solución ácida especial y luego se aplica otra solución: la solución de Lugol. Solo después de esto se realiza un examen y se toma una muestra especial (prueba de Schiller). Estos procedimientos son necesarios para provocar la inflamación de la membrana mucosa (ácido), la cual, a su vez, aumenta la circulación sanguínea para una mejor permeabilidad de la solución de Lugol. Este agente actúa como un marcador. Normalmente, el tejido epitelial adquiere un tono rojizo debido a los gránulos de glucógeno. La zona afectada del cuello uterino no mostrará cambios de color.
- La ecografía también forma parte de una serie de exámenes instrumentales. Para precisar el diagnóstico, se puede prescribir una ecografía de los órganos genitourinarios para descartar o determinar quistes, tumores benignos, etc. Este método es adecuado para mujeres nulíparas jóvenes como alternativa al raspado y al legrado.
- Citología (prueba de Papanicolaou).
- Biopsia estándar y de cono (dirigida, de cono, por curetaje) según la dirección del complejo diagnóstico de la displasia cervical.
Por lo tanto, el diagnóstico instrumental consiste en métodos para evaluar el tejido epitelial y el estado del cuello uterino mediante instrumentos médicos. En caso de displasia cervical en la práctica ginecológica, el diagnóstico instrumental y de laboratorio es fundamental para determinar con precisión la gravedad de la patología.
Ultrasonido
También se puede prescribir una ecografía si se sospecha un proceso displásico en el cuello uterino. La displasia cervical se desarrolla y progresa sin manifestaciones clínicas evidentes en el 75-85% de los casos. Suele acompañarse de procesos inflamatorios en los órganos genitales, principalmente en los ovarios y el útero, y también pueden verse afectados los riñones. Esto se debe principalmente a la naturaleza viral e infecciosa de los factores que provocan la patología. Las primeras molestias de una mujer suelen ser síntomas de inflamación, y no de displasia propiamente dicha. Cada vez que los ginecólogos atienden a sus pacientes, repiten incansablemente las recomendaciones de revisiones preventivas regulares. Desafortunadamente, a veces las mujeres consultan al médico solo cuando presentan dolor, flujo atípico para un estado normal o cuando se produce un embarazo. Estas situaciones requieren diagnósticos más detallados, que incluyen no solo los métodos estándar (examen en silla de ruedas), sino también citología, recolección de material para histología y ecografía.
La ecografía para aclarar el diagnóstico se realiza de forma especial: por vía vaginal, en combinación con una ecografía de los órganos genitales (pelvis).
¿Qué puede mostrar una ecografía de órganos en caso de displasia cervical?
- Quistes de diversas etiologías, tamaños y tipos (requieren aclaración y tratamiento).
- Miomas, fibromas.
- Proceso tumoral benigno.
- Cambios en el tamaño y forma del útero.
- Posición de los ovarios en relación al útero (normal o desviación hacia la patología).
Si el examen ecográfico de los órganos no muestra cambios evidentes o desviaciones patológicas de la norma, a las pacientes jóvenes, especialmente a aquellas que no han dado a luz, se les puede evitar un examen más invasivo: legrado e incluso biopsia.
¿Qué es una ecografía transvaginal?
- Este es uno de los exámenes importantes en la práctica ginecológica.
- La ecografía transvaginal permite evaluar el estado de la cavidad uterina y del cuello uterino con el fin de determinar las siguientes medidas diagnósticas.
- A diferencia de la ecografía estándar, que requiere líquido en el cuerpo para conducir la onda sonora, el método transvaginal no requiere la vejiga llena.
- Con la ayuda de esta tecnología, el ginecólogo puede evaluar no solo la forma y el tamaño del útero o de los ovarios, sino también identificar con mayor precisión la presencia de una patología particular.
Ecografía y displasia uterina, ¿cómo se realiza el examen?
- La paciente no requiere ninguna preparación especial. Las reglas son prácticamente las mismas que para la prueba de Papanicolaou (abstenerse de tener relaciones sexuales, evitar el uso de supositorios, tampones y duchas vaginales).
- Con el diagnóstico transvaginal, la mujer no necesita llenar la vejiga ni soportarlo durante mucho tiempo.
- Se lubrica un sensor especial y se inserta en la vagina. Al estar ubicado muy cerca de los órganos examinados, el examen se considera muy fiable y rápido.
- El médico que realiza la ecografía tiene la oportunidad, como dicen, de ver con sus propios ojos un cuadro clínico claro y evaluar el estado de las cavidades.
- El procedimiento no causa molestias ni dolor.
- El resultado de la exploración lo conoce el médico y, en principio, el paciente literalmente inmediatamente después del procedimiento.
Cabe destacar que la ecografía se prescribe con mayor frecuencia para evaluar el estado de los ovarios cuando se sospecha displasia. Esto es necesario para descartar un proceso tumoral y la presencia de quistes. Además, la ecografía, tanto clásica como vaginal, ayuda a monitorizar el éxito del tratamiento, especialmente en casos de infertilidad persistente.
Colposcopia
El colposcopio es uno de los instrumentos más utilizados en el diagnóstico ginecológico. Es un dispositivo médico óptico que ayuda a detectar los defectos más pequeños en el tejido mucoso, invisibles durante un simple examen visual. Durante la colposcopia, se detectan con frecuencia lesiones erosivas, ya sean puntuales o extensas, microtumores, hemorragias y otros cambios patológicos en el cuello uterino. La colposcopia como método está en desarrollo y actualmente existen dos tipos de investigación:
- Colposcopia estándar. La displasia cervical requiere este examen en el 55-60% de los casos.
- La videocolposcopia es una tecnología más moderna que requiere equipo (sonda, monitor, procesador).
¿Por qué se prescribe la colposcopia?
- Definición de procesos erosivos.
- Identificar pólipos de diferentes tipos (forma, cantidad, tamaño).
- Evaluar la gravedad de los cambios displásicos en el tejido epitelial del cuello uterino.
- Aclarar el diagnóstico preliminar de leucoplasia.
- Detectar procesos oncológicos en estadios tempranos.
- Detectar eritroplasia.
- Para excluir o confirmar la hiperplasia epitelial.
- Diferenciar patologías como displasia cervical, ectopia, anexitis, leucoplasia y enfermedades tumorales benignas.
Una descripción más detallada de los tipos de colposcopia que se pueden prescribir para diagnosticar la displasia cervical:
- Colposcopia estándar: la paciente es examinada en el consultorio médico en un sillón ginecológico. El colposcopio se inserta tras la dilatación con espejos médicos especiales.
- Colposcopia por el método extendido. Las etapas iniciales son idénticas a las de la colposcopia simple. Posteriormente, se trata la mucosa cervical con ácido y solución de Lugol. Así se realiza la prueba de Schiller, cuando la displasia cervical puede descartarse por la coloración normal (enrojecimiento y tono marrón). La prueba también puede no mostrar reacción, lo que ya constituye una patología. Las áreas dañadas del epitelio no reaccionan a la provocación con ácido y solución, permaneciendo pálidas y blanquecinas.
- Una variante de la colposcopia extendida es el método de color (colposcopia a color). El examen es prácticamente igual al de la colposcopia extendida, pero se sustituye la solución de Lugol por azul de metileno y verde brillante clásico. De esta manera, es posible visualizar áreas con daño en la red vascular.
- Para detectar cambios oncológicos en el cuello uterino, se utiliza la colposcopia fluorescente. La mucosa cervical se expone a un fluorocromo. El examen se realiza con luz ultravioleta, que reacciona con la solución aplicada. Todos los focos patológicos bajo esta iluminación son visibles como áreas rosadas.
Las mujeres embarazadas con diagnóstico de displasia cervical pueden someterse a una colposcopia de forma segura, ya que es segura tanto para la futura madre como para el feto. La elección del tipo de examen óptico depende de la salud de la paciente y de la evolución del embarazo. Sin embargo, en general, estos procedimientos se consideran seguros y solo ayudan a descartar enfermedades y patologías no deseadas.

