Médico experto del artículo.
Nuevos artículos
Estenosis mitral
Último revisado: 04.07.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
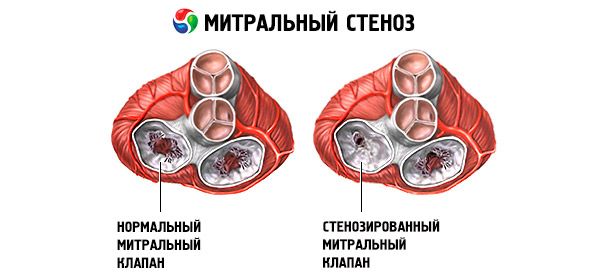
La estenosis mitral es un estrechamiento del orificio mitral que impide el flujo sanguíneo de la aurícula izquierda al ventrículo izquierdo. La causa más frecuente es la fiebre reumática. Los síntomas son similares a los de la insuficiencia cardíaca. El tono de apertura y el soplo diastólico se determinan objetivamente. El diagnóstico se establece mediante exploración física y ecocardiografía. El pronóstico es favorable. El tratamiento farmacológico de la estenosis mitral incluye diuréticos, betabloqueantes o bloqueadores de los canales de calcio que reducen la frecuencia cardíaca y anticoagulantes. El tratamiento quirúrgico de los casos más graves de estenosis mitral consiste en valvulotomía con balón, comisurotomía o reemplazo valvular.
Epidemiología
Casi siempre, la estenosis mitral es consecuencia de la fiebre reumática aguda. Su incidencia varía considerablemente: en países desarrollados, se observan entre 1 y 2 casos por cada 100.000 habitantes, mientras que en países en desarrollo (por ejemplo, en India), los defectos reumáticos de la válvula mitral se observan en 100-150 casos por cada 100.000 habitantes.
Causas estenosis mitral
La estenosis mitral casi siempre es consecuencia de la fiebre reumática aguda (FR). La estenosis mitral aislada y "pura" se presenta en el 40 % de los casos en pacientes con cardiopatía reumática; en otros casos, se combina con insuficiencia y daño a otras válvulas. Entre las causas poco frecuentes de estenosis mitral se incluyen las enfermedades reumáticas (artritis reumatoide, lupus eritematoso sistémico) y la calcificación del anillo mitral.
Patogenesia
En la estenosis mitral reumática, hay compactación, fibrosis y calcificación de las cúspides valvulares, fusión a lo largo de las comisuras con frecuente afectación de las cuerdas vocales. Normalmente, el área del orificio mitral es de 4-6 cm² y la presión en la aurícula izquierda no supera los 5 mmHg. Cuando el orificio auriculoventricular izquierdo se estrecha a 2,5 cm² , se produce un obstáculo al flujo sanguíneo normal de la aurícula izquierda al ventrículo izquierdo y el gradiente de presión valvular comienza a aumentar. Como resultado, la presión en la aurícula izquierda aumenta a 20-25 mmHg. El gradiente de presión resultante entre la aurícula izquierda y el ventrículo izquierdo promueve el movimiento de la sangre a través del orificio estrechado.
A medida que la estenosis progresa, el gradiente de presión transmitral aumenta, lo que ayuda a mantener el flujo sanguíneo diastólico a través de la válvula. Según la fórmula de Gorlin, el área valvular mitral (5MC) se determina mediante los valores del gradiente transmitral (MG) y el flujo sanguíneo mitral (FSM):
BMK - MK/37.7 • ∆DM
La principal consecuencia hemodinámica de los defectos de la válvula mitral es la congestión en la circulación pulmonar (CP). Con un aumento moderado de la presión en la aurícula izquierda (no más de 25-30 mmHg), se impide el flujo sanguíneo en la CP. La presión en las venas pulmonares aumenta y se transmite a través de los capilares a la arteria pulmonar, lo que resulta en el desarrollo de hipertensión pulmonar venosa (o pasiva). Con un aumento de la presión en la aurícula izquierda de más de 25-30 mmHg, aumenta el riesgo de rotura de los capilares pulmonares y el desarrollo de edema pulmonar alveolar. Para prevenir estas complicaciones, se produce un espasmo reflejo protector de las arteriolas pulmonares. Como resultado, el flujo sanguíneo a los capilares celulares desde el ventrículo derecho disminuye, pero la presión en la arteria pulmonar aumenta bruscamente (desarrollándose hipertensión pulmonar arterial o activa).
En las primeras etapas de la enfermedad, la presión en la arteria pulmonar aumenta solo durante el estrés físico o emocional, cuando el flujo sanguíneo en la arteria pulmonar interna (CPI) debería aumentar. Las últimas etapas de la enfermedad se caracterizan por valores elevados de presión en la arteria pulmonar, incluso en reposo, y un aumento aún mayor bajo estrés. La hipertensión pulmonar prolongada se acompaña del desarrollo de procesos proliferativos y escleróticos en la pared de las arteriolas de la CPI, que se obliteran gradualmente. Si bien la hipertensión pulmonar arterial puede considerarse un mecanismo compensatorio, debido a la disminución del flujo sanguíneo capilar, la capacidad de difusión pulmonar también disminuye drásticamente, especialmente bajo estrés; es decir, se activa el mecanismo de progresión de la hipertensión pulmonar debido a la hipoxemia. La hipoxia alveolar causa vasoconstricción pulmonar por mecanismos directos e indirectos. El efecto directo de la hipoxia se asocia con la despolarización de las células musculares lisas vasculares (mediada por un cambio en la función de los canales de potasio en las membranas celulares) y su contracción. El mecanismo indirecto implica la acción de mediadores endógenos (como leucotrienos, histamina, serotonina, angiotensina II y catecolaminas) sobre la pared vascular. La hipoxemia crónica provoca disfunción endotelial, acompañada de una disminución de la producción de factores relajantes endógenos, como prostaciclina, prostaglandina E2 y óxido nítrico. La disfunción endotelial a largo plazo provoca la obliteración de los vasos pulmonares y daño endotelial, lo que a su vez provoca un aumento de la coagulación sanguínea, la proliferación de células musculares lisas con tendencia a la formación de trombos in situ y un mayor riesgo de complicaciones trombóticas con el desarrollo de hipertensión pulmonar postrombótica crónica posterior.
Las causas de la hipertensión pulmonar en los defectos de la válvula mitral, incluida la estenosis mitral, son:
- transmisión pasiva de la presión desde la aurícula izquierda al sistema venoso pulmonar;
- espasmo de las arteriolas pulmonares en respuesta al aumento de la presión en las venas pulmonares;
- hinchazón de las paredes de los pequeños vasos pulmonares;
- Obliteración de vasos pulmonares con daño endotelial.
El mecanismo de progresión de la estenosis mitral sigue siendo incierto hasta la fecha. Algunos autores consideran que el factor principal es la valvulitis actual (a menudo subclínica), mientras que otros atribuyen el papel principal a la traumatización de las estructuras valvulares por el flujo sanguíneo turbulento con masas trombóticas depositadas en las válvulas, lo que subyace al estrechamiento del orificio mitral.
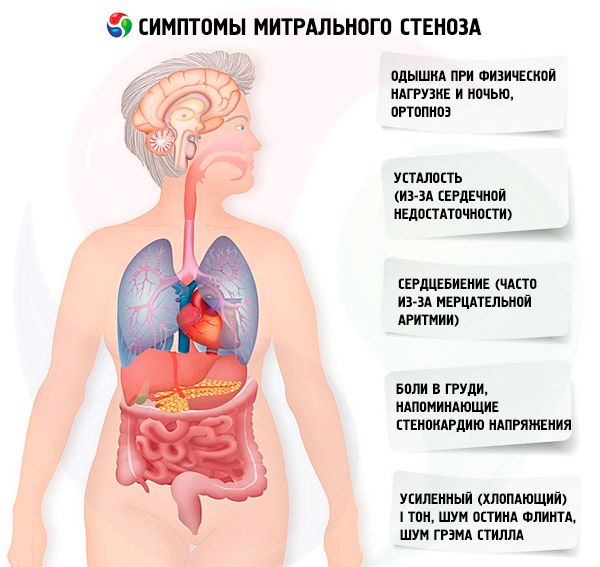
Síntomas estenosis mitral
Los síntomas de la estenosis mitral no se correlacionan bien con la gravedad de la enfermedad, ya que en la mayoría de los casos la patología progresa lentamente y los pacientes reducen su actividad sin notarlo. Muchos pacientes no presentan manifestaciones clínicas hasta el embarazo o el desarrollo de fibrilación auricular. Los síntomas iniciales suelen ser los de la insuficiencia cardíaca (disnea de esfuerzo, ortopnea, disnea paroxística nocturna, fatiga). Suelen aparecer entre 15 y 40 años después del episodio de fiebre reumática, pero en países en desarrollo los síntomas pueden aparecer incluso en niños. La fibrilación auricular paroxística o persistente empeora la disfunción diastólica existente, causando edema pulmonar y disnea aguda si la frecuencia ventricular está mal controlada.
La fibrilación auricular también puede presentarse con palpitaciones; en el 15% de los pacientes que no reciben anticoagulantes, esto causa embolia sistémica con isquemia de las extremidades o accidente cerebrovascular.
Los síntomas menos comunes incluyen hemoptisis debido a la ruptura de pequeños vasos pulmonares y edema pulmonar (especialmente durante el embarazo cuando aumenta el volumen sanguíneo); disfonía debido a la compresión del nervio laríngeo recurrente izquierdo por una aurícula izquierda o arteria pulmonar agrandadas (síndrome de Ortner); síntomas de hipertensión arterial pulmonar e insuficiencia ventricular derecha.
Los primeros síntomas de la estenosis mitral
Con un área del orificio mitral >1,5 cm² , los síntomas pueden estar ausentes, pero un aumento del flujo sanguíneo transmitral o una disminución del tiempo de llenado diastólico provocan un aumento brusco de la presión en la aurícula izquierda y la aparición de síntomas. Factores desencadenantes de descompensación: esfuerzo físico, estrés emocional, fibrilación auricular y embarazo.
El primer síntoma de la estenosis mitral (en aproximadamente el 20% de los casos) puede ser un evento embólico, con mayor frecuencia un ictus, con desarrollo de déficit neurológico persistente en el 30-40% de los pacientes. Un tercio de las tromboembolias se desarrollan en el plazo de un mes tras el desarrollo de la fibrilación auricular, y dos tercios, durante el primer año. El origen de la embolia suele ser un trombo localizado en la aurícula izquierda, especialmente en su orejuela. Además de los ictus, también son posibles las embolias en el bazo, los riñones y las arterias periféricas.
En ritmo sinusal, el riesgo de embolia está determinado por:
- edad;
- trombosis auricular izquierda;
- área del orificio mitral;
- insuficiencia aórtica concomitante.
En caso de fibrilación auricular permanente, el riesgo de embolia aumenta significativamente, especialmente si el paciente presenta antecedentes de complicaciones similares. El realce espontáneo del contraste en la aurícula izquierda durante la ecocardiografía transesofágica también se considera un factor de riesgo de embolia sistémica.
Con un aumento de la presión en la arteria carótida interna (CCI) (especialmente en la etapa de hipertensión pulmonar pasiva), aparecen quejas de disnea durante el esfuerzo físico. A medida que la estenosis progresa, la disnea se presenta con cargas menores. Cabe recordar que las quejas de disnea pueden estar ausentes incluso con hipertensión pulmonar indudable, ya que el paciente puede llevar un estilo de vida sedentario o limitar inconscientemente la actividad física diaria. La disnea paroxística nocturna se produce como resultado del estancamiento sanguíneo en la CCI cuando el paciente está acostado, como manifestación de edema pulmonar intersticial y un aumento brusco de la presión arterial en los vasos de la CCI. Debido al aumento de la presión en los capilares pulmonares y la exudación de plasma y eritrocitos hacia la luz de los alvéolos, puede desarrollarse hemoptisis.
Los pacientes suelen quejarse de mayor fatiga, palpitaciones y latidos cardíacos irregulares. Puede observarse ronquera transitoria (síndrome de Ortner). Este síndrome se produce como resultado de la compresión del nervio recurrente por la aurícula izquierda dilatada.
Los pacientes con estenosis mitral suelen experimentar dolor torácico similar a una angina de pecho. Las causas más probables son la hipertensión pulmonar y la hipertrofia ventricular derecha.
En caso de descompensación grave, pueden observarse facies mitralis (un rubor rosado azulado en las mejillas que se asocia con una disminución de la fracción de eyección, vasoconstricción sistémica e insuficiencia cardíaca derecha), pulsación epigástrica y signos de insuficiencia cardíaca ventricular derecha.
 [ 21 ]
[ 21 ]
Inspección y auscultación
En la inspección y la palpación, se pueden detectar claramente los ruidos cardíacos I (S1) y II (S2). S1 se palpa mejor en el ápice y S2 en el borde esternal superior izquierdo. El componente pulmonar de S3 (P) es responsable del impulso y se debe a la hipertensión arterial pulmonar. La pulsación visible del ventrículo derecho, palpada en el borde esternal izquierdo, puede acompañar a la distensión venosa yugular si existe hipertensión arterial pulmonar y se desarrolla disfunción diastólica del ventrículo derecho.
El impulso apical en la estenosis mitral suele ser normal o estar disminuido, lo que refleja la función normal del ventrículo izquierdo y una disminución de su volumen. Un primer tono palpable en la región precordial indica movilidad preservada de la valva anterior de la válvula mitral. En la posición de leonado, se puede palpar temblor diastólico. Con el desarrollo de hipertensión pulmonar, se observa un impulso cardíaco a lo largo del borde derecho del esternón.
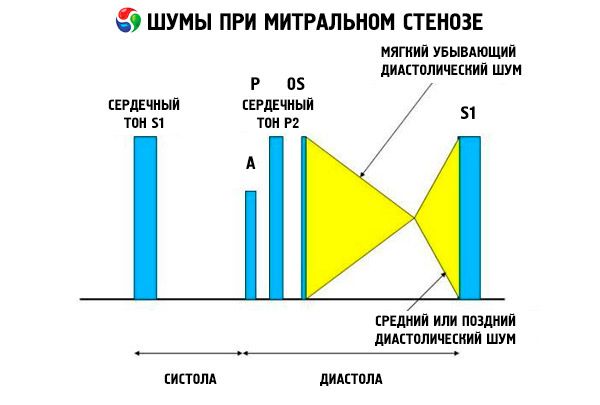
El cuadro auscultatorio de la estenosis mitral es bastante característico e incluye los siguientes signos:
- 1er tono amplificado (aplausos), cuya intensidad disminuye a medida que progresa la estenosis;
- el tono de apertura de la válvula mitral después del segundo tono, que desaparece con la calcificación de la válvula;
- soplo diastólico con máximo en el ápice (mesodiastólico, presistólico, pandiastólico), que debe auscultarse en decúbito lateral izquierdo.
La auscultación revela un soplo diastólico fuerte causado por el cierre abrupto de las cúspides de la válvula mitral estenótica, como una vela inflada; este fenómeno se ausculta mejor en el ápice. También es frecuente auscultar un soplo dividido con una P agrandada debido a la hipertensión arterial pulmonar. El más prominente es el chasquido diastólico temprano de las cúspides que se abren hacia el ventrículo izquierdo (VI), que es más intenso en el borde esternal inferior izquierdo. Se acompaña de un soplo diastólico bajo, creciente y retumbante, que se ausculta mejor con un estetoscopio en forma de embudo en el ápice del corazón (o sobre el impulso apical palpable) al final de la espiración, cuando el paciente está en decúbito lateral izquierdo. El ruido de apertura puede ser suave o ausente si la válvula mitral está esclerótica, fibrótica o engrosada. El chasquido se acerca a la P (lo que aumenta la duración del soplo) a medida que aumenta la gravedad de la estenosis mitral y la presión auricular izquierda. El soplo diastólico aumenta con la maniobra de Valsalva (cuando la sangre fluye hacia la aurícula izquierda), después del ejercicio y al ponerse en cuclillas y al agitar las manos. Puede ser menos pronunciado si el ventrículo derecho dilatado desplaza al ventrículo izquierdo posteriormente y cuando otros trastornos (hipertensión arterial pulmonar, valvulopatía derecha, fibrilación auricular con frecuencia ventricular rápida) reducen el flujo sanguíneo a través de la válvula mitral. El aumento presistólico se debe al estrechamiento del orificio de la válvula mitral durante la contracción ventricular izquierda, que también ocurre en la fibrilación auricular, pero solo al final de la diástole corta, cuando la presión auricular izquierda aún es alta.
Los siguientes soplos diastólicos pueden estar asociados con el soplo de estenosis mitral:
- Soplo de Graham Still (un soplo diastólico suave y decreciente que se escucha mejor en el borde esternal izquierdo y es causado por regurgitación de la válvula pulmonar debido a hipertensión pulmonar grave);
- Soplo de Austin-Flint (un soplo diastólico medio a tardío que se escucha en el vértice del corazón y es causado por el efecto del flujo regurgitante aórtico en las valvas de la válvula mitral) cuando la carditis reumática afecta las válvulas mitral y aórtica.
Los trastornos que causan soplos diastólicos que imitan el soplo de la estenosis mitral incluyen la regurgitación mitral (debido al gran flujo a través del orificio mitral), la regurgitación aórtica (que causa un soplo de Austin-Flint) y el mixoma auricular (que causa un soplo que generalmente cambia de intensidad y posición con cada latido del corazón).
La estenosis mitral puede causar síntomas de cardiopatía pulmonar. El signo clásico de facies mitralis (enrojecimiento de la piel de color ciruela en la zona del hueso malar) se presenta solo cuando la función cardíaca es baja y la hipertensión pulmonar es grave. Las causas de la facies mitralis incluyen la dilatación de los vasos sanguíneos y la hipoxemia crónica.
En ocasiones, los primeros síntomas de la estenosis mitral son manifestaciones de un accidente cerebrovascular embólico o endocarditis. Esta última rara vez se presenta en casos de estenosis mitral sin insuficiencia mitral.
 [ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
[ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
Manifestaciones clínicas de la hipertensión pulmonar en la estenosis mitral
Los primeros síntomas de la hipertensión pulmonar son inespecíficos, lo que hace mucho más difícil su diagnóstico precoz.
La disnea se debe tanto a la hipertensión pulmonar como a la incapacidad del corazón para aumentar el gasto cardíaco durante el ejercicio. La disnea suele ser de naturaleza inspiratoria, es inestable al inicio de la enfermedad y se presenta solo durante el esfuerzo físico moderado. Posteriormente, a medida que aumenta la presión en la arteria pulmonar, aparece durante el esfuerzo físico mínimo y puede presentarse en reposo. Con hipertensión pulmonar alta, puede presentarse tos seca. Cabe recordar que los pacientes pueden limitar inconscientemente la actividad física, adaptándose a un determinado estilo de vida, por lo que a veces no se presentan molestias de disnea incluso con hipertensión pulmonar indudable.
Debilidad, aumento de la fatiga: las causas de estas molestias pueden ser un gasto cardíaco fijo (la cantidad de sangre expulsada hacia la aorta no aumenta en respuesta al esfuerzo físico), aumento de la resistencia vascular pulmonar, así como una disminución de la perfusión de los órganos periféricos y los músculos esqueléticos debido a una circulación periférica deteriorada.
Los mareos y desmayos son causados por encefalopatía hipóxica y generalmente son provocados por el esfuerzo físico.
El dolor persistente detrás del esternón y a la izquierda del mismo se debe a un estiramiento excesivo de la arteria pulmonar, así como a un suministro de sangre insuficiente al miocardio hipertrofiado (insuficiencia coronaria relativa).
Palpitaciones y latidos cardíacos irregulares. Estos síntomas se asocian con la frecuente fibrilación auricular.
La hemoptisis se produce como resultado de la ruptura de las anastomosis pulmonares-bronquiales debido a la hipertensión pulmonar venosa elevada, y también puede ser consecuencia del aumento de la presión en los capilares pulmonares y la fuga de plasma y eritrocitos hacia la luz alveolar. La hemoptisis también puede ser un síntoma de embolia pulmonar e infarto pulmonar.
Para caracterizar la gravedad de la hipertensión pulmonar se utiliza la clasificación funcional propuesta por la OMS para pacientes con insuficiencia circulatoria:
- Clase I: pacientes con hipertensión pulmonar, pero sin limitación de la actividad física. La actividad física normal no causa disnea, debilidad, dolor torácico ni mareos.
- Clase II: pacientes con hipertensión pulmonar, lo que conlleva cierta reducción de la actividad física. En reposo, se sienten cómodos, pero la actividad física normal se acompaña de disnea, debilidad, dolor torácico y mareos.
- Clase III: pacientes con hipertensión pulmonar, lo que conlleva una marcada limitación de la actividad física. En reposo, se sienten cómodos, pero la actividad física leve les causa disnea, debilidad, dolor torácico y mareos.
- Clase IV: pacientes con hipertensión pulmonar que no pueden realizar ninguna actividad física sin los síntomas mencionados. En ocasiones, presentan dificultad para respirar o debilidad incluso en reposo; el malestar aumenta con la actividad física mínima.
¿Donde duele?
Formas
La estenosis mitral se clasifica según su gravedad (actualización de las directrices ACC/AHA/ASE 2003 para la aplicación clínica de la ecocardiografía).
Clasificación de la estenosis mitral por grado
Grado de estenosis |
Área del orificio mitral, cm2 |
Gradiente transmitral, mmHg |
Presión sistólica en la arteria pulmonar, mmHg |
Fácil |
>1.5 |
<5 |
<30 |
Moderado |
1.0-1.5 |
5-10 |
30-50 |
Pesado |
<1 0 |
>10 |
>50 |
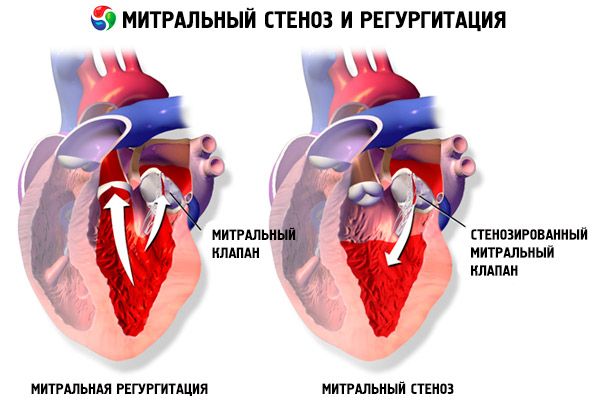
En la estenosis mitral, las valvas de la válvula mitral se engrosan y se vuelven inmóviles, y el orificio mitral se estrecha debido a la fusión de las comisuras. La causa más común es la fiebre reumática, aunque la mayoría de los pacientes no recuerdan haber padecido la enfermedad. Otras causas menos frecuentes incluyen la estenosis mitral congénita, la endocarditis infecciosa, el lupus eritematoso sistémico, el mixoma auricular, la artritis reumatoide y el síndrome carcinoide maligno con cortocircuito auricular derecha-izquierda. La insuficiencia mitral (IM) puede coexistir con la estenosis mitral si la válvula no se cierra completamente. Muchos pacientes con estenosis mitral debida a fiebre reumática también presentan insuficiencia aórtica.
El área normal del orificio valvular mitral es de 4 a 6 cm² . Un área de 1 a 2 cm² indica una estenosis mitral de moderada a grave y suele causar síntomas clínicos durante el ejercicio. Un área <1 cm² representa una estenosis crítica y puede causar síntomas en reposo. El tamaño y la presión de la aurícula izquierda aumentan progresivamente para compensar la estenosis mitral. La presión venosa y capilar pulmonar también aumenta, lo que puede causar hipertensión pulmonar secundaria, que deriva en insuficiencia ventricular derecha e insuficiencia tricúspide y pulmonar. La velocidad de progresión de la patología varía.
La patología de las válvulas con dilatación de la aurícula izquierda predispone al desarrollo de fibrilación auricular (FA) y tromboembolia.
Diagnostico estenosis mitral
El diagnóstico preliminar se realiza clínicamente y se confirma mediante ecocardiografía. La ecocardiografía bidimensional proporciona información sobre el grado de calcificación valvular, el tamaño de la aurícula izquierda y la estenosis. La ecocardiografía Doppler proporciona información sobre el gradiente transvalvular y la presión arterial pulmonar. La ecocardiografía transesofágica permite detectar o descartar pequeños trombos en la aurícula izquierda, especialmente en la orejuela izquierda, que a menudo son indetectables mediante exploración transtorácica.
La radiografía de tórax suele mostrar un borramiento del borde cardíaco izquierdo debido a la dilatación de la orejuela auricular izquierda. El tronco principal de la arteria pulmonar puede ser visible; el diámetro de la arteria pulmonar descendente derecha supera los 16 mm si la hipertensión pulmonar es grave. Las venas pulmonares de los lóbulos superiores pueden estar dilatadas debido a la compresión de las venas de los lóbulos inferiores, lo que provoca congestión en el lóbulo superior. Se puede observar una doble sombra de una aurícula izquierda agrandada a lo largo del contorno cardíaco derecho. Las líneas horizontales en los campos pulmonares posteriores inferiores (líneas de Kerley) indican edema intersticial asociado con una presión auricular izquierda elevada.
El cateterismo cardíaco se prescribe solo para la detección preoperatoria de la enfermedad cardíaca coronaria: es posible evaluar el agrandamiento de la aurícula izquierda, la presión en las arterias pulmonares y el área de las válvulas.
El ECG del paciente se caracteriza por la aparición de una P-mitral (ancha, con una muesca PQ), una desviación del eje eléctrico del corazón hacia la derecha, especialmente con el desarrollo de hipertensión pulmonar, así como hipertrofia de los ventrículos derecho (con estenosis mitral aislada) e izquierdo (con combinación con insuficiencia mitral).
La gravedad de la estenosis se evalúa mediante ecografía Doppler. El gradiente de presión transmitral medio y el área de la válvula mitral pueden determinarse con bastante precisión mediante tecnología de onda continua. Es fundamental evaluar el grado de hipertensión pulmonar, así como la insuficiencia mitral y aórtica concomitante.
Se puede obtener información adicional mediante una prueba de esfuerzo (ecocardiografía de esfuerzo) con registro del flujo sanguíneo transmitral y tricúspide. Si el área de la válvula mitral es < 1,5 cm² y el gradiente de presión es > 50 mmHg (tras el esfuerzo), se debe considerar la valvuloplastia mitral con balón.
Además, el ecocontraste espontáneo durante la ecocardiografía transesofágica es un predictor independiente de complicaciones embólicas en pacientes con estenosis mitral.
La ecocardiografía transesofágica permite determinar la presencia o ausencia de un trombo auricular izquierdo y el grado de insuficiencia mitral en una valvuloplastia mitral con balón planificada. Además, el examen transesofágico permite evaluar con precisión el estado del aparato valvular y la gravedad de los cambios en las estructuras subvalvulares, así como la probabilidad de reestenosis.
El cateterismo cardíaco y de vasos mayores se realiza cuando se planea una intervención quirúrgica y los datos de las pruebas no invasivas no proporcionan un resultado definitivo. La medición directa de la presión auricular y ventricular izquierda requiere un cateterismo transeptal, lo cual conlleva un riesgo injustificado. Un método indirecto para medir la presión auricular izquierda es la presión de enclavamiento de la arteria pulmonar.
¿Qué es necesario examinar?
Diagnóstico diferencial
Con un examen cuidadoso, el diagnóstico de enfermedad de la válvula mitral generalmente está fuera de toda duda.
La estenosis mitral también se diferencia del mixoma auricular izquierdo, otros defectos valvulares (insuficiencia mitral, estenosis tricúspide), defecto del tabique auricular, estenosis de la vena pulmonar y estenosis mitral congénita.
 [ 51 ], [ 52 ], [ 53 ], [ 54 ], [ 55 ], [ 56 ], [ 57 ]
[ 51 ], [ 52 ], [ 53 ], [ 54 ], [ 55 ], [ 56 ], [ 57 ]
Ejemplos de formulación de diagnóstico
- Cardiopatía reumática. Valvulopatía mitral combinada con estenosis predominante del orificio auriculoventricular izquierdo grado III. Fibrilación auricular permanente, taquisistolia. Hipertensión pulmonar moderada. NK PB estadio III FC.
- Cardiopatía reumática. Defecto valvular mitral combinado. Reemplazo valvular mitral (Medinzh - 23) por DD/MM/GG. NK estadio IIA, II FC.
¿A quién contactar?
Tratamiento estenosis mitral
Los principales objetivos del tratamiento de los pacientes con estenosis mitral son mejorar el pronóstico y aumentar la esperanza de vida y aliviar los síntomas de la enfermedad.
Se recomienda a los pacientes asintomáticos limitar la actividad física intensa. En casos de descompensación e insuficiencia cardíaca crónica, se recomienda restringir el sodio en la alimentación.
Tratamiento farmacológico de la estenosis mitral
La farmacoterapia puede utilizarse para controlar los síntomas de la estenosis mitral, por ejemplo, como preparación para una cirugía. Los diuréticos reducen la presión auricular izquierda y alivian los síntomas asociados con la estenosis mitral. Sin embargo, deben usarse con precaución, ya que pueden reducir el gasto cardíaco. Los betabloqueantes y los bloqueadores de los canales de calcio (verapamilo y diltiazem) reducen la frecuencia cardíaca en reposo y durante el ejercicio, mejorando el llenado ventricular izquierdo al prolongar la diástole. Estos fármacos pueden aliviar los síntomas asociados con la actividad física y están especialmente indicados en la taquicardia sinusal y la fibrilación auricular.
La fibrilación auricular es una complicación frecuente de la estenosis mitral, especialmente en personas mayores. El riesgo de tromboembolia en presencia de fibrilación auricular aumenta significativamente (la supervivencia a los 10 años es del 25 % en pacientes, en comparación con el 46 % en pacientes con ritmo sinusal).
Están indicados los anticoagulantes indirectos (warfarina, dosis inicial 2,5-5,0 mg, bajo control del INR);
- todos los pacientes con estenosis mitral complicada con fibrilación auricular (forma paroxística, persistente o permanente);
- pacientes con antecedentes de eventos embólicos, incluso con ritmo sinusal conservado;
- pacientes con un trombo en la aurícula izquierda;
- pacientes con estenosis mitral grave y aquellos pacientes cuyo tamaño de la aurícula izquierda sea > 55 mm.
El tratamiento se realiza bajo control del INR, cuyos niveles objetivo son de 2 a 3. Si el paciente presenta complicaciones embólicas a pesar del tratamiento anticoagulante, se recomienda añadir ácido acetilsalicílico en dosis de 75-100 mg/día (alternativas como dipiridamol o clopidogrel). Cabe destacar que no se han realizado ensayos controlados aleatorizados sobre el uso de anticoagulantes en pacientes con estenosis mitral; las recomendaciones se basan en la extrapolación de datos obtenidos en cohortes de pacientes con fibrilación auricular.
Dado que el desarrollo de fibrilación auricular en un paciente con estenosis mitral se acompaña de descompensación, el tratamiento dirigido a ralentizar el ritmo ventricular es de vital importancia. Como ya se mencionó, los betabloqueantes, el verapamilo o el diltiazem pueden ser los fármacos de elección. También se puede utilizar digoxina, pero su estrecho intervalo terapéutico y su menor capacidad para prevenir la aceleración de la frecuencia cardíaca durante el ejercicio limitan su uso en comparación con los betabloqueantes. La cardioversión eléctrica también tiene una utilidad limitada en la fibrilación auricular persistente, ya que sin tratamiento quirúrgico, la probabilidad de recaída es muy alta.
Tratamiento quirúrgico de la estenosis mitral
El principal método de tratamiento de la estenosis mitral es quirúrgico, ya que hoy en día no existe ningún tratamiento farmacológico que pueda frenar la progresión de la estenosis.
Los pacientes con síntomas más graves o evidencia de hipertensión arterial pulmonar requieren valvulotomía, comisurotomía o reemplazo valvular.
El procedimiento de elección es la valvuloplastia mitral percutánea con balón. Este es el principal método de tratamiento quirúrgico de la estenosis mitral. Además, se utilizan la comisurotomía abierta y el reemplazo valvular mitral.
La valvulotomía percutánea con balón es la técnica preferida para pacientes jóvenes, pacientes mayores que no toleran procedimientos más invasivos y pacientes sin calcificación valvular significativa, deformidad subvalvular, trombos en la aurícula izquierda o insuficiencia mitral significativa. En este procedimiento, bajo guía ecocardiográfica, se introduce un balón a través del tabique interauricular desde la aurícula derecha a la izquierda y se infla para separar las valvas fusionadas de la válvula mitral. Los resultados son comparables a los de procedimientos más invasivos. Las complicaciones son poco frecuentes e incluyen insuficiencia mitral, embolia, perforación del ventrículo izquierdo y comunicación interauricular, que probablemente persista si la diferencia de presión interauricular es grande.
La valvuloplastia mitral percutánea con balón está indicada para los siguientes grupos de pacientes con un área del orificio mitral inferior a 1,5 cm 2:
- pacientes descompensados con características favorables para la valvuloplastia mitral percutánea (clase I, nivel de evidencia B);
- pacientes descompensados con contraindicaciones para el tratamiento quirúrgico o alto riesgo quirúrgico (clase I, nivel de evidencia! IC);
- en caso de corrección quirúrgica primaria planificada del defecto en pacientes con morfología valvular no adecuada, pero con características clínicas satisfactorias (clase IIa, nivel de evidencia C);
- Pacientes “asintomáticos” con características morfológicas y clínicas adecuadas, alto riesgo de complicaciones tromboembólicas o alto riesgo de descompensación de los parámetros hemodinámicos;
- con antecedentes de complicaciones embólicas (clase IIa, nivel de evidencia C);
- con fenómeno de ecocontraste espontáneo en la aurícula izquierda (clase IIa, nivel de evidencia C);
- con fibrilación auricular permanente o paroxística (clase IIa, nivel de evidencia C);
- con presión sistólica de la arteria pulmonar mayor de 50 mmHg (clase IIa, nivel de evidencia C);
- cuando se requieren cirugías mayores no cardíacas (clase IIa, nivel de evidencia C);
- en caso de planificación del embarazo (clase IIa, nivel de evidencia C).
Las características adecuadas para la valvuloplastia mitral percutánea son la ausencia de las siguientes características:
- Clínica: edad avanzada, antecedentes de comisurotomía, insuficiencia cardíaca clase funcional IV, fibrilación auricular, hipertensión pulmonar grave;
- Morfológico: calcificación valvular mitral de cualquier grado, evaluada mediante fluorografía, área valvular mitral muy pequeña, insuficiencia tricuspídea severa.
Los pacientes con enfermedad subvalvular grave, calcificación valvular o trombos en la aurícula izquierda pueden ser candidatos a una comisurotomía, en la que las valvas fusionadas de la válvula mitral se separan mediante un dilatador que se introduce a través de la aurícula y el ventrículo izquierdos (comisurotomía cerrada) o manualmente (comisurotomía abierta). Ambos procedimientos requieren una toracotomía. La elección depende de la situación quirúrgica y del grado de fibrosis y calcificación.
La cirugía plástica (comisurotomía abierta) o el reemplazo de la válvula mitral se realiza para las siguientes indicaciones de clase I.
En presencia de insuficiencia cardiaca III-IV FC y estenosis mitral moderada o severa en los casos en que:
- no se puede realizar valvuloplastia con balón mitral;
- La valvuloplastia mitral con balón está contraindicada debido a un trombo en la aurícula izquierda a pesar del uso de anticoagulantes, o debido a una insuficiencia mitral concomitante moderada o grave;
- La morfología de la válvula no es adecuada para la valvuloplastia con balón mitral.
En estenosis mitral moderada a grave y regurgitación mitral concomitante moderada a grave (el reemplazo valvular está indicado si la reparación valvular no es posible).
El reemplazo valvular es un último recurso. Se prescribe a pacientes con un área valvular mitral < 1,5 cm² , síntomas moderados a graves y patología valvular (p. ej., fibrosis) que impide el uso de otros métodos.
El reemplazo valvular mitral es aconsejable (indicaciones de clase IIa) en casos de estenosis mitral grave e hipertensión pulmonar grave (presión sistólica de la arteria pulmonar superior a 60 mmHg), síntomas de insuficiencia cardíaca de clase I-II, a menos que se sugiera una valvuloplastia con balón mitral o un reemplazo valvular mitral. Los pacientes con estenosis mitral que no presenten síntomas de descompensación deben ser examinados anualmente. El examen incluye la recopilación de quejas, anamnesis, examen, radiografía de tórax y ECG. Si el estado del paciente ha cambiado durante el período anterior o los resultados del examen anterior indican estenosis mitral grave, está indicada la ecocardiografía. En todos los demás casos, no es necesaria la ecocardiografía anual. Si el paciente se queja de palpitaciones, se recomienda la monitorización del ECG (Holter) de 24 horas para detectar paroxismos de fibrilación auricular.
Durante el embarazo, las pacientes con estenosis leve o moderada solo pueden recibir tratamiento farmacológico. El uso de diuréticos y betabloqueantes es seguro. Si es necesario un tratamiento anticoagulante, se prescriben inyecciones de heparina, ya que la warfarina está contraindicada.
Prevención
El aspecto más importante del tratamiento posterior de los pacientes con estenosis mitral es la prevención de las recaídas de la fiebre reumática con penicilinas de liberación prolongada, prescritas de por vida, así como a todos los pacientes tras la corrección quirúrgica del defecto (incluida la prevención de la endocarditis infecciosa). La bencilpenicilina benzatínica se prescribe en dosis de 2,4 millones de U para adultos y 1,2 millones de U para niños, por vía intramuscular una vez al mes.
A todos los pacientes con estenosis mitral se les indica la prevención secundaria de las recaídas de fiebre reumática. Además, a todos los pacientes se les indica la prevención de la endocarditis infecciosa.
Los pacientes asintomáticos sólo requieren profilaxis contra la fiebre reumática recurrente [p. ej., inyecciones intramusculares de bencilpenicilina (sal sódica de penicilina G estéril) 1,2 millones de unidades cada 3 o 4 semanas] hasta los 25-30 años de edad y profilaxis de la endocarditis antes de procedimientos riesgosos.
Pronóstico
La evolución natural de la estenosis mitral varía, pero el tiempo transcurrido entre la aparición de los síntomas y la discapacidad grave es de aproximadamente 7 a 9 años. El resultado del tratamiento depende de la edad del paciente, su estado funcional, la hipertensión arterial pulmonar y el grado de fibrilación auricular. Los resultados de la valvulotomía y la comisurotomía son equivalentes, y ambos métodos restauran la función valvular en el 95 % de los pacientes. Sin embargo, la función se deteriora con el tiempo en la mayoría de los pacientes, y muchos requieren una segunda intervención. Los factores de riesgo de muerte incluyen la fibrilación auricular y la hipertensión pulmonar. La causa de muerte suele ser insuficiencia cardíaca o embolia pulmonar o cerebrovascular.
La estenosis mitral suele progresar lentamente y presenta un largo periodo de compensación. Más del 80% de los pacientes sobreviven 10 años sin síntomas ni signos moderados de ICC (CF I-II según NUHA). La tasa de supervivencia a 10 años en pacientes descompensados y no operados es significativamente menor y no supera el 15%. Con el desarrollo de hipertensión pulmonar grave, la supervivencia media no supera los 3 años.
 [ 74 ]
[ 74 ]

