Médico experto del artículo.
Nuevos artículos
Inflamación de la articulación de la mandíbula
Último revisado: 29.06.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
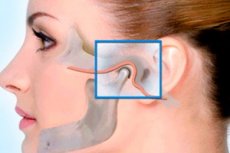
La inflamación de cualquier articulación se llama artritis, la inflamación de la articulación de la mandíbula es la artritis de la articulación temporomandibular que conecta la mandíbula inferior al hueso temporal de la base del cráneo. [ 1 ]
Epidemiología
Se estima que la prevalencia de diversas formas de trastornos de la articulación temporomandibular en la población adulta es del 5 al 12% y son dos veces más comunes en mujeres.
En adultos y niños con artritis reumatoide, la articulación de la mandíbula se ve afectada en el 17-26% de los casos, aunque las quejas sobre esta articulación están presentes en más de la mitad de los pacientes.
Causas inflamación de la articulación mandibular
Cabe destacar que las formas y tamaños de las superficies articulares que se articulan en la articulación temporomandibular (la cabeza articular de la mandíbula (al final de su cóndilo), cubierta de cartílago fibroso, la fosa mandibular del hueso temporal y el tubérculo articular de su apófisis cigomática) no se corresponden entre sí, por lo que esta articulación es incongruente. La presencia de un disco articular cartilaginoso entre la cabeza de la mandíbula y la superficie articular del hueso temporal permite que esta articulación se mueva en los ejes vertical, sagital y transversal.
Las causas de la inflamación de la mandíbula (temporomandibular o ATM) pueden estar relacionadas con el desarrollo de artropatía inflamatoria o pueden ser secundarias a su disfunción - trastornos de la articulación temporomandibular.
Los principales tipos se distinguen como: artritis infecciosa (bacteriana) o séptica, artritis traumática y artritis reumatoide de la articulación temporomandibular.
La infección de la articulación temporomandibular se produce como resultado de la diseminación local o hematógena de bacterias patógenas (Staphylococcus aureus, Streptococcus, Pseudomonas aeruginosa, Haemophilus influenzae) desde el foco primario hacia la membrana sinovial, bien vascularizada, de la articulación y, posteriormente, hacia su cápsula. Los focos primarios distantes pueden ser: otitis media purulenta crónica, empiema de la apófisis mastoides del hueso temporal (mastoiditis), linfadenitis (inflamación de los ganglios linfáticos) de la cara y el cuello, inflamación purulenta odontogénica del periostio mandibular (periostitis) u osteomielitis odontogénica crónica.
En casos raros, un traumatismo agudo en el oído, una fractura o lesión en la mandíbula inferior, una extracción difícil de las muelas del juicio o de las muelas del juicio y una intubación traqueal pueden provocar artritis traumática de la articulación de la mandíbula.
La articulación temporomandibular también se ve afectada por la artritis reumatoide, incluida la artritis reumatoide juvenil (que, por razones desconocidas, se manifiesta antes de los 16 años), con otros signos típicos de la enfermedad. Sin embargo, es muy poco frecuente que se presente en las primeras etapas de la enfermedad. [ 2 ]
Factores de riesgo
Los principales factores de riesgo para la inflamación de la articulación de la mandíbula (infecciosa, traumática y artritis reumatoide) se consideran:
- Lesiones (fracturas, heridas, quemaduras) en la mandíbula y el hueso temporal;
- Extracción de dientes y bruxismo durante el sueño
- Trastornos de la articulación temporomandibular (incluidos dolor muscular y disfunción de la mandíbula, con una variedad de signos y síntomas clínicos que afectan los músculos masticatorios, los dientes, la lengua, la articulación temporomandibular y/o los tejidos de soporte);
- Enfermedad articular preexistente;
- Enfermedades sistémicas y autoinmunes (LES, poliartritis);
- Sistema inmunológico débil, diabetes y alcoholismo relacionados con inmunosupresión y uso prolongado de corticosteroides sistémicos.
Patogenesia
El mecanismo de desarrollo del proceso inflamatorio depende de su etiología.
En el caso de la artritis infecciosa (séptica), la patogenia está asociada con la penetración de patógenos en la articulación y su rápida multiplicación, después de lo cual, como resultado de su adhesión a las glicoproteínas del plasma y la matriz extracelular, se produce una activación del complejo de proteínas sanguíneas protectoras (sistema del complemento), inmunidad humoral y adaptativa con el desarrollo de una reacción inflamatoria aguda.
Las células endoteliales y los fibroblastos sinoviales liberan citocinas inflamatorias (IL-1, IL-6), factor de necrosis tumoral extracelular (TNF-α) y óxido nítrico en la membrana sinovial, con migración de leucocitos (neutrófilos y macrófagos) al foco de la lesión. Se produce una mayor fagocitosis del agente infeccioso, pero debido a la entrada de células inflamatorias en la membrana sinovial, puede producirse daño al cartílago y al hueso, con posible destrucción de la articulación.
En las artropatías inflamatorias autoinmunes (artritis reumatoide), la cascada inflamatoria neutrofílica se debe a la activación del sistema inmunitario, que percibe sus propias células como antígenos y ataca los tejidos sanos que recubren las articulaciones. Ambas articulaciones mandibulares pueden verse afectadas.
Síntomas inflamación de la articulación mandibular
Los primeros signos de inflamación de la articulación de la mandíbula son su rigidez después de largos períodos de descanso y rigidez.
La artritis infecciosa (séptica) de la articulación temporomandibular se manifiesta por fiebre, hinchazón e hiperemia de los tejidos blandos circundantes, alteración de la sensibilidad de la piel en la zona de la articulación, dolor (que aumenta al presionar e intentar abrir la boca), trismo (apertura limitada de la boca) y trastorno agudo de la mordida.
La artritis séptica purulenta se caracteriza por mareos, masas en la zona articular y estrechamiento del canal auditivo externo con pérdida auditiva.
En la artritis traumática, los síntomas incluyen dolor y movilidad restringida de la mandíbula inferior.
En la artritis reumatoide de la ATM, los pacientes se quejan de dolor mandibular (así como en oídos, cuello u ojos), rigidez mandibular, limitación del rango de movimiento mandibular y crujidos o crujidos en la articulación. Las personas con artritis reumatoide mandibular suelen experimentar síntomas de la enfermedad en otras articulaciones antes de sentirlos en la mandíbula. Además, la artritis reumatoide puede causar síntomas extraarticulares, como fatiga, fiebre y pérdida de apetito. [ 3 ]
Complicaciones y consecuencias
La artritis séptica de la articulación de la mandíbula puede dar complicaciones en forma de cambios degenerativos secundarios como destrucción de las superficies articulares de la articulación, estrechamiento del espacio articular, formación de osteofitos marginales, así como fusión fibrosa u ósea de las superficies articulares: anquilosis de la articulación temporomandibular.
La artritis reumatoide de la articulación mandibular en la infancia puede causar destrucción ósea, cambios erosivos en la articulación con destrucción del cóndilo mandibular, lo que conlleva un crecimiento deficiente de la mandíbula, maloclusión en la región anterior y deformidad facial. Las principales consecuencias negativas en la edad adulta (si no se tratan a tiempo) son el tinnitus y los problemas dentales, incluyendo el desgaste acelerado de los dientes.
Diagnostico inflamación de la articulación mandibular
Con base en el cuadro clínico, datos de imágenes y pruebas de laboratorio, se realiza un diagnóstico preciso de la inflamación de la articulación temporomandibular.
El diagnóstico instrumental consiste en radiografías panorámicas de mandíbula, tomografía computarizada y resonancia magnética de la articulación temporomandibular. Las lesiones tempranas de la articulación en la artritis reumatoide solo pueden visualizarse mediante tomografía computarizada de haz cónico.
Ver - Diagnóstico radiográfico de los trastornos de la articulación temporomandibular
Se requieren las siguientes pruebas: hemograma, COE, proteína C reactiva, factor reumatoide en sangre y concentración de anticuerpos. También se realiza aspiración de líquido sinovial y cultivo bacteriológico.
Diagnóstico diferencial
El diagnóstico diferencial incluye fractura, ostitis y osteomielitis de la mandíbula; cóndilo mandibular hipertrófico; condromatosis sinovial; neuralgia del nervio facial o laríngeo superior; síndrome de dolor musculofacial, disfunción de la articulación temporomandibular (síndrome de Kosten), inflamación de las glándulas salivales y neoplasias.
¿A quién contactar?
Tratamiento inflamación de la articulación mandibular
Los antibióticos para la inflamación de la articulación mandibular (ceftriaxona, vancomicina, bencilpenicilina [sal sódica de penicilina G] y otros) se administran por vía parenteral cuando se diagnostica artritis infecciosa (séptica). Para más información, consulte: antibióticos para el tratamiento de la artritis.
Se aspiran y drenan los abscesos y, una vez controlada la infección, se realizan ejercicios de apertura activa de la boca para prevenir la formación de cicatrices y limitar la movilidad de la mandíbula.
Los medicamentos para el dolor y la inflamación (por vía oral y por inyección) son antiinflamatorios no esteroides (AINE): diclofenaco sódico (Naclofen), ibuprofeno, indometacina, celecoxib, ketoprofeno, etc.
Lea también:
El tratamiento de la artritis reumatoide de la articulación de la mandíbula es similar al tratamiento de la artritis reumatoide de otras articulaciones: se utilizan medicamentos antirreumáticos modificadores de la enfermedad (metotrexato, leflunomida, sulfalazina, etc.) y medicamentos que contienen anticuerpos monoclonales inhibidores del TNF-α ( rituximab, abatacept, etc.).
- Para más información véase: - Artritis reumatoide: tratamiento
La artritis traumática de esta articulación se trata con corticosteroides sistémicos, por vía oral o en forma de inyecciones intraarticulares; tomar AINE, hacer compresas frías o calientes.
Se utilizan tratamientos fisioterapéuticos: ultrafonoforesis, electroestimulación y terapia de ondas de choque. Más información en el artículo: fisioterapia para enfermedades articulares.
Si la terapia farmacológica no produce el resultado deseado, se utiliza el tratamiento quirúrgico, como la artrocentesis, la artroscopia (durante la cual se lava la cápsula articular, se repara el disco, se eliminan las exostosis, etc.), la condilotomía (apertura) de la cabeza articular de la mandíbula, la cirugía articular abierta (artrotomía), la artroplastia de la ATM. [ 4 ]
Prevención
En el caso de la inflamación de las articulaciones de la mandíbula, no existen medidas preventivas especiales y no siempre es posible prevenirla, por ejemplo, en la artritis reumatoide.
Los expertos recomiendan utilizar un protector bucal durante la noche si aprietas las mandíbulas o rechinas los dientes mientras duermes.
Pronóstico
Para algunas personas, la artritis de la articulación temporomandibular es un problema temporal que desaparece tras el tratamiento. Sin embargo, para otras, es una afección crónica que afecta negativamente la calidad de vida. Sin embargo, cabe destacar que mejora significativamente el pronóstico. La inflamación de la articulación mandibular requiere un diagnóstico temprano y un tratamiento oportuno.

