Médico experto del artículo.
Nuevos artículos
Leucodermia: causas, síntomas, tratamiento
Último revisado: 12.07.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
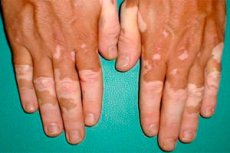
La leucodermia, al igual que los leucocitos, la leucemia y el esparadrapo, es un término de etiología griega, y leukos significa "blanco". Aunque, hay que admitirlo, si no se sabe qué es la leucodermia, el nombre de esta enfermedad de la piel (similar al cáncer de sangre, la leucemia) resulta inquietante.
Quizás por ello los dermatólogos suelen utilizar nombres como hipopigmentación, hipocromía o hipomelanosis en los casos de leucodermia.
Cuatro pigmentos intervienen en la coloración de la piel (pigmentación), pero la melanina es la más importante. Su síntesis y acumulación se produce en células específicas: los melanocitos. El material inicial de la melanogénesis es el aminoácido esencial tirosina. La tirosina entra al cuerpo desde el exterior, pero bajo la influencia de las hormonas hipofisarias y la enzima fenilalanina-4-hidroxilasa, puede formarse a partir del aminoácido L-fenilalanina, presente en las proteínas del tejido muscular. Cuando se produce una falla en este complejo proceso bioquímico, los queratinocitos (las células principales de la epidermis) dejan de recibir melanina y se produce discromía (un trastorno de la pigmentación de la piel). Uno de estos trastornos es la disminución de la cantidad de melanina o su ausencia total en la piel (leucodermia).
 [ 1 ]
[ 1 ]
Causas de la leucodermia
A pesar de que la ciencia conoce el mecanismo bioquímico de los trastornos de la pigmentación de la piel (trastornos del metabolismo de los aminoácidos), las causas de la leucodermia en muchos casos siguen sin estar claras.
Según algunos expertos, la hipomelanosis es una discromía secundaria. Otros distinguen entre hipocromía primaria, secundaria, adquirida y congénita. Actualmente, la mayoría considera que diversas inflamaciones dermatológicas, así como trastornos del sistema nervioso o endocrino, son las causas de esta enfermedad. Algunos dermatólogos dividen las causas de la leucodermia en dos grupos: el primero incluye todas las infecciones y el segundo, las causas desconocidas.
La forma principal de hipomelanosis es la hipocromía química y la leucodermia medicamentosa. La leucodermia química, también llamada profesional, se diagnostica en personas que se ven obligadas a manipular constantemente productos químicos que tienen efectos negativos en la piel durante su trabajo. Por ejemplo, la hipopigmentación puede ser causada por la hidroquinona y sus derivados, que se utilizan en la producción de caucho, plásticos y tintes. La hipocromía medicamentosa también se debe al efecto de algunos fármacos.
La leucodermia primaria es una patología dermatológica tan común como el vitíligo. Los especialistas siguen trabajando para descubrir las causas exactas del vitíligo, y hasta el momento se han aceptado dos versiones de la etiología de esta forma de hipocromía: congénita (es decir, genética) y autoinmune.
Entre las formas congénitas de leucodermia, que se manifiestan en la infancia y desaparecen sin dejar rastro en la edad adulta, cabe destacar la incontinencia acromática de pigmento o hipomelanosis de Ito. Esta patología se manifiesta como manchas incoloras de diversas formas, dispersas por todo el cuerpo y que forman diversos patrones con límites bien definidos. Entre las formas autosómicas dominantes poco frecuentes de hipomelanosis primaria se incluyen el albinismo incompleto (piebaldismo) y el albinismo completo, que las personas deben soportar durante toda su vida.
La leucodermia secundaria no es una enfermedad independiente, sino solo uno de los síntomas o consecuencias de otra patología. Por ejemplo, la leucodermia sifilítica, que suele manifestarse seis meses después de la infección por esta enfermedad venérea, se refiere específicamente a la hipocromía secundaria. La pérdida de pigmento melanina por erupciones cutáneas cuando el organismo se ve afectado por el agente causal de la sífilis, el treponema pálido, es un signo clave de la sífilis secundaria.
La situación es similar con la leucodermia leprosa. El síntoma de la lepra son manchas rosadas-rojizas con un borde que se desvanecen a medida que la enfermedad infecciosa progresa, para luego perder su color y atrofiarse. Las lepras pigmentadas (manchas en la piel) en la lepra tuberculoide son mucho más claras que el resto de la piel desde el inicio de la enfermedad.
Afortunadamente, la causa de la hipocromía secundaria es más común en la mayoría de los casos. Aparecen manchas decoloradas en la piel donde antes había erupciones de diversa índole en personas que padecen enfermedades dermatológicas como queratomicosis (liquen escamoso, versicolor, rosado), eccema seborreico, tricofitosis, psoriasis, parapsoriasis, neurodermatitis focal, etc. Es decir, la pérdida de melanina en ciertas zonas de la piel es resultado de las lesiones primarias.
Los síntomas típicos de la llamada leucodermia solar, etiológicamente asociada también a otras enfermedades de la piel (con mayor frecuencia al liquen), se manifiestan por manchas despigmentadas que sustituyen a diversas erupciones bajo la influencia de la luz solar. Por cierto, muchos dermatólogos están convencidos de que los rayos ultravioleta contribuyen a la regresión de las erupciones cutáneas. Si bien las manchas despigmentadas permanecen en la piel durante mucho tiempo, ya no causan descamación ni picazón.
Síntomas de leucodermia
El síntoma principal de la leucodermia es la aparición de manchas decoloradas de diversas formas, tamaños, tonos y ubicaciones en la piel. En algunos casos, los bordes de las zonas de la piel con deficiencia de melanina están enmarcados por un borde de color más intenso.
Los síntomas de la leucodermia sifilítica incluyen variedades como la reticulada, la jaspeada y la moteada. En el primer caso, pequeñas manchas despigmentadas se fusionan formando una malla que se localiza en el cuello y se denomina "collar de Venus". En la hipomelanosis sifilítica jaspeada, las manchas blanquecinas no tienen límites definidos y parecen difuminarse. La leucodermia sifilítica moteada se presenta como un gran número de manchas claras, redondas u ovaladas, prácticamente idénticas en tamaño sobre un fondo de piel más oscura. Estas manchas pueden aparecer tanto en la zona del cuello como en la piel de otras partes del cuerpo.
Localización de los síntomas de la leucodermia leprosa: caderas, zona lumbar, glúteos y brazos. Esta hipocromía se comporta de forma diferente: puede persistir durante años sin cambios, afectar nuevas zonas del cuerpo o desaparecer por sí sola, con posibilidad de recaídas a distancia.
El síntoma de leucodermia en el lupus eritematoso sistémico crónico es inherente a la forma discoide de esta enfermedad autoinmune. En la tercera etapa de la dermatosis lúpica, aparecen manchas blancas con atrofia cicatricial característica en el centro del exantema.
La leucodermia esclerodermia (liquen escleroso atrófico) es una discromía secundaria y se presenta como pequeñas manchas claras, localizadas principalmente en el cuello, los hombros y la parte superior del pecho. En la neurodermatitis (dermatitis atópica), pueden aparecer manchas blancas en el lugar de erupciones y rasguños. Este es quizás uno de los pocos casos en los que, tras el tratamiento exitoso de esta enfermedad cutánea neurógena-alérgica, se recupera su color normal de forma gradual y sin medicación.
Sin embargo, la restauración de la pigmentación normal en las zonas decoloradas de la piel en el vitíligo es un caso poco frecuente. En esta hipomelanosis, que no causa otros síntomas, las zonas de piel sin color tienen límites bien definidos, y sus lugares típicos de localización son la parte superior del pecho, la cara, las manos desde la parte posterior, los pies, los codos y las rodillas. A medida que la enfermedad progresa, el área de hipopigmentación aumenta, involucrando al vello que crece en las zonas afectadas de la piel en el proceso patológico.
Entre los síntomas de un tipo tan raro de leucodermia como el piebaldismo, es decir, el albinismo incompleto, están la presencia de un mechón de cabello completamente blanco en la coronilla, manchas blanquecinas en la frente, el pecho, en la zona de las articulaciones de las rodillas y los codos, así como manchas oscuras en áreas de piel descolorida del abdomen, hombros y antebrazos.
Probablemente todos conozcan los síntomas externos del albinismo, que se asemeja más a una anomalía que a una enfermedad. Pero además de los signos obvios, los albinos presentan nistagmo (movimientos rítmicos involuntarios de los globos oculares), fotofobia y pérdida funcional de la visión en uno o ambos ojos (ambliopía) debido al subdesarrollo congénito del nervio óptico. Según los científicos, la incidencia del albinismo en el mundo es de aproximadamente una persona por cada 17 mil. Y la mayoría de las personas con esta forma congénita de leucodermia nacen en África, al sur del desierto del Sahara.
Diagnóstico de la leucodermia
Para determinar la patología dermatológica en casos de sífilis o lupus, lo principal es el diagnóstico de estas enfermedades. El diagnóstico de leucodermia se basa en un examen exhaustivo del paciente, que incluye un examen minucioso de la piel, unanálisis bioquímico de sangre detallado, una dermatoscopia, la diferenciación del cuadro clínico de la enfermedad y la recopilación de anamnesis, incluyendo a los familiares más cercanos. El médico también debe averiguar qué medicamentos tomaba la persona y la relación de su trabajo con los productos químicos.
El examen de la piel en la leucodermia primaria o secundaria permite al dermatólogo determinar la naturaleza de la hipomelanosis e identificar su etiología.
Un método auxiliar para el diagnóstico de la leucodermia es el diagnóstico luminiscente con lámpara de Wood, que permite detectar lesiones invisibles. Sin embargo, según los propios médicos, el diagnóstico luminiscente solo es aplicable ante la sospecha de liquen y no garantiza un diagnóstico correcto en caso de hipocromía.
¿A quién contactar?
Tratamiento de la leucodermia
En casos de leucodermia solar o hipocromía inducida por fármacos, no se requiere tratamiento, ya que la despigmentación de la piel en las zonas afectadas se resuelve con el tiempo.
No existe tratamiento para la leucodermia química como tal, y lo principal aquí es eliminar el factor provocador, es decir, detener el contacto con las sustancias químicas que provocaron el trastorno de la pigmentación.
El tratamiento de la hipocromía sifilítica o leucodermia en el lupus se asocia al tratamiento general de la enfermedad subyacente con la ayuda de medicamentos adecuados.
El tratamiento de la leucodermia secundaria se determina según la enfermedad dermatológica específica que haya causado hipocromía y es prescrito por un médico de forma individualizada, con diversos medicamentos de uso interno y externo: glucocorticosteroides y furocumarinas, sustitutos sintéticos de los aminoácidos naturales tirosina y fenilalanina, etc. Se prescriben vitaminas del grupo B, A, C y PP. En el tratamiento del vitíligo, se practica ampliamente la terapia PUVA especial: la aplicación de sustancias fotoactivas (psoralenos) en la piel mediante irradiación con rayos ultravioleta suaves de onda larga. Sin embargo, este método de tratamiento no ayuda a todos los pacientes a eliminar la leucodermia.
Prevención de la leucodermia
Dado que la tirosina es necesaria para la síntesis de melanina, se recomienda consumir alimentos que contengan este aminoácido para prevenir la leucodermia. A saber:
- cereales (especialmente mijo, avena, trigo sarraceno);
- carne, hígado, huevos;
- leche y productos lácteos (mantequilla, queso);
- pescados de mar y mariscos;
- aceites vegetales;
- calabaza, zanahorias, remolachas, tomates, rábanos, coliflor, espinacas;
- legumbres (frijoles, soja, lentejas, garbanzos);
- pasas, dátiles, plátanos, aguacates, arándanos;
- nueces, avellanas, cacahuetes, pistachos, almendras, semillas de sésamo y de lino, semillas de calabaza y de girasol
El pronóstico de curación de la leucodermia es desfavorable, ya que hasta el momento no se ha podido encontrar una forma fiable y eficaz de normalizar el proceso de melanogénesis.
Por lo tanto, nadie puede predecir a qué conducirá la deficiencia de pigmentación de la piel en cada caso específico.

