Médico experto del artículo.
Nuevos artículos
Osteofitos marginales
Último revisado: 29.06.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
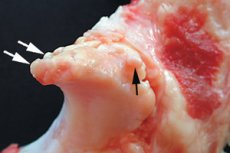
Existen muchos tipos de crecimientos óseos. Si estos crecimientos se forman en las partes terminales como un sobrecrecimiento marginal debido a cargas deformantes o a un trastorno del metabolismo del calcio, se denominan "osteofitos marginales". El problema puede ser asintomático, pero con mayor frecuencia se presenta una limitación de la movilidad y dolor en la articulación afectada. En general, los osteofitos marginales son un indicador radiológico específico de procesos degenerativos; su aparición se asocia con el desarrollo de cambios involutivos en el tejido óseo. [ 1 ]
Epidemiología
La causa más común de la formación de osteofitos marginales es la osteoartritis. Entre las manifestaciones más frecuentes de esta patología se encuentran el dolor en la articulación afectada y la rigidez matutina. Al moverse, el dolor puede disminuir ligeramente, pero al anochecer vuelve a aumentar, debido a la carga.
La predisposición genética no es infrecuente. En promedio, los síntomas aparecen entre los 40 y los 50 años. Los hombres son más propensos a la aparición temprana de síntomas. En las mujeres, los signos de osteofitos marginales se detectan algo más tarde, pero son más pronunciados; en particular, el síndrome de dolor es más intenso y visible. El problema suele manifestarse con la llegada de la menopausia.
Causas osteofitos marginales
La causa más común de la formación de osteofitos marginales son los trastornos metabólicos. A menudo, estos crecimientos surgen debido al aumento de cargas en una articulación específica, lo que conlleva daño al cartílago. Otras causas probables incluyen un traumatismo directo en la articulación o la columna vertebral. [ 2 ]
Los especialistas señalan las principales causas de la patología:
- Cambios inflamatorios en el tejido óseo;
- Cambios degenerativos;
- Fracturas óseas;
- Permanencia forzada prolongada en una posición;
- Procesos tumorales;
- Disrupción endocrina.
Entre las patologías inflamatorias, la más común es la osteomielitis, una enfermedad que afecta todos los componentes óseos, desde el periostio hasta la médula ósea. La inflamación es provocada por la flora bacteriana supurante o por Mycobacterium tuberculosis. Las principales causas de osteomielitis son: fracturas óseas expuestas, focos de infección crónica e incumplimiento de las recomendaciones para el manejo seguro de las operaciones de osteosíntesis. La enfermedad afecta con mayor frecuencia el fémur, el húmero, la tibia y la mandíbula superior e inferior.
Los procesos intraóseos degenerativos se desarrollan en el contexto de cambios tisulares relacionados con la edad y cargas excesivas en la zona articular. Las causas pueden ser la espondilosis deformante o la osteoartrosis.
A menudo, los osteofitos marginales se forman tras comprometer la integridad del segmento central del hueso. En la zona de la fractura, con el tiempo se forma un callo de tejido conectivo óseo específico, que posteriormente es reemplazado por tejido osteoide. Durante la regeneración, en el círculo de elementos óseos desplazados y el tejido del callo, surgen osteofitos, conocidos como postraumáticos. En ocasiones, se forman excrecencias del periostio, que tras desprenderse se osifica y degenera en una formación ósea. Este fenómeno es frecuente en lesiones de la articulación del codo o la rodilla. Los osteofitos también pueden ser causados por desgarros de ligamentos y bursas articulares.
Permanecer en una posición incómoda y forzada durante un tiempo prolongado casi siempre sobrecarga alguna articulación, lo que provoca cambios y destrucción del cartílago y, posteriormente, del hueso, que comienza a crecer con la formación de osteofitos marginales. Además, aumenta el riesgo de desarrollar espondilosis deformante y osteoartritis.
En ocasiones, los osteofitos crecen cuando el hueso se ve afectado por una neoplasia benigna o maligna, o como resultado de metástasis de otras estructuras que se asientan en el hueso. Esto ocurre con mayor frecuencia en pacientes con sarcoma osteogénico, osteocondroma, sarcoma de Ewing, cáncer de mama o cáncer de próstata.
En cuanto a las patologías endocrinas, el crecimiento de osteofitos suele ser provocado por la acromegalia, una enfermedad que se acompaña de un aumento en la síntesis de la hormona del crecimiento. Este trastorno se debe a la formación de una masa benigna en el lóbulo anterior de la hipófisis.
Los osteofitos vertebrales surgen como resultado de una espondilosis deformante. En este trastorno, los crecimientos aparecen en el borde anterior de los cuerpos vertebrales o provienen de las apófisis articulares.
Factores de riesgo
Las cargas regulares sobre las articulaciones, incluida la columna vertebral, con el tiempo provocan la degeneración de las superficies articulares y los discos intervertebrales, así como su desgaste. Si se combinan factores como los cambios relacionados con la edad, las lesiones traumáticas y las curvaturas óseas, el efecto desfavorable sobre las estructuras óseas y las articulaciones aumenta significativamente. El aparato ligamentoso se ve afectado: los ligamentos se engrosan y las sales de calcio se acumulan en ellos. El aumento de la fricción articular acelera el crecimiento de osteofitos.
Los procesos de degeneración tisular comienzan a una edad temprana, aunque estos cambios son graduales y no se manifiestan hasta alrededor de los 50 años. Sin embargo, existen factores conocidos que pueden acelerar este proceso:
- Anomalías congénitas, hereditarias, deformidades;
- Hábitos alimentarios (esto también puede incluir la obesidad);
- Peculiaridades del estilo de vida (hipodinamia, postura incorrecta, posición corporal incorrecta forzada y frecuente, etc.);
- Lesiones (ya sean deportivas, domésticas o laborales).
Patogenesia
La formación de osteofitos marginales comienza con una desregulación de la condrogénesis, que implica la diferenciación de las células condrógenas ubicadas en el periostio, lo que da lugar a la formación de una estructura similar al cartílago llamada condrofito. Posteriormente, el condrofito se osifica para formar un condroosteofito, y toda la estructura finalmente se transforma en hueso para formar un osteofito. [ 3 ], [ 4 ]
Aunque los osteofitos marginales se han identificado como un signo sensible y temprano de lesiones de cartílago en pacientes con osteoartritis, su patogénesis exacta apenas se está comenzando a comprender. Los hallazgos citomorfológicos y los patrones de expresión génica durante la formación de osteofitos se asemejan a los de la consolidación del callo óseo de fractura y la osificación de la placa de crecimiento endocondral. [ 5 ] Recientemente se ha demostrado que la formación de osteofitos y la presencia de lesiones de cartílago son fenómenos físicamente independientes. [ 6 ], [ 7 ] Estudios publicados previamente han demostrado que el crecimiento de osteofitos se debe a la liberación de citocinas del cartílago dañado en lugar de a acciones mecánicas sobre la cápsula articular, que el tejido sinovial desempeña un papel importante en la regulación de la formación de osteofitos y que las citocinas administradas exógenamente pueden inducir o inhibir la formación de osteofitos. [ 8 ]
Los osteofitos de borde suelen formarse tras lesiones traumáticas moderadas o graves, fracturas óseas y cambios degenerativos-distróficos que afectan las articulaciones y la columna vertebral. No es infrecuente que se produzca una reacción inflamatoria que afecte al hueso o al tejido circundante.
En general, un osteofito es una excrecencia patológica del tejido óseo. El término está relacionado con las palabras griegas osteon (hueso) y phyton (espolón, planta). Las excrecencias pueden ser únicas o numerosas, con diferente configuración (espigas finas, formaciones serradas, tubérculos). La estructura de los osteofitos no difiere de la del tejido óseo normal.
Hay crecimientos como este:
- Hueso compacto;
- Hueso-esponjoso;
- Hueso y cartílago;
- Metaplásico.
Los osteofitos óseos compactos están compuestos por la sustancia compacta del hueso. Esta sustancia es muy resistente y soporta un estrés físico intenso, y constituye esencialmente la capa externa del hueso. Además, esta sustancia compacta acumula ciertos elementos químicos, como el fósforo y el calcio. Esta capa ósea se caracteriza por su homogeneidad y está presente en grandes cantidades en el segmento medio de los huesos tubulares.
Los osteofitos compactos óseos se encuentran con mayor frecuencia en los huesos metatarsianos, las falanges de los dedos y los segmentos finales de los huesos tubulares.
Los osteofitos esponjosos óseos se forman a partir de tejido esponjoso, de estructura celular y formado por placas y trabéculas. Esta sustancia, ligera y poco resistente, se encuentra en los segmentos terminales (epífisis) de los huesos tubulares y ocupa casi todo el volumen de las estructuras esponjosas.
Los osteofitos espongiformes óseos se desarrollan bajo la influencia de la sobrecarga en cualquier parte de los huesos esponjosos o tubulares.
Los osteofitos óseos y cartilaginosos aparecen en distorsiones del cartílago, que pueden ser causadas por sobrecarga mecánica, procesos inflamatorios o degenerativos en la articulación, en los que el tejido cartilaginoso se adelgaza y sufre cambios destructivos. Estos crecimientos marginales se encuentran con mayor frecuencia en articulaciones grandes sometidas a carga máxima (p. ej., la articulación de la cadera).
Los osteofitos marginales metaplásicos se forman cuando un tipo celular es reemplazado por otro. El tejido óseo está representado por osteoblastos, osteocitos y osteoclastos. Las estructuras jóvenes productoras de matriz son los osteoblastos, que posteriormente se transforman en osteocitos que pierden su capacidad de dividirse y producir matriz intercelular. Los osteocitos participan en procesos metabólicos y mantienen constante su composición orgánica y mineral. En cuanto a los osteoclastos, su formación está asociada a los leucocitos, y su función principal es la destrucción del tejido óseo envejecido.
La aparición de osteofitos marginales metaplásicos se produce por procesos inflamatorios o infecciosos en el tejido óseo, o por una violación de su regeneración.
Los osteofitos en la columna vertebral se pueden clasificar no solo por su estructura, sino también por su ubicación. Así, los expertos distinguen:
- Osteofitos anteriores o posteriores;
- Osteofitos marginales anterolaterales;
- Osteofitos posterolaterales (especialmente peligrosos cuando se forman en la zona del cuello, por su efecto desfavorable sobre la médula espinal).
Los osteofitos marginales de las placas de cierre son consecuencia de una patología degenerativa-distrófica de la columna vertebral. Surgen como resultado de la compactación de la estructura en el espacio intervertebral (en las partes superior e inferior de los discos intervertebrales). El problema se manifiesta con una sintomatología neurológica pronunciada.
Síntomas osteofitos marginales
Los síntomas más típicos de los osteofitos marginales son:
- Dolor en la articulación afectada (sordo, opresivo, punzante);
- Limitación de las capacidades motoras de la extremidad afectada o de la espalda (se desarrolla gradualmente, aumentando lentamente);
- La curvatura de la articulación;
- Hinchazón de tejidos blandos.
En la etapa inicial de la formación de osteofitos, el paciente no siente dolor. A veces se trata de una simple molestia, ante la cual el paciente no se apresura a consultar con un médico. Generalmente, se recurre a la atención médica solo cuando se desarrolla un proceso degenerativo intenso, se destruye el tejido cartilaginoso o aparece un cuadro clínico pronunciado. Los pacientes se quejan de dolor agudo o sordo, especialmente intenso durante la actividad física. Si se ven afectados los osteofitos marginales anteriores de los cuerpos vertebrales, el dolor en la columna vertebral puede sentirse incluso al toser o estornudar. [ 9 ]
Las sensaciones dolorosas tienden a irradiarse, es decir, a los órganos y articulaciones cercanos, lo que complica considerablemente el diagnóstico. Los osteofitos del borde de los cuerpos vertebrales pueden causar además síntomas inespecíficos como cefalea, mareos, trastornos visuales y auditivos, etc. La aparición de estos signos se debe a la compresión de la red vascular irrigada por los crecimientos.
Los osteofitos marginales grandes en las superficies articulares provocan una alteración significativa de la movilidad articular, asociada a la obstrucción del movimiento por los crecimientos formados. La cápsula articular se engrosa y se desarrollan contracturas: el paciente pierde gradualmente la capacidad de moverse adecuadamente. En casos avanzados, se produce una destrucción completa del cartílago.
Los osteofitos del borde de la rodilla también se manifiestan inicialmente con una ligera molestia. Con el tiempo, las sensaciones se vuelven cada vez más dolorosas y desagradables. Otros signos incluyen:
- Hinchazón en la rodilla;
- Alteraciones de la marcha, cojera.
Se encuentran síntomas similares si aparecen osteofitos marginales en la articulación del tobillo o del fémur.
El síntoma principal que acompaña a los osteofitos marginales de las vértebras lumbares es el dolor que no responde bien al uso de analgésicos convencionales. Con el tiempo, la movilidad de la región lumbar se ve limitada y al paciente le resulta difícil girar el cuerpo de lado y agacharse. En casos graves, la micción puede verse afectada. [ 10 ]
Los osteofitos torácicos marginales se acompañan de los siguientes síntomas patológicos:
- Dolor entre los omóplatos, que a veces se irradia a la escápula, el brazo o el hombro;
- Síndrome de aumento del dolor con la respiración profunda, tos o estornudos;
- Debilidad creciente del brazo del lado afectado.
Los cóndilos femorales pueden verse afectados por una caída directa sobre la rodilla o un golpe fuerte. Los osteofitos del borde de los cóndilos se acompañan de dolor en la articulación de la rodilla, lo que requiere un diagnóstico preciso en caso de lesiones o fracturas. En la mayoría de los casos, la radiografía es suficiente.
Los osteofitos del borde rotuliano se manifiestan por dolor y crujidos en la zona de la rodilla. La intensidad de los síntomas es individual: la cantidad y el tamaño de los crecimientos influyen. Los crecimientos óseos grandes aumentan significativamente el riesgo de daño de meniscos y ligamentos.
Los osteofitos del borde de la cadera pueden dificultar la libertad de movimiento, dificultando la realización de actividades sencillas como levantar la pierna, caminar o permanecer sentado durante largos periodos. Algunos pacientes presentan rigidez, una sensación de incomodidad en la pierna afectada. También pueden presentar dolor en glúteos, muslos y zona lumbar.
Los osteofitos marginales del techo del acetábulo se acompañan de estos signos:
- Dolor en el muslo, zona de la ingle (especialmente en la mañana o después de la actividad física);
- Rigidez, rigidez;
- Dolor al intentar rotar las extremidades inferiores;
- Cojear;
- Crujido;
- Dolor muscular y lumbar;
- Incapacidad para caminar largas distancias.
El osteofito marginal de la tibia se manifiesta por la aparición de un dolor sordo y sordo en la zona de proyección del foco patológico, que se intensifica tras la actividad física, al cargar y al girar. También son característicos la debilidad de los grupos musculares correspondientes, la fatiga rápida, el entumecimiento y el hormigueo, y la inflamación de los tejidos blandos.
Los osteofitos del borde de la articulación del hombro muestran estos signos inespecíficos:
- Dolor con el ejercicio;
- Crujido en el hombro afectado;
- Dolor persistente en reposo;
- Alteración de la movilidad del hombro, restricción de algunos movimientos.
Los osteofitos del borde de las articulaciones interfalángicas se manifiestan con dolor, ardor, hormigueo y entumecimiento en las superficies laterales de las articulaciones interfalángicas distales y dorsolaterales proximales. Simultáneamente, puede presentarse rigidez y disminución del volumen motor de las articulaciones afectadas. Es posible la deformidad de la mano afectada con crecimientos pronunciados.
Complicaciones y consecuencias
Los osteofitos del borde de la región cervical pueden provocar el desarrollo de trastornos vasculares, fuertes dolores de cabeza, mareos, zumbido y tinnitus, alteraciones visuales y fluctuaciones de la presión arterial. Como resultado del crecimiento de estos crecimientos, se produce un estrechamiento del canal espinal, se comprimen los troncos arteriales y los nervios, y aparece una estenosis espinal. [ 11 ] Se presenta un síntoma de "falsa claudicación": el paciente siente dolor persistente, las extremidades inferiores están entumecidas y "desacatan". Las molestias no desaparecen ni siquiera en reposo.
La esclerosis subcondral y los osteofitos marginales a menudo provocan la formación de hernia intervertebral, lo que a su vez provoca la aparición de dolor y disfunción en varios órganos, entumecimiento de las extremidades.
Las principales consecuencias adversas se asocian con el crecimiento constante de osteofitos marginales. El aumento gradual de estos crecimientos conlleva compresión y desplazamiento de tejidos, así como daño mecánico a las estructuras cercanas. Si no se trata, la articulación afectada puede perder completamente su función y el paciente queda incapacitado.
Para prevenir complicaciones, es recomendable buscar ayuda de especialistas desde la etapa inicial de los síntomas. Un médico especializado evaluará los signos patológicos visibles, realizará un examen y diagnosticará el problema mediante un examen completo.
Diagnostico osteofitos marginales
Las medidas diagnósticas comienzan con una exploración clínica directa. Un especialista examina cuidadosamente al paciente, realiza una exploración neurológica, evalúa la función de las terminaciones nerviosas e identifica su posible compresión. Con base en una exploración detallada, el análisis del historial médico y las molestias del paciente, el médico determina las estrategias diagnósticas adicionales.
Se llama especialmente la atención sobre los siguientes signos:
- Dolor articular en movimiento y en reposo, después de la actividad física e independientemente de ella;
- Curvatura articular, deformidades axiales;
- Limitación de la actividad motora, incapacidad para realizar movimientos activos o pasivos.
Pruebas de laboratorio:
- Estudio del líquido sinovial;
- Evaluación de marcadores biomoleculares en suero, líquido articular, licor, etc.
El diagnóstico instrumental suele estar representado por los siguientes procedimientos:
- Radiografía (permite detectar estrechamiento del espacio articular, zonas de osteosclerosis subcondral, osteofitos directamente marginales y signos de osteoporosis subcondral).
- Artroscopia (visualiza estructuras intraarticulares, permite biopsia).
- Artrosonografía (examen ecográfico de las articulaciones).
- Tomografía computarizada (visualización capa por capa de la articulación).
- Resonancia magnética (un procedimiento informativo que no implica exposición a radiación).
- Examen histomorfológico (biopsia de tejido).
Las medidas diagnósticas deben realizarse de forma integral, con un enfoque individualizado del paciente.
Diagnóstico diferencial
El crecimiento excesivo de osteofitos marginales debe distinguirse de las siguientes patologías:
- Artritis aguda;
- Lesiones (rotura de meniscos o ligamentos con hemartrosis, fracturas);
- Patologías infecciosas, artritis microcristalina y otros procesos inflamatorios intraarticulares, hemofilia;
- Enfermedades infecciosas virales, osteoatrosis;
- Cáncer, osteocondroma;
- Gota;
- Otras artritis, artrosis, artropatías;
- Discos herniados.
Para el diagnóstico diferencial, en la mayoría de los casos, la reggenografía es suficiente. En ocasiones, se prescribe adicionalmente una resonancia magnética o computarizada.
¿A quién contactar?
Tratamiento osteofitos marginales
El tratamiento de los osteofitos marginales comienza con el impacto sobre la enfermedad subyacente. El régimen terapéutico estándar incluye los siguientes métodos:
- Tratamiento conservador (eliminación de la inflamación y del síndrome doloroso, restauración del metabolismo local, reparación de tejidos con antiinflamatorios no esteroides, condroprotectores);
- Fisioterapia (a criterio del médico);
- Fisioterapia (ayuda a aliviar los espasmos musculares, mejorar el metabolismo, redistribuir la carga en las articulaciones);
- Masaje;
- Corrección del estilo de vida (erradicación de malos hábitos, desarrollo de un régimen de trabajo y descanso, desarrollo de resistencia al estrés, eliminación de la hipodinámica);
- Uso de dispositivos de soporte y protección, órtesis, corsés, plantillas, etc., según se indique;
- Corrección nutricional (rechazo de alimentos poco saludables, ampliación de la dieta con alimentos vegetales y platos ricos en calcio y magnesio);
- Normalización del peso.
Estos métodos terapéuticos no eliminarán los osteofitos marginales existentes, pero pueden detener la progresión de la patología y aliviar los síntomas. La intervención quirúrgica se realiza para eliminar completamente los osteofitos.
Para aliviar el bienestar del paciente se prescriben los siguientes medicamentos:
- Medicamentos antiinflamatorios no esteroides (Diclofenaco, Ibuprofeno, Ketorol, etc. En forma de comprimidos, cápsulas, ungüentos, inyecciones) para eliminar el dolor y la inflamación;
- Medicamentos corticosteroides (en caso de síndrome de dolor severo, es posible inyectarlos directamente en la cavidad articular);
- Otros analgésicos, antiespasmódicos (Midocalm).
Es importante entender que todos los medicamentos mencionados anteriormente solo alivian el bienestar del paciente. Sin embargo, no pueden eliminar los osteofitos marginales.
Los condroprotectores, como la condroitina, la glucosamina y sus análogos, desempeñan un papel importante en la restauración de la estructura articular. Estos fármacos permiten nutrir los tejidos articulares, detener la degeneración e impulsar la renovación celular. Sin embargo, los condroprotectores solo son eficaces en las etapas iniciales y medias del desarrollo de los osteofitos, y requieren una administración sistemática y prolongada. Para potenciar la acción de los condroprotectores, también se utilizan otros fármacos que optimizan la microcirculación tisular. Para ralentizar la destrucción del cartílago, se utilizan agentes antienzimáticos.
Como terapia complementaria se prescribe:
- Fisioterapia (tratamiento de ondas de choque, electroestimulación automatizada, ultrafonoforesis, ozonoterapia);
- Fisioterapia;
- Ejercicio LFK (mecanoterapia);
- Tracción articular para reducir la tensión en la articulación afectada;
- Atención quiropráctica.
En los casos avanzados más graves, el único método eficaz de tratamiento es la cirugía: osteotomía correctiva, que implica la eliminación de parte del hueso con el crecimiento, o endoprótesis: reemplazo de la articulación afectada por una prótesis.
Prevención
La actividad física regular y dosificada es importante para prevenir la formación de osteofitos marginales. Un entrenamiento deportivo adecuado y ejercicios gimnásticos diarios pueden mejorar la circulación periarticular y optimizar la nutrición tisular. Se recomienda practicar natación, baile, aeróbic y caminar a diario de forma sistemática.
El control del peso corporal es fundamental para una prevención eficaz. El sobrepeso es una vía directa de desarrollo de enfermedades musculoesqueléticas, incluyendo el desarrollo de osteofitos marginales.
Además, no debe levantar ni cargar objetos demasiado pesados ni sobrecargar las articulaciones ni la columna vertebral. No olvide llevar una dieta completa y variada, enriquecida con vitaminas y minerales. Entre los productos especialmente beneficiosos se encuentran las verduras, hortalizas, leche, requesón, quesos duros y mariscos.
El equilibrio hídrico es igualmente importante. Los médicos recomiendan beber agua pura y limpia poco a poco a lo largo del día.
Es necesario abandonar todos los malos hábitos conocidos. Está comprobado que el tabaquismo, así como el abuso del alcohol o la drogadicción, tienen un impacto extremadamente negativo en el estado del sistema óseo y cartilaginoso.
La ropa y el calzado incómodos, así como los tacones altos, pueden provocar gradualmente cambios en las articulaciones. No solo la zona del pie puede verse afectada, sino también otras articulaciones del sistema musculoesquelético.
Pronóstico
El pronóstico de la enfermedad depende de su forma, grado y la puntualidad y calidad del tratamiento. Los osteofitos de borde suelen causar discapacidad. Los casos desatendidos se acompañan de pérdida de la capacidad de moverse y valerse por sí mismos. Con osteofitos significativos en las articulaciones de la rodilla o la cadera, el paciente puede clasificarse en el primer o segundo grupo de discapacidad, según la etapa del proceso patológico y la extensión de la lesión.
Los osteofitos de borde progresan con bastante lentitud. Si se consulta al médico en las primeras etapas de la enfermedad, a menudo es posible detener prácticamente la formación de nuevas neoplasias y preservar la capacidad motora de las articulaciones. Sin tratamiento, el riesgo de cambios irreversibles en la articulación afectada aumenta drásticamente.

