Médico experto del artículo.
Nuevos artículos
Psoriasis en la cara
Último revisado: 04.07.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
La psoriasis puede afectar cualquier parte del cuerpo. La enfermedad se presenta con especial frecuencia en los codos, debajo de las rodillas, en las ingles, las axilas y la cabeza. La psoriasis facial es relativamente poco frecuente, pero causa muchas molestias al paciente, principalmente psicológicas. No se puede ocultar la erupción facial: es visible para todos. Y poca gente sabe que la enfermedad no es contagiosa ni se transmite.
¿Qué necesitas saber sobre la psoriasis facial? ¿Cómo puedes combatirla?
Epidemiología
La psoriasis facial puede manifestarse a cualquier edad, pero con mayor frecuencia se diagnostica antes de los 30 años. En las mujeres, la patología suele detectarse entre los 15 y los 55 años, y en los hombres, entre los 28 y los 55.
En el 70% de los casos, esta enfermedad también está presente en otros miembros de la familia (parientes).
En nuestro país, la incidencia de la psoriasis es inferior al 1%. La enfermedad es más común en los países del norte.
La psoriasis en la cara puede presentarse con la misma frecuencia en pacientes masculinos y femeninos.
Causas psoriasis facial
No existe una explicación generalmente aceptada para el desarrollo de la psoriasis facial. Se considera que la principal causa de la patología es un trastorno metabólico. Sin embargo, los especialistas aún no tienen una opinión unificada sobre el origen de la enfermedad. Solo se plantean teorías, que se consideran suposiciones:
- Las causas pueden ser trastornos autoinmunes, incluidos los de origen genético, transmitidos como rasgo recesivo o autosómico dominante;
- Otras posibles causas incluyen trastornos metabólicos y autoinmunes causados por tensión nerviosa, trastornos alimentarios, enfermedades infecciosas, condiciones climáticas y consumo de alcohol.
Todos los investigadores científicos y médicos coinciden en que la psoriasis facial es una patología polietiológica que no puede tener una sola causa. A menudo, la enfermedad está precedida por una combinación de diversos factores.
 [ 7 ]
[ 7 ]
Factores de riesgo
- Inflamación crónica, enfermedades infecciosas.
- Trastornos de la función metabólica.
- Insuficiencia del sistema endocrino.
- Trastornos inmunológicos.
- Trastornos hormonales (pubertad, embarazo, menopausia, uso prolongado de anticonceptivos).
- Traumatismos y daños en la piel del rostro.
- Trastornos digestivos.
- Estrés regular y a largo plazo.
- Efecto del frío, congelación de la cara.
- Envenenamiento crónico.
- Tomar medicamentos (inhibidores de la ECA, betabloqueantes, AINE, medicamentos antivirales).
- Alcoholismo, consumo excesivo de bebidas alcohólicas.
Patogenesia
Según la teoría del origen autoinmune de la enfermedad, la psoriasis en la cara es el resultado de una reacción específica del organismo a ciertos irritantes, lo que conduce a un desarrollo y proliferación excesivos de células en la superficie de la piel.
La duración media del ciclo de división celular suele ser de unos 25 días. En la psoriasis facial, la división se acelera y el período se acorta en 20 días. Como resultado, las estructuras celulares previas no tienen tiempo de desprenderse, y se observa un engrosamiento y estratificación celular (proliferación), lo que provoca la aparición de una reacción inflamatoria. Las zonas inflamatorias se presentan como protuberancias de color rosa claro, sobre las cuales se forman costras blanquecinas características de tejido superficial muerto.
A medida que los síntomas aumentan, los tubérculos se fusionan entre sí y se convierten en grandes manchas rosadas de diversas formas.
Síntomas psoriasis facial
Los primeros signos son pequeñas manchas inflamadas en la piel del rostro, que con el tiempo aumentan de tamaño y se fusionan, transformándose en pequeños nódulos compactos de color rojizo-rosado. Estos nódulos no son más que pápulas psoriásicas, consideradas la principal manifestación de la psoriasis.
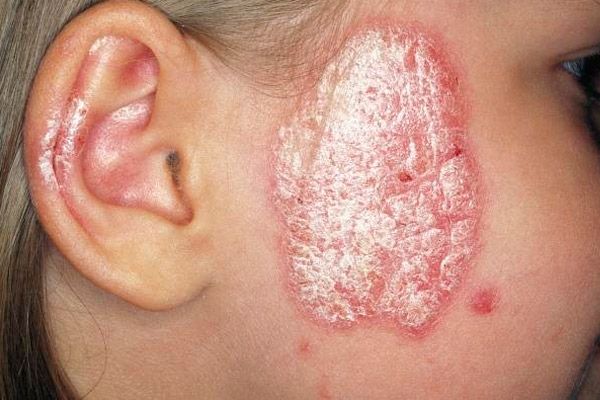
Los nódulos se cubren con costras plateadas y escamosas en muy poco tiempo. Estas se pueden raspar fácilmente de la superficie de la mancha.
En medicina, se acostumbra a prestar atención a tres signos principales y característicos de la psoriasis en la cara:
- El síntoma de la mancha de estearina es la aparición de escamas flexibles de color plata claro en la superficie de los nódulos, que se separan suavemente al rasparlos;
- Un síntoma de la formación de película es la exposición de una superficie roja brillante al intentar raspar las escamas;
- El síntoma de hemorragia puntual ("rocío sanguinolento") es el resultado de los signos mencionados anteriormente, cuando después de que se eliminan las escamas y aparece la película psoriásica, aparece un sangrado puntual.
Los nódulos tienden a crecer rápidamente y unirse con otras pápulas, formando placas, manchas que sobresalen en la superficie de la piel.
La principal localización del exantema son las alas de la nariz y el triángulo nasolabial, las cejas y las áreas superciliares, los párpados, el borde labial y el área frontal.
Etapa
Etapas del desarrollo de la psoriasis en la cara:
- Etapa inicial: aparecen erupciones en la cara, que aumentan gradualmente de tamaño y parecen placas redondas, de color rosado, cubiertas de escamas claras.
- Etapa estacionaria (1 a 4 semanas desde el inicio de la enfermedad): las placas se vuelven claras, las pápulas se vuelven redondas y las escamas se vuelven plateadas.
- Etapa de atenuación: las placas se vuelven prácticamente invisibles y se fusionan con la piel. El picor disminuye y se forma un borde denso queratinizado alrededor de la pápula. Esta etapa puede durar un promedio de 2 a 6 meses.
Formas
Formas de erupciones psoriásicas en la cara:
- pustulosa (anular o generalizada);
- no pustulosa (clásica o eritrodermia).
Tipos de psoriasis en la cara:
- común (también conocida como vulgar): acompañada de la aparición de pápulas rosadas, sensación de picazón y ardor;
- con exudación - se manifiesta por pápulas cubiertas de costras amarillas, tras la eliminación de las cuales se libera un líquido amarillento;
- folicular: se caracteriza por la formación de pápulas miliares con una depresión en forma de embudo en el centro;
- atípico: acompañado de la aparición de pápulas en lugares que no son típicos de la psoriasis;
- en forma de placa: se caracteriza por la aparición de pápulas en forma de placas rojizas cubiertas de escamas claras;
- en forma de gota: se acompaña de la aparición de pústulas en forma de gota, que con el tiempo se fusionan entre sí;
- manchado - se caracteriza por la presencia de eritema, en algunos casos con infiltración leve.
Grados de psoriasis en la cara:
- grado leve;
- grado severo.
Tipos de psoriasis según la estacionalidad:
- todo el año;
- verano;
- invierno;
- entretiempo.
Complicaciones y consecuencias
Desafortunadamente, es casi imposible curar por completo la psoriasis facial. Esta enfermedad se considera crónica y se presenta con brotes periódicos de actividad. A menudo, los pacientes experimentan un malestar psicológico significativo: al intentar curar la enfermedad, caen en estados depresivos, se obsesionan con el problema y evitan el contacto social. Sin embargo, esto no resuelve el problema; si no se trata, pueden aparecer consecuencias mucho más graves: la generalización del proceso psoriásico.
- reacción inflamatoria en las articulaciones – artritis;
- reacción inflamatoria en los riñones - glomerulonefritis;
- cambios inflamatorios en el hígado – hepatitis psoriásica;
- trastorno metabólico.
Además, en algunos pacientes, la psoriasis en la cara se presenta en forma de eritrodermia, extendiéndose a los folículos pilosos.
Diagnostico psoriasis facial
En la etapa inicial, el médico realiza un diagnóstico extenso para confirmar el diagnóstico de psoriasis en la cara y evaluar el grado de su propagación.
Los procedimientos de diagnóstico estándar incluyen el examen y el interrogatorio del paciente:
- escuchar quejas;
- examen de lesiones psoriásicas;
- verificación de datos sobre otras enfermedades de fondo.
Los principales síntomas a los que un dermatólogo prestará especial atención son:
- Síntoma de mancha de estearina: aparición de costras plateadas claras, fácilmente eliminables sobre los nódulos, que pueden rasparse sin problemas;
- Un síntoma de la película psoriásica es la aparición de una superficie hiperémica brillante al intentar raspar la costra;
- El síntoma de hemorragia puntiforme ("rocío sanguinolento") es una consecuencia de los signos mencionados anteriormente, si después de raspar la escama y de la aparición de la película psoriásica, se encuentra una pequeña gota de sangre.
La fase de desaparición de la enfermedad está determinada por la presencia del síntoma de Voronov: es la formación de un borde claro a lo largo del borde de la mancha y piel sana.
Se prescriben pruebas para aclarar el diagnóstico:
- microexamen de escamas raspadas de tubérculos patológicos;
- biopsia de piel seguida de histología.
El diagnóstico instrumental sólo puede ser necesario si aparecen consecuencias adversas.
 [ 25 ]
[ 25 ]
¿Qué es necesario examinar?
Cómo examinar?
Diagnóstico diferencial
Se prescriben diagnósticos diferenciales:
- si se sospecha dermatitis;
- para descartar rosácea;
- para descartar liquen plano;
- si se sospecha dermatomiositis, etc.
En la mayoría de los casos, la psoriasis facial se distingue de la dermatitis, así como de una enfermedad tan poco común como el liquen por asbesto. Este tipo de liquen es una variante de la estreptodermia. La enfermedad se acompaña de la aparición de grandes elementos escamosos, similares al asbesto.
¿A quién contactar?
Tratamiento psoriasis facial
Ante la primera sospecha de psoriasis, debe consultar inmediatamente a un dermatólogo. El tratamiento temprano ayudará a frenar la enfermedad más rápidamente y a que el proceso se estabilice.
Los medicamentos orales suelen recetarse para la psoriasis de larga duración, en casos avanzados y complejos de la enfermedad. Los siguientes grupos de fármacos suelen ser los de elección:
- agentes citostáticos: retardan la proliferación de células epiteliales (metotrexato);
- inmunosupresores – debilitan los procesos autoinmunes (ciclosporina A);
- retinoides aromáticos: inhiben los procesos proliferativos en las células epiteliales (análogos de la vitamina A);
- agentes hormonales glucocorticosteroides: suprimen el desarrollo del proceso inflamatorio (prednisolona, dexametasona);
- Agentes biológicamente activos: bloquean el crecimiento y desarrollo de las células (alefacept, avastin).
Los medicamentos sistémicos son recetados por un médico solo en casos extremos, cuando la acción externa sobre las erupciones psoriásicas no produce el efecto esperado y la enfermedad continúa propagándose. La autoadministración de estos medicamentos está estrictamente contraindicada.
Metotrexato |
|
Dosis del medicamento |
Tome de 5 a 25 mg del medicamento por vía oral, una vez a la semana. |
Efectos secundarios |
Depresión de la función de la médula ósea, erosiones y úlceras, dolores de cabeza, calvicie. |
Instrucciones especiales |
El metotrexato se prescribe sólo en casos graves de psoriasis. |
Ciclosporina A |
|
Dosis del medicamento |
Tomar por vía oral de 3,5 a 6 mg/kg de peso corporal por día. |
Efectos secundarios |
Pesadez en el estómago, hipertensión, irregularidades menstruales en las mujeres. |
Instrucciones especiales |
Es importante evitar la supresión excesiva del sistema inmunológico. |
Retinol |
|
Dosis del medicamento |
A los adultos se les prescriben de 50 mil a 100 mil UI por día. |
Efectos secundarios |
Somnolencia, apatía, enrojecimiento facial, dispepsia. |
Instrucciones especiales |
Utilizar con precaución en pacientes con insuficiencia renal. |
Dexametasona |
|
Dosis del medicamento |
En el período agudo, está permitido administrar 4-10 mg del medicamento por día, divididos en 3-4 dosis. |
Efectos secundarios |
Trastornos del ciclo menstrual en la mujer, pancreatitis, alteraciones del ritmo cardíaco, edemas, alergias. |
Instrucciones especiales |
Para reducir la gravedad de los efectos secundarios, puede tomar suplementos de potasio. |
Alefacept |
|
Dosis del medicamento |
La dosis es estrictamente individual. |
Efectos secundarios |
Dificultad para respirar, hinchazón facial, picazón, hipotensión. |
Instrucciones especiales |
Pueden producirse reacciones individuales: si la temperatura aumenta bruscamente, debe consultar inmediatamente a un médico. |
Primero se prescriben ungüentos y cremas para la psoriasis en la cara, y solo si no son efectivos el médico procede a recetar los medicamentos sistémicos mencionados anteriormente.
Para la psoriasis en la cara, se pueden utilizar los siguientes medicamentos tópicos:
- Ungüentos externos con glucocorticoides: detienen la inflamación en cualquier etapa del proceso (Lorinden A, ungüento de prednisolona).
- Los productos externos con vitamina D normalizan los procesos metabólicos en las células epidérmicas dañadas (daivonex, daivobet).
- Los agentes queratolíticos y queratoplásticos suavizan la capa queratinizada de la piel (ungüento salicílico, ungüento salicílico-zinc).
Como tratamiento adicional se prescribe lo siguiente:
- antihistamínicos que ayudan a eliminar el picor y el malestar (fenkarol, erius, etc.);
- sedantes que mejoran el estado psicoemocional (gotas de valeriana, agripalma);
- vitaminas que mejoran las propiedades de la piel y crean una protección adicional contra el daño a las estructuras celulares (vitaminas A y E, cuya combinación exitosa se presenta en el medicamento Aevit);
- antibióticos que previenen el desarrollo de infección secundaria en lesiones de psoriasis (fármacos del grupo macrólidos).
Tratamiento de fisioterapia
La fisioterapia se utiliza activamente en el tratamiento farmacológico de la psoriasis facial. Según las indicaciones, se pueden prescribir diversos procedimientos útiles:
- El electrosueño es un procedimiento con efecto sedante que normaliza la psique del paciente cuya enfermedad se ve afectada por el estrés y períodos de ansiedad intensa. La sesión dura de 20 a 60 minutos, todos los días o una vez cada dos días. El número mínimo de sesiones es de 8.
- La terapia OVNI es un procedimiento de irradiación de onda media de banda estrecha.
- La fototerapia es uno de los tipos de OVNI, que se prescribe en la etapa de atenuación del proceso para prolongar el período de remisión.
- La terapia PUVA consiste en la irradiación ultravioleta con administración oral de agentes fotosensibilizadores (p. ej., psoraleno). Generalmente se realizan dos tratamientos: limpieza y tratamiento antirrecaídas.
- La radioterapia consiste en la irradiación de la piel afectada con rayos X. La sesión se repite cada 5-6 días.
- La terapia con láser es un procedimiento seguro que utiliza un láser para tratar áreas con lesiones psoriásicas.
Como tratamiento complementario se aceptan tratamientos de spa, balneoterapia y peloterapia.
Remedios populares
¿Cómo aliviar los síntomas de la psoriasis con remedios caseros? De hecho, los métodos caseros a veces pueden ayudar a lograr un alivio duradero del proceso doloroso. Por ejemplo, puede intentar ayudar a un paciente con psoriasis facial con los siguientes métodos:
- Dos o tres veces por semana, aplicar en la zona del rostro compresas con la siguiente composición: sal marina y agua tibia, en una proporción de 1:3;
- aplicar discos de algodón empapados en aceite de coco, aceite de enebro, aceite de jojoba o aceite de lavanda en las zonas afectadas durante 5-6 minutos;
- Lubrique las zonas afectadas con aceite de espino amarillo al 5% y tómelo también internamente: 2 ml por la mañana todos los días.
Además, se recomienda consumir más alimentos vegetales, especialmente frutas y verduras de color naranja y rojo. Se recomienda dar preferencia a las zanahorias y las calabazas, ya que contienen grandes cantidades de vitamina A.
Tratamiento a base de hierbas
A base de hierbas medicinales, se pueden preparar ungüentos externos para aplicar diariamente en las zonas del rostro afectadas por la psoriasis.
- Prepare una mezcla de 50 g de fresno de roble, 50 g de fresno de rosa mosqueta, 20 g de celidonia seca molida, clara de huevo cruda y 200 g de aceite vegetal. Mezcle bien y deje reposar a temperatura ambiente durante 2 semanas. Es recomendable guardar el ungüento resultante en el refrigerador.
- Prepare una mezcla de 10 ml de jugo de Kalanchoe, 30 ml de aceite de eucalipto y 10 ml de miel natural. Consérvela en un lugar oscuro y fresco durante tres noches.
- Prepare una mezcla de 100 g de alquitrán de abedul, 40 g de ceniza de rosa mosqueta, 40 g de aceite de ricino y 20 g de miel natural. Consérvela en el refrigerador durante 3 días y úsela.
Si prepara dichos ungüentos y los usa todos los días, entonces aparecerá un resultado positivo dentro de un mes después del inicio de su uso.
Homeopatía
La homeopatía para la psoriasis en la cara se prescribe simultáneamente con un tratamiento farmacológico conservador.
Se pueden recomendar los siguientes remedios homeopáticos:
- Arsenicum Iodatum dilución 3, 6, 12 y 30;
- Cardum Marianus – dilución 3, 6;
- Chelidonium - dilución 3, 6;
- Azufre – dilución 3, 6, 12, 30.
Entre los buenos remedios se encuentran PsoriNokheel y el remedio externo Psoriaten, que se pueden comprar en farmacias sin receta. Estos medicamentos tienen pocos efectos secundarios (en raras ocasiones, alergias) y se pueden recetar prácticamente sin restricciones.
- PsoriNoheel – beber 10 gotas 3 veces al día antes de las comidas.
- Psoriaten – aplicar en las zonas afectadas 3 veces al día.
Tratamiento quirúrgico
El tratamiento quirúrgico de las erupciones psoriásicas faciales (cirugía plástica) no garantiza la no recurrencia de la enfermedad, ya que se considera crónica y de etiología autoinmune. Por esta razón, la intervención quirúrgica para la psoriasis facial se considera impopular e inapropiada.
Más información del tratamiento
Prevención
Puedes prevenir el desarrollo de psoriasis en la cara, así como reducir la frecuencia y gravedad de las recaídas, siguiendo estos sencillos consejos.
- Hidrata y limpia periódicamente la piel de tu rostro y cuerpo.
- Evite la resequedad y el agrietamiento de la piel, proteja su rostro del frío.
- Protege tu piel de daños mecánicos y no uses exfoliantes faciales agresivos. El uso de cuchillas de afeitar también es cuestionable.
- Evite el estrés, los conflictos y las crisis nerviosas.
- Fortalecer el sistema inmunológico para resistir oportunamente las enfermedades infecciosas.
- Deje de beber alcohol y fumar.
- No tome ningún medicamento sin prescripción médica (el médico debe estar informado de que el paciente tiene psoriasis).
- No utilice productos faciales desconocidos o no probados, ya que pueden provocar alergias y empeorar el estado de la piel.
Pronóstico
La psoriasis facial se reconoce como una patología incurable, de curso crónico, con periodos de remisión y empeoramiento. El pronóstico, por cierto, suele depender de la frecuencia de las recaídas.
En general, se acepta que la forma más favorable de la psoriasis es la clásica, común, que no se complica con infecciones y solo empeora ocasionalmente en determinadas épocas del año.
La apariencia antiestética del rostro genera una considerable incomodidad, que a menudo es percibida con aprensión por otras personas. Desafortunadamente, muchos desconocen que la psoriasis facial y en otras partes del cuerpo no es una enfermedad contagiosa y no se propaga ni se transmite a otras personas. Como resultado del estrés mental y la preocupación constante, los pacientes con psoriasis en todo el mundo experimentan estados depresivos, neurosis y crisis nerviosas.

