Médico experto del artículo.
Nuevos artículos
Síndrome de Sjogren
Último revisado: 23.04.2024

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
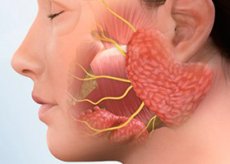
Síndrome de Sjogren - una enfermedad autoinmune relativamente comunes del tejido conectivo, afecta principalmente a las mujeres de mediana edad y se desarrolla en aproximadamente 30% de los pacientes con trastornos autoinmunes como la RA, SLE, esclerodermia, vasculitis, enfermedad mixta del tejido conectivo, la tiroiditis de Hashimoto, cirrosis biliar primaria y hepatitis autoinmune . Identificar los determinantes genéticos de la enfermedad (particularmente los antígenos HLA-DR3 en los caucásicos con síndrome de Sjögren primario).
El síndrome de Sjogren puede ser primario o secundario, debido a otras enfermedades autoinmunes; al mismo tiempo, en el contexto del síndrome de Sjogren, es posible el desarrollo de una artritis similar a la artritis reumatoide, así como la derrota de varias glándulas exocrinas y otros órganos. Los síntomas específicos del síndrome de Sjogren: lesiones de los ojos, la cavidad oral y las glándulas salivales, la detección de autoanticuerpos y los resultados de la investigación histopatológica son la base para el reconocimiento de la enfermedad. El tratamiento es sintomático.
Causas del síndrome de Sjogren
Hay infiltración de parénquima de glándulas salivales, lagrimales y otras glándulas exocrinas Linfocitos T CD4 + con un pequeño número de linfocitos B. Los linfocitos T producen citocinas inflamatorias (incluida la interleucina-2, gamma-interferón). Las células del conducto salival también son capaces de producir citoquinas que dañan las vías excretoras. La atrofia del epitelio de las glándulas lacrimales conduce a la sequedad de la córnea y la conjuntiva (queratoconjuntivitis seca). La infiltración linfocítica y la proliferación de las células de los conductos parotídeos provocan el estrechamiento de su luz y, en algunos casos, la formación de estructuras celulares compactas llamadas islotes mioepiteliales. La sequedad, la atrofia de la membrana mucosa y la capa submucosa del tracto gastrointestinal y su infiltración difusa por células plasmáticas y linfocitos pueden conducir al desarrollo de síntomas apropiados (p. Ej., Disfagia).
Síntomas del síndrome de Sjogren
A menudo, esta enfermedad inicialmente se caracteriza por daños en los ojos y la boca; a veces, estos síntomas del síndrome de Szignren son los únicos. En casos severos, se desarrolla una lesión corneal severa con la separación de fragmentos de su epitelio (queratitis filiforme), lo que puede ocasionar problemas de visión. La reducción de la salivación (xerostomía) conduce a una violación de la masticación, la deglución, la infección por candidiasis secundaria, el daño dental y la formación de concreciones de los conductos salivales. Además, existen posibles síntomas del síndrome de Sjogren, como: una disminución en la capacidad de percibir el olfato y el gusto. También es posible desarrollar piel seca, mucosa nasal, laringe, faringe, bronquios y vagina. La sequedad del tracto respiratorio puede conducir al desarrollo de infecciones de la tos y los pulmones. También está el desarrollo de la alopecia. Un tercio de los pacientes tiene un aumento en la glándula salival parótida, que generalmente tiene una consistencia densa, un contorno uniforme y es algo dolorosa. Con la parotiditis crónica disminuye el dolor de la glándula parótida.
La artritis se desarrolla en aproximadamente un tercio de los pacientes y se parece a los pacientes con artritis reumatoide.
Además, puede haber otros síntomas del síndrome de Sjogren: linfadenopatía generalizada, fenómeno de Raynaud, el parénquima pulmonar (a menudo, pero sólo en raras ocasiones grave), vasculitis (en raros casos con afectación de los nervios periféricos y del sistema nervioso central, o para el desarrollo de erupciones en la piel, incluyendo la púrpura), glomerulonefritis o mononeuritis múltiple. En las lesiones pueden desarrollar acidosis tubular renal, la función de disminución de la concentración, nefritis intersticial y la formación de cálculos renales. Psevdolimfom frecuencia, los tumores malignos, incluyendo nehodzhkinskihlimfom macroglobulinemia de Waldenstrom y, en pacientes con síndrome de Sjögren es 40 veces mayor que en sana. Esta circunstancia requiere un control cuidadoso de estas condiciones. También es posible el desarrollo de enfermedades crónicas del sistema hepatobiliar, pancreatitis (tejido exocrino de páncreas se asemeja a las glándulas salivales), pericarditis fibrinosa.
Diagnóstico del síndrome de Sjogren
El síndrome de Sjögren debe sospecharse en un paciente que tiene excoriación, ojos y boca secos, aumento de las glándulas salivales, púrpura y acidosis tubular. Dichos pacientes necesitan un examen adicional, que incluya exámenes oculares, glándulas salivales y pruebas serológicas. El diagnóstico se basa en 6 criterios: presencia de cambios en la parte de los ojos, cavidad oral, cambios en el examen oftalmológico, lesión de las glándulas salivales, presencia de autoanticuerpos y cambios histológicos característicos. El diagnóstico es probable si hay 3 o más criterios (incluidos los objetivos) y son confiables cuando se cumplen 4 o más criterios.
Los síntomas de la xeroftalmía son: ojos secos durante al menos 3 meses o lágrimas artificiales al menos 3 veces al día. También es posible confirmar la sequedad de los ojos durante el examen a la luz de una lámpara de hendidura. La xerostomía se diagnostica con agrandamiento de la glándula salival, episodios diarios de sequedad bucal durante al menos 3 meses, uso diario de líquidos para facilitar la deglución.
Para evaluar la gravedad de los ojos, se usa la prueba de Schirmer, en la que se estima la cantidad de líquido lagrimal liberado dentro de los 5 minutos posteriores a la irritación colocando una tira de papel de filtro debajo del párpado inferior. A una edad temprana, la longitud de la parte humedecida de la tira es normalmente de 15 mm. En la mayoría de los pacientes con síndrome de Sjogren, esto es menos de 5 mm, aunque aproximadamente el 15% puede tener reacciones falsas positivas y el 15% falsas negativas. Una prueba muy específica es la coloración de los ojos cuando se instilan con gotas para los ojos que contienen una solución de rosa de Bengala o verde de Lisamina. Cuando se examina a la luz de una lámpara de hendidura a favor de este diagnóstico, indica el tiempo de ruptura de una película lagrimal fluorescente de menos de 10 segundos.
Derrota glándula salival confirmó la producción anormalmente bajo saliva (menos de 1,5 ml durante 15 minutos), que se mide por detección directa, o gammagrafía ptyalography glándulas salivales, aunque se utilizan estos estudios con menos frecuencia.
Criterios serológicos han sensibilidad y la especificidad limitadas e incluyen la determinación de anticuerpos contra el antígeno, el síndrome de Sjogren (Ro / SS-A) o antígeno nuclear (designado como La o SS-B), los anticuerpos antinucleares, o anticuerpos contra globulina gamma. El factor reumatoide está presente en el suero de más del 70% de los pacientes, el 70% tiene un aumento en la VSG, el 33% tiene anemia y más del 25% tiene leucopenia.
Con un diagnóstico poco claro, es necesario realizar una biopsia de pequeñas glándulas salivales de la mejilla mucosa. Los cambios histológicos incluyen grandes acumulaciones de linfocitos con atrofia de tejido acinar.
¿A quién contactar?
Tratamiento del síndrome de Sjogren
El tratamiento patogenético del síndrome de Sjögren no se ha desarrollado hasta la fecha. Si se seca los ojos, debe usar gotas para los ojos especiales : lágrimas artificiales que se liberan sin receta y se entierran 4 veces al día o según sea necesario. Cuando la piel y la vagina se secan, se usan lubricantes.
Cuando la sequedad de la constante de útil mucosa oral durante todo el día en pequeños sorbos un líquido bebidas, la goma de mascar sin azúcar y goma utilizando sustitutos de la saliva artificiales que contienen carboximetilcelulosa como un enjuague bucal. Además, los medicamentos que reducen la salivación (antihistamínicos, antidepresivos, anticolinérgicos) deben ser excluidos. Se necesita una higiene bucal cuidadosa y supervisión regular en el dentista. Los concrements formados se deben quitar inmediatamente sin dañar el tejido de la glándula salival. El síndrome de dolor causado por el aumento repentino de la glándula salival se suprime mejor con compresas tibias y analgésicos. Tratamiento de la pilocarpina síndrome de Sjögren (oral 5 mg 3-4 veces al día) o clorhidrato de tsevimelinom (30 mg) pueden estimular la salivación, pero estos fármacos están contraindicados en el glaucoma de ángulo cerrado y broncoespasmo.
En algunos casos, cuando los signos de participación en el proceso de tejido conectivo (por ejemplo, durante el desarrollo de vasculitis pronunciados o de órganos internos) tratamiento del síndrome de Sjögren es la administración de glucocorticoides (por ejemplo, prednisolona, 1 mg / kg por vía oral 1 vez al día) o ciclofosfamida (p.o. 5 mg / kg 1 vez por día). Las artralgias responden bien al tratamiento con hidroxicloroquina (por vía oral, 200-400 mg una vez al día).
¿Cuál es el pronóstico del síndrome de Sjogren?
Enfermedad El síndrome de Sjogren se caracteriza por un curso crónico, la muerte puede ser el resultado de la infección de los pulmones y, que ocurre más a menudo, debido a insuficiencia renal o linfoma. Su asociación con otra patología del tejido conjuntivo empeora el pronóstico.


 [
[