Médico experto del artículo.
Nuevos artículos
Pulso arterial humano
Último revisado: 06.07.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
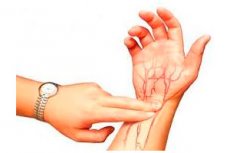
El examen de las arterias periféricas suele comenzar con una inspección, durante la cual se puede detectar una pulsación visible, por ejemplo, en las arterias carótidas del cuello. Sin embargo, lo más importante es la palpación del pulso arterial periférico. El pulso se determina en las arterias carótida, braquial, radial, femoral, poplítea y del pie. La evaluación del pulso arterial periférico y sus características en las arterias radiales son generalmente aceptadas.
Medición del pulso arterial
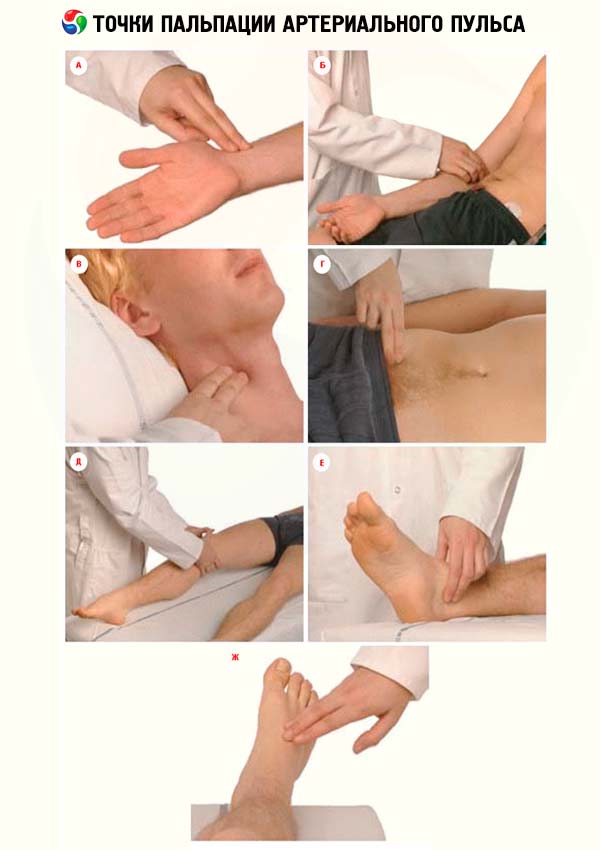
El pulso es una oscilación rítmica de la pared arterial causada por cambios en el flujo sanguíneo como resultado de las contracciones cardíacas. El principal método clínico para evaluar el estado de las arterias y su pulsación es la palpación. El pulso se examina en la zona de la arteria radial en su porción distal. Este lugar es el más conveniente para evaluar el pulso, ya que la arteria se encuentra justo debajo de la piel, sobre un hueso denso. Si bien es posible que se presenten anomalías en su ubicación, estas son comparativamente raras. Al palpar el pulso, los músculos del brazo no deben estar tensos. Primero, se examina simultáneamente la pulsación de las arterias radiales en ambos brazos; si no hay asimetría, se determina el pulso en un brazo. Con los dedos de la mano derecha, el médico sujeta el antebrazo del paciente cerca de la articulación de la muñeca, de modo que el pulgar se ubique en la parte posterior del antebrazo y los otros dos o tres en su superficie frontal, en la zona de la arteria radial. Con dos o tres dedos, palpe cuidadosamente la zona de la arteria, apretándola con fuerza variable hasta que el flujo sanguíneo periférico se detenga por completo. Generalmente, la arteria radial se palpa como un cordón elástico. En caso de lesiones ateroscleróticas, las paredes arteriales pueden engrosarse y volverse tortuosas. Se examina el pulso para evaluar las siguientes propiedades básicas: frecuencia, ritmo, tensión, llenado, tamaño y forma de la onda de pulso.
El pulso es normal
Normalmente, las oscilaciones del pulso son simétricas en ambas arterias correspondientes. Las diferentes características del pulso en las arterias radiales derecha e izquierda son la base de los diferentes pulsos (p. diferencia). Esta diferencia se refiere al llenado y la tensión del pulso, así como al momento de su aparición. Si el pulso en un lado está menos lleno y tenso, se debe pensar en el estrechamiento de la arteria a lo largo del camino de la onda del pulso. Un debilitamiento significativo del pulso en un lado puede estar asociado con un aneurisma aórtico disecante,una embolia periférica o una vasculitis, incluyendo daño aórtico (más a menudo aortitis ) a diferentes niveles. En este último caso, el daño gradual a la desembocadura de una de las arterias grandes conduce a la desaparición de la pulsación en la arteria radial ( síndrome de Takayasu ).
Durante el período de disminución de la onda de pulso, se puede percibir un ligero aumento. Este doble pulso se denomina dicrótico. El aumento dicrótico también es inherente al pulso normal, que se registra en el esfigmograma. Al palpar el pulso, rara vez se detecta dicrótica. La onda dicrótica se explica por el hecho de que, al inicio de la diástole, parte de la sangre aórtica retrocede ligeramente y parece chocar con las válvulas cerradas. Este impacto crea una nueva onda periférica, posterior a la principal.
Con un ritmo correcto, pero fluctuaciones significativas en la magnitud del gasto cardíaco, se observa el llamado pulso alterno (p. alternans), en el que fluctúa el llenado de las ondas de pulso individuales.
Así, se observan diversos cambios en las propiedades del pulso. Entre ellos, los más importantes, además de la frecuencia y el ritmo, son el llenado y la tensión del pulso. En casos típicos, una persona sana presenta un pulso rítmico de llenado moderado (o satisfactorio) y no tenso.
Evaluación de las propiedades y características principales del pulso.
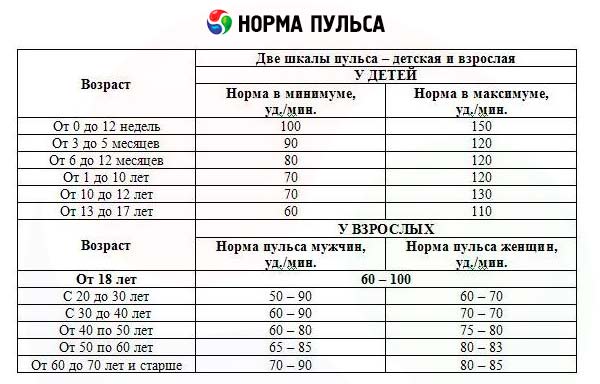
La frecuencia cardíaca se determina contando las pulsaciones durante 15-30 segundos y multiplicando el resultado por 4-2. Si el ritmo es anormal, se debe contar el pulso durante todo el minuto. La frecuencia cardíaca normal en hombres es de 60-70 pulsaciones por minuto, en mujeres hasta 80 pulsaciones por minuto, y en niños y ancianos es más rápida. Al evaluar la frecuencia cardíaca, se debe tener en cuenta que aumenta con la excitación mental; en algunas personas, al consultar con un médico, al realizar ejercicio físico o después de comer. Al respirar profundamente, el pulso se acelera y al exhalar, se ralentiza. El aumento de la frecuencia cardíaca se observa en muchas afecciones patológicas.
El ritmo del pulso puede ser regular (p. regularis) e irregular (p. irregularis). Normalmente, las ondas de pulso se suceden a intervalos cortos. En este caso, las ondas de pulso suelen ser iguales o casi iguales: se trata de un pulso uniforme (p. aequalis). En condiciones patológicas, las ondas de pulso pueden tener valores diferentes (p. inaequalis), que depende de la diferencia en el valor del llenado diastólico y la eyección sistólica del ventrículo izquierdo.
El gasto sistólico durante las contracciones individuales del corazón puede ser tan diferente que la onda de pulso durante las contracciones con un gasto pequeño puede no alcanzar la arteria radial, y las fluctuaciones de pulso correspondientes no se perciben por palpación. Por lo tanto, si el número de latidos del corazón se determina simultáneamente por auscultación del corazón y por palpación del pulso en la arteria radial, se revelará una diferencia, es decir, un déficit de pulso. Por ejemplo, el número de latidos del corazón durante la auscultación es de 90 por minuto, y el pulso en la arteria radial es de 72 por minuto, es decir, el déficit de pulso será de 18. Este pulso con un déficit (p. deficiens) se produce con fibrilación auricular con taquicardia. En este caso, se observan grandes diferencias en la duración de las pausas diastólicas y, en consecuencia, en la cantidad de llenado del ventrículo izquierdo. Esto conduce a una diferencia significativa en la cantidad de gasto cardíaco durante las sístoles individuales. Las alteraciones del ritmo cardíaco se pueden caracterizar y evaluar mejor mediante electrocardiografía.
La tensión del pulso se caracteriza por la presión que debe ejercerse sobre el vaso para interrumpir completamente la onda de pulso en la periferia. La tensión del pulso depende de la presión arterial dentro de la arteria, que puede estimarse aproximadamente mediante la tensión del pulso. Se distingue entre un pulso tenso o duro (p. durus) y un pulso suave o relajado (p. mollis).
El llenado del pulso corresponde a las fluctuaciones del volumen de la arteria durante las contracciones cardíacas. Depende de la magnitud de la eyección sistólica, la cantidad total de sangre y su distribución. El llenado del pulso se evalúa comparando el volumen de la arteria cuando está completamente comprimida y cuando se restablece el flujo sanguíneo. Según el llenado, se distingue entre un pulso completo (p. plenus), o llenado satisfactorio, y un pulso vacío (pp. vacuus). El ejemplo más llamativo de una disminución del llenado del pulso es el pulso en estado de shock, cuando la cantidad de sangre circulante y, al mismo tiempo, la eyección sistólica disminuyen.
La duración del pulso se determina mediante la evaluación general de la tensión y el llenado del pulso, y sus fluctuaciones con cada latido. Cuanto mayor sea la duración del pulso, mayor será la amplitud de la presión arterial. Según la duración, se distingue entre el pulso grande (p. magnus) y el pulso pequeño (p. parvus).
La forma del pulso se caracteriza por la velocidad de ascenso y descenso de la presión arterial. El ascenso puede ser más rápido, dependiendo de la velocidad con la que el ventrículo izquierdo expulsa sangre al sistema arterial. Un pulso caracterizado por un ascenso rápido de la onda de pulso y un descenso rápido se denomina rápido (p. celer). Este tipo de pulso se observa en caso de insuficiencia valvular aórtica, y en menor medida, en caso de excitación nerviosa significativa. En este caso, el pulso no solo es rápido, sino también alto (p. celer et altus). La forma opuesta del pulso, p. tardus et parvus, se caracteriza por un ascenso lento de la onda de pulso y su descenso gradual. Este tipo de pulso se presenta en caso de estenosis del orificio aórtico.
Auscultación de arterias
La auscultación arterial se realiza sin presión significativa, ya que la presión alta causa artificialmente ruido estenótico. Se observan los siguientes puntos principales de auscultación: arteria carótida: en el borde interno del músculo esternocleidomastoideo, a la altura del borde superior del cartílago tiroides; arteria subclavia: debajo de la clavícula; arteria femoral: debajo del ligamento inguinal; arteria renal: en la región umbilical, a ambos lados. En condiciones normales, se auscultan tonos en las arterias carótida y subclavia: el tono I depende del paso de la onda de pulso, el tono II se asocia con el chasquido de las válvulas aórtica y pulmonar. Los ruidos en las arterias se auscultan durante su expansión o estrechamiento, así como durante la conducción de los ruidos generados en el corazón.
La auscultación de los vasos en la fosa cubital es de particular importancia a la hora de determinar la presión arterial.


 [
[