Médico experto del artículo.
Nuevos artículos
Psoriasis palmar y plantar
Último revisado: 04.07.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
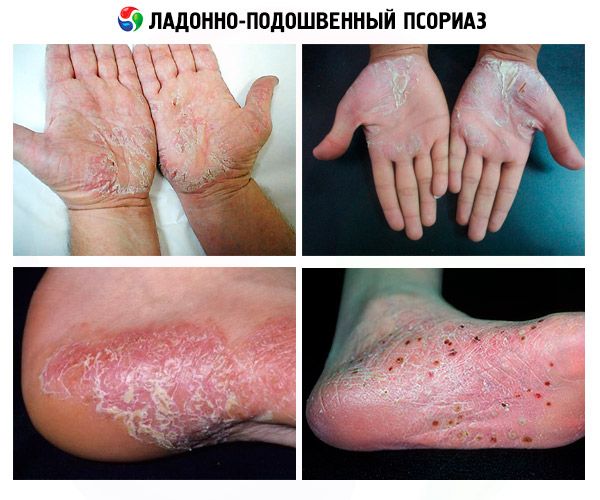
Entre las erupciones psoriásicas que difieren según el lugar de aparición, los dermatólogos distinguen la psoriasis palmoplantar.
Con esta localización de la enfermedad, se afectan las zonas cutáneas de las partes distales de las extremidades superiores (palmas) y de las extremidades inferiores (plantas de los pies). Precisamente en estos lugares, la capa córnea externa de la epidermis es más gruesa y contiene la mayor cantidad de capas de células muertas (corneocitos), lo que refuerza la función barrera de la piel y proporciona protección adicional contra lesiones y abrasiones.
Epidemiología
La psoriasis vulgar es la forma más común de esta enfermedad y afecta entre el 80 y el 90 % de los pacientes con psoriasis. En aproximadamente dos tercios de los casos, la psoriasis palmoplantar se asocia con la psoriasis en placas clásica. Al mismo tiempo, esta localización de la patología puede ser el inicio de una psoriasis generalizada en uno de cada cuatro casos.
El desarrollo de la psoriasis palmoplantar pustulosa se observa con mayor frecuencia en mujeres de 40 a 60 años.
Causas psoriasis palmar y plantar
Las causas principales de la psoriasis palmoplantar (una patología cutánea crónica y recurrente de etiología autoinmune) son las mismas que las de otras variedades (véase el artículo detallado « Causas de la psoriasis»). La enfermedad tiene una base genética y se transmite de generación en generación, aunque rara vez afecta a niños. Sin embargo, aún se desconoce qué provoca su localización en las palmas de las manos y las plantas de los pies.
Factores de riesgo
Los dermatólogos asocian los principales factores de riesgo para el desarrollo de la psoriasis palmoplantar con:
- con lesiones e infecciones de la piel;
- con otras enfermedades autoinmunes como diabetes tipo 2, hiper o hipotiroidismo, enfermedad celíaca (intolerancia al gluten);
- con estrés y otras condiciones que desestabilizan la psique y el funcionamiento del sistema nervioso central;
- con obesidad y síndrome metabólico;
- con hipocalcemia (deficiencia de calcio en el cuerpo);
- con el tabaquismo (en el 95% de los casos) y el abuso de alcohol;
- con lesiones estreptocócicas de las amígdalas faríngeas y palatinas;
- con el uso de ciertos medicamentos, en particular litio y sus derivados, inhibidores de la ECA, betabloqueantes, agentes hormonales con progesterona, etc.
Patogenesia
La patogenia de la proliferación acelerada de queratinocitos hasta dos o tres días y su transformación en corneocitos en la psoriasis palmoplantar también se basa en alteraciones características de los procesos en la epidermis y la dermis, que responden a las citocinas de las células inmunitarias. En este caso, se produce un engrosamiento del estrato córneo (hiperqueratosis) y de toda la epidermis (acantosis); la capa granular epidérmica disminuye; aumenta la expresión del gen ICAM1, que codifica la glicoproteína de superficie CD54, que garantiza la adhesión intercelular en la epidermis.
Entre los signos histopatológicos de la psoriasis, los especialistas destacan la infiltración de neutrófilos y linfocitos activados desde la dermis hacia la epidermis, así como la presencia de neutrófilos en el estrato córneo de la epidermis y monocitos (leucocitos mononucleares) en la capa papilar de la dermis.
Síntomas psoriasis palmar y plantar
Los síntomas clínicos de la psoriasis palmoplantar dependen de su tipo. En dermatología, se distinguen los siguientes tipos de psoriasis en esta localización:
- psoriasis vulgar o en placas palmoplantar;
- psoriasis palmoplantar pustulosa (psoriasis pustulosa crónica de Barber o psoriasis palmoplantar pustulosa), que puede combinarse con psoriasis en placas.
En los casos de psoriasis en placas en las palmas y plantas de los pies, los primeros signos aparecen como máculas eritematosas redondas bien definidas (planas y <1 cm) o pápulas.
Etapa
La etapa progresiva de la enfermedad se caracteriza por su agrandamiento periférico y su fusión con la formación de placas de queratina (de uno a varios centímetros de diámetro), que adoptan la forma de callos, pero están cubiertos únicamente por escamas grises o blanco plateadas (como en la psoriasis común). Cuando la capa superior de las placas se descama, puede aparecer sangre. La piel pierde humedad y las erupciones se vuelven ásperas, dando lugar a grietas dolorosas.
En la etapa estacionaria, las nuevas erupciones desaparecen y las placas existentes se vuelven pálidas y aplanadas, pero la exfoliación aumenta significativamente. Leer más - Etapas de la psoriasis
La psoriasis palmoplantar pustulosa crónica se manifiesta por la formación de áreas hiperémicas en la piel (como signo inicial), seguida de la aparición en la parte superior de las capas espinosas y granulares de la epidermis de pústulas intercelulares espongiformes (esponjosas) de Kogoj, de hasta 0,5 cm de diámetro. Se trata de cavidades con varios compartimentos que contienen una mezcla de queratinocitos y micrófagos-neutrófilos (leucocitos granulocitos) muertos. Los lugares típicos de aparición de pústulas en las palmas de las manos son cerca de la base del pulgar, en la elevación del meñique y en los pliegues de las articulaciones interfalángicas de los dedos; en las plantas de los pies, en las zonas del arco plantar y el talón. Cuando las pústulas se secan (después de unas tres semanas), se forman en su lugar densas costras de color marrón oscuro que se descaman y pican. Tras esto, la enfermedad entra en remisión temporal.
Algunas fuentes indican que, en la psoriasis pustulosa, aparecen pústulas elevadas llenas de pus sobre las zonas enrojecidas de la piel. Esto se define como pustulosis palmoplantar, una enfermedad inflamatoria crónica de la piel. Según algunos dermatólogos, podría tratarse de un tipo de psoriasis. Sin embargo, existe otra perspectiva, confirmada por estudios genéticos y la conexión entre la pustulosis palmoplantar y la disfunción neuroendocrina de las glándulas sudoríparas de las palmas de las manos y las plantas de los pies.
Complicaciones y consecuencias
Consecuencias y complicaciones de la psoriasis palmoplantar: dolor y dificultad para caminar, dificultad para realizar trabajos manuales (no se descarta la pérdida de la capacidad laboral). Una complicación frecuente es la aparición de una infección.
La afectación completa o subtotal de la piel en la psoriasis vulgar puede acabar provocando eritrodermia, que reduce las funciones termorreguladoras de la piel y también causa trastornos metabólicos.
Diagnostico psoriasis palmar y plantar
El diagnóstico de la psoriasis palmoplantar suele basarse en el aspecto de la zona afectada. No es necesario realizar ningún análisis de sangre especial.
Sin embargo, dado que el cuadro clínico de la psoriasis palmoplantar se parece al eczema y a las enfermedades fúngicas (micosis), puede ser necesario un raspado micológico de la placa o una biopsia de piel para establecer un diagnóstico preciso.
El diagnóstico instrumental puede incluir la dermatoscopia, es decir, el examen de la piel con múltiples aumentos y el escaneo de las erupciones, con registro de sus imágenes, lo que permite un seguimiento objetivo del desarrollo de la patología.
Diagnóstico diferencial
El diagnóstico diferencial debe considerar la posibilidad de la presencia de otras enfermedades dermatológicas papuloescamosas en los pacientes, incluyendo: tiña del pie, liquen plano, liquen rosado, herpes zóster, queratodermia blenorrágica de palmas y plantas, eczema hiperqueratósico, dermatosis pustulosa subcorneal (síndrome de Sneddon-Wilkinson), pustulosis exantemática aguda, impétigo herpetiforme, acrodermatitis, etc.
Tratamiento psoriasis palmar y plantar
Los principales tratamientos locales para la psoriasis palmoplantar son:
- Ungüentos con corticosteroides. En este caso, el mayor efecto lo proporcionan los ungüentos y cremas para la psoriasis que contienen un potente GCS, propionato de clobetasol (Clobetasol, Dermovate, Clovate, PsoriDerm). El clobetasol puede usarse dos veces al día (y bajo un vendaje), pero no más de cinco días seguidos (para evitar el adelgazamiento de la piel y posibles efectos secundarios sistémicos).
- Derivados del alquitrán de hulla - Ungüento de antralina (Antraderm, Psoriaten, Ditranol, Tsignoderm), que se utiliza en la fase estacionaria de la enfermedad, aplicándose en las zonas afectadas de la piel durante 30-40 minutos una vez al día (durante dos meses).
- Emolientes, hidratantes, agentes queratolíticos externos (urea, ácido salicílico al 2 %, etc.). Más detalles en la publicación: Ungüentos no hormonales para la psoriasis.
Pero el ungüento Psorkutan (otro nombre comercial Daivonex) a base de hidroxivitamina D3 (calcipotriol), como lo demuestra la práctica clínica, no es muy eficaz para la psoriasis de las palmas de las manos y de las plantas de los pies.
En las formas más graves de psoriasis palmoplantar pustulosa, se requiere fisioterapia en forma de terapia PUVA, así como medicamentos de uso sistémico: retinoides acitretina (Neotigason), isotretinoína (Accutane, Acnecutane, Verocutane, Roaccutane, Sotret), etretinato (Tigason); inhibidores del factor de necrosis tumoral alfa (TNF-alfa) infliximab o adalimumab.
Los análogos sintéticos del ácido retinoico (isotretinoína, etretinato y acitretina) ayudan a normalizar la división de los queratinocitos cutáneos. Las cápsulas de isotretinoína, acitetina o etretinato se toman por vía oral durante las comidas en una dosis diaria de 0,1 mg por kilogramo de peso corporal. La dosis máxima diaria es de 25-30 mg. El tratamiento puede durar de dos a tres meses, con un descanso de dos meses antes de repetir el tratamiento. Entre los posibles efectos secundarios de los retinoides sistémicos se incluyen reacciones al aumento de la ingesta de vitamina A: piel seca y con picor, queilitis, alopecia, depósito de calcificaciones en los tejidos y aumento de los niveles de lípidos en sangre.
El medicamento Infliximab se administra por vía intravenosa durante el tratamiento hospitalario; la dosis se determina individualmente a razón de 3-5 mg por kilogramo de peso corporal. Este medicamento presenta una larga lista de efectos secundarios indeseables, entre ellos: erupciones cutáneas (incluidas las ampollosas), aumento de la sequedad, hiperqueratosis, caída del cabello; fiebre; dificultad para respirar y bronquitis; náuseas, diarrea, dolor abdominal; dolor de cabeza, mareos, aumento de la fatiga; dolor en la zona del pecho, inestabilidad de la presión arterial y la frecuencia cardíaca; y disminución de la coagulación sanguínea.
Para obtener más información, consulte: Tratamiento de la psoriasis
En el tratamiento farmacológico de la psoriasis palmoplantar en placas, se puede utilizar la homeopatía: ungüentos homeopáticos Psorilom (con aceite de semilla de cardo mariano y extractos de plantas medicinales) y Psoriaten (a base de extracto de corteza de Mahonia aquifolium). Estos productos se utilizan dos veces al día.
Remedios populares
Los remedios populares ofrecen varios remedios que pueden ayudar a reducir la gravedad de los síntomas de la psoriasis palmoplantar.
Se recomienda tomar ácidos grasos omega-3 por vía oral, para lo cual se utiliza aceite de linaza (una cucharada de postre al día), semillas de lino trituradas (20 mg) o aceite de pescado (una cápsula al día).
Son útiles los baños de pies y manos con decocciones de manzanilla, hipérico, regaliz (raíz de regaliz) y brotes de abedul. También son útiles las infusiones de flores de caléndula, hojas de frijol de pantano o diente de león, y meliloto (mezcladas con té verde): 100 ml tres veces al día.
Entre las recetas populares se encuentran las infusiones de epilobio (una cucharada de materia prima seca por 200 ml de agua hirviendo); infusiones de orégano, flores de saúco negro, ortiga mayor, sagitario, pensamiento silvestre y gordolobo. Si le interesa saber cómo realizar un tratamiento herbal, lea los detalles en el artículo " Hierbas medicinales para la psoriasis".
Más información del tratamiento
Prevención
¿Es posible prevenir la psoriasis palmoplantar? Lea: Prevención de la psoriasis.
Pronóstico
El pronóstico de esta enfermedad es malo, ya que es muy tratable.
 [ 31 ]
[ 31 ]

