Médico experto del artículo.
Nuevos artículos
Pseudoksantom elástico: causas, síntomas, diagnóstico, tratamiento.
Último revisado: 23.04.2024

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
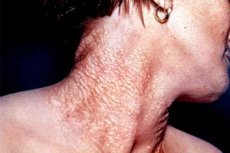
El pseudoksantom elástico (sin.: Síndrome de Grenblad-Strandberg, elastorexis sistematizado de Touraine) es una enfermedad sistémica relativamente rara del tejido conectivo con una lesión predominante de la piel, los ojos y el sistema cardiovascular. La enfermedad genética es heterogénea, incluye las formas dominantes y recesivas. La existencia de una pseudoxantomía elástica adquirida requiere pruebas.
 [1]
[1]
Patogenesia
Los cambios se detectan principalmente en las partes medias e inferiores de la dermis, donde las fibras elásticas se distribuyen de forma desigual, engrosadas, fragmentadas en forma de bultos, bultos, vigas de torsión peculiares o estructuras granulares. Cuando se tiñen con hematoxilina y eosina, la acumulación de fibras elásticas aparece como masas basófilas con contornos difusos. Por el método Kossa, se detectan sales de calcio en ellos. Cerca de las fibras elásticas modificadas hay grupos de sustancias ligeramente basófilas, que se tiñen con hierro coloidal o azul de alcianona. Las fibras de colágeno se disponen al azar, se determina una gran cantidad de fibras de argirófilos. Hay células gigantes de cuerpos extraños. A. Vogel et al. (1985) creen que sobre la base del examen histológico es posible distinguir la forma dominante de esta enfermedad de la recesiva. Para la forma recesiva se caracteriza por la presencia de elastina de color rojo oscuro cuando se tiñe con azul de metileno y para-fuxina. En la circunferencia de tales áreas, la sustancia principal es de color azul difuso, el número de elementos celulares aumenta. En todos los casos, se detecta calcio. El tipo dominante no se caracteriza por la deposición de sales de calcio, las fibras elásticas forman una red de anastomosis, separadas por densos haces de fibras de colágeno. Las fibras elásticas están engrosadas de manera desigual, y solo en algunos lugares se adelgazan o se revelan en forma de gránulos. Sin embargo, GE Pierard (1984) no observó diferencias en el cuadro morfológico entre las formas dominantes y recesivas de esta enfermedad. Cuando el examen al microscopio electrónico de la estructura del tejido conectivo de la papila y la parte superior de la capa reticular de la dermis, por regla general, no se rompe. Los cambios se refieren principalmente a las partes medias y bajas de la capa neta. Las fibras elásticas contienen sales de calcio en forma de pequeños grupos densos en electrones de varios tamaños y formas o delgados, como agujas, cristales. También se describen agrupaciones granulares rodeadas por un anillo denso en electrones de estructuras cristalinas. El hecho de que dichos depósitos sean sales de calcio se confirma mediante microscopía electrónica de barrido utilizando un microanalizador de rayos X. Las sales de calcio también contienen macrófagos circundantes, lo que indica el desarrollo de una reacción de cuerpo extraño. Además, en las fibras elásticas, se observan cambios distróficos en la parte amorfa en forma de iluminación y disolución de la matriz, a veces la presencia de vacuolas de varios tamaños con deposición masiva de sales de calcio. También se encontraron cambios similares con los de las fibras elásticas de la piel senil. Cambios observados en las fibras de colágeno. Se observa una disminución en su número, la mayoría de las fibras no se cambian, algunas de ellas se engrosan (hasta 700 nm), se dividen en otras más pequeñas, se retuercen, pero conservan la periodicidad de la estriación transversal. El daño simultáneo de las fibras elásticas y de colágeno puede explicarse por la participación en su biosíntesis de algunas enzimas comunes, el mismo microentorno, en el que se producen las etapas extracelulares de su biosíntesis.
En la vecindad del colágeno y las fibras elásticas, se encuentran masas friables o compactas de sustancia granular y filamentosa, en las que a veces son visibles acumulaciones electrónicamente densas de sales de calcio y microfibrillas con un espesor de 4 a 10 nm. Hay fibroblastos activados, cerca de las fibras elásticas calcificadas, se encuentran en estado de destrucción. En la forma recesiva, los cambios distróficos y la calcificación son más pronunciados que en la forma dominante. En este último caso, se observan ramificaciones y anastomosis entre ellas sin signos de calcificación. Fibras de colágeno de diferentes diámetros, pero son más delgadas que con una forma recesiva.
Los cambios en la estructura de las fibras elásticas y de colágeno se observan no solo en la piel de los pacientes, sino también en las membranas mucosas de la cavidad oral, así como en las arterias del estómago, lo que indica la naturaleza sistémica de la lesión del tejido conectivo fibroso en esta enfermedad. Cambios distróficos, un aumento en el número de procesos citoplásmicos, una pronunciada vacuolización del citoplasma de endoteliocitos y roturas en la membrana basal se detectan en vasos pequeños. En la membrana elástica interna hay depósitos de sales de calcio, cambios en las fibras elásticas, similares a los de la piel. Tales cambios conducen a trastornos circulatorios, la formación de aneurismas y sangrado.
En la histogénesis de los pseudoxantomas elásticos, algunos autores asumen el papel principal en la deposición de sales de calcio en fibras elásticas, posiblemente como resultado de la acumulación de polianiones que inducen la calcificación en ellas. Otros creen que la calcificación provoca acumulaciones de glicosaminoglicanos en las lesiones. Otros atribuyen importancia no tanto a la calcificación, como a las anomalías estructurales del colágeno y las fibras elásticas asociadas con un defecto en su síntesis. Se supone que la incapacidad de la elastina para la formación de enlaces cruzados, o la interrupción del proceso de desaminación oxidativa, que se produce extracelularmente, conduce a una violación de la elastogénesis. Al mismo tiempo, grandes cantidades de proteasas secretadas por fibroblastos pueden eliminar áreas con aminoácidos hidrófobos de las moléculas de elastina y destruir enlaces cruzados. Histológicamente, se puede detectar la excreción transepidérmica de fibras elásticas modificadas, que, según WK Jacyk y W. Lechiner (1980), distingue la forma adquirida de la heredada. Es posible que con diferentes formas de pseudoxantomía elástica los trastornos estructurales se desarrollen de diferentes maneras. El resultado final de ambos procesos es el mismo.
El cuadro clínico de las lesiones cutáneas con pseudoxantom elástico adquirido es similar al hereditario. Se distingue la forma periumbilical, que aparece en las mujeres, en la patogenia de la cual se le da un papel importante a un estiramiento significativo de la piel abdominal como resultado de embarazos repetidos o anasarca.
Se debe enfatizar que en todas las formas de la enfermedad, la erupción se localiza en los lugares más propensos al estiramiento. Con la forma adquirida de síntomas de daño a los vasos sanguíneos, los ojos o el tracto digestivo, por regla general, no se encuentran. Se describe la aparición de una pseudoxantomía elástica adquirida en un paciente con insuficiencia renal crónica durante la hemodiálisis, cuando pueden crearse condiciones para la calcificación de las fibras elásticas debido a una violación del metabolismo del calcio y el fósforo.
Síntomas pseudoxantomia elástica
Se manifiesta clínicamente como pápulas planas, de color amarillento, agrupadas de 1 a 3 mm, a menudo ubicadas a lo largo de las líneas de la piel en las superficies laterales del cuello, la nuca, en las regiones axilar e inguinal, en el estómago, en las fosas poplíteas, en los codos. La superficie de las pápulas es lisa, la piel en los lugares donde se encuentra la erupción es floja, a menudo forma pliegues, lo que la hace indistinguible de la piel lenta. Las membranas mucosas pueden verse afectadas. Los cambios oculares consisten en cambios distróficos lentamente progresivos en el fondo de ojo como resultado de la divergencia y ruptura de la lámina basal (membrana elástica de Bruch), localizada entre la coroides y la retina. Esto conduce a la formación de las llamadas bandas angioides. Se detectan al examinar el fondo de ojo en forma de líneas irregulares o bandas de pigmentación. Las bandas angioides no son específicas para pseudoxantomas elásticos, también se encuentran en el síndrome de Chernogubov-Eders-Danlos, enfermedad de Paget, síndrome de Marfan y anemia de células falciformes. Pueden ser el único signo de una pseudoxantomía elástica durante muchos años. Las bandas angioides a menudo se combinan con hemorragias debajo de la retina y la coroides, así como con desprendimiento de retina. En el 50% de los pacientes, se observan cambios puntuales, lo que lleva a una reducción significativa de la visión. Los daños del sistema cardiovascular se caracterizan por hipertensión e insuficiencia coronaria, aterosclerosis temprana y tendencia a las hemorragias. En la misma familia, los hermanos pueden tener formas de mono, di y tres síntomas de la enfermedad. La severidad de los síntomas de la piel y los ojos varía considerablemente.
¿Qué es necesario examinar?
Cómo examinar?
Tratamiento pseudoxantomia elástica
Actualmente, no se ha desarrollado ningún tratamiento específico eficaz para la pseudoxantomía elástica. En la etapa I de la lesión oftalmológica, se prescribe la observación, se recomienda evitar el menor daño a los ojos y usar gafas protectoras durante el trabajo y los deportes. Dificultades significativas son el tratamiento de la etapa II. Hay trabajos sobre el uso de la coagulación de bandas angioides, tendiendo a la zona macular. Las inyecciones intravítreas de anticuerpos monoclonales que bloquean la angiogénesis (por ejemplo, bevacizumab) son prometedoras para el tratamiento de las bandas angioides retinianas. Sin embargo, no se reciben datos confiables sobre la efectividad de este método de tratamiento. En el estadio III el tratamiento es ineficaz. El objetivo de la terapia es prevenir las complicaciones.

