Médico experto del artículo.
Nuevos artículos
Poliartritis de las articulaciones
Último revisado: 29.06.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
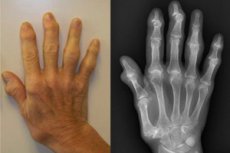
La osteoartritis, o poliosteoartritis articular, es una lesión de múltiples articulaciones móviles, tanto intervertebrales como periféricas, pequeñas y grandes. El desarrollo de esta patología se basa en la condropatía generalizada. Debido a los cambios en la resistencia mecánica del cartílago, se desarrollan múltiples lesiones articulares. El riesgo de padecerla aumenta con la edad, así como con el estrés excesivo, las lesiones, las cirugías y las patologías subyacentes (incluidas las endocrinas y hormonales). [ 1 ]
Epidemiología
La poliosteoartritis se refiere a patologías heterogéneas con diferentes etiologías, pero con características biomorfológicas y clínicas similares. La base de la enfermedad es la lesión de todos los componentes articulares, el cartílago de varias articulaciones, así como el hueso subcondral, el aparato ligamentoso, la membrana sinovial, la bursa y los músculos periarticulares.
La patología se estudia activamente, pero su prevalencia no está claramente definida. Se cree que afecta hasta al 20% de la población mundial, con un aumento estadístico de al menos el 30-35% en las últimas décadas.
Los síntomas clínicos se presentan predominantemente en personas mayores de 60 años (según diversos datos, entre los 55 y los 70 años). Se detecta un cuadro radiológico característico en el 35-45 % de los hombres y el 25-30 % de las mujeres mayores de 60 años, así como en el 80 % de los pacientes mayores de 75 años. [ 2 ], [ 3 ]
En las mujeres, las articulaciones de la rodilla, la columna torácica y cervical, la articulación de la base del dedo gordo del pie y las articulaciones de los dedos de las manos y los pies se ven afectadas con mayor frecuencia. En los hombres, se ven afectadas predominantemente las articulaciones de la cadera, la muñeca y el tobillo, así como la articulación temporomandibular y la columna lumbar.
La poliosteoartritis es a menudo una indicación para la endoprótesis y en la mayoría de los casos conduce a una pérdida prematura de la función y discapacidad. [ 4 ]
Causas poliartritis de las articulaciones
La poliosteoartritis se considera una enfermedad polietiológica, es decir, tiene varias causas posibles para su desarrollo. En este caso, se considera que la causa real es la alteración de las características biológicas del tejido cartilaginoso, que también se debe a los siguientes factores:
- Fallo general de los procesos de regeneración, activación de reacciones destructivas del cartílago, que en muchos casos es de origen idiopático (la causa es desconocida);
- Otras patologías y estados patológicos en el organismo;
- Presión excesiva sobre el sistema musculoesquelético, sobrecarga regular (por ejemplo, si la persona es obesa);
- Desequilibrios hormonales (por ejemplo, mujeres menopáusicas);
- Traumatismos y lesiones articulares;
- Cirugía articular (independientemente del éxito inicial de la cirugía).
El factor etiológico puede ser tanto el envejecimiento natural de los tejidos como la aparición de cambios correspondientes en personas jóvenes (el llamado envejecimiento prematuro del organismo) como resultado de trastornos del trofismo del cartílago. Estos procesos provocan un rápido desgaste del tejido cartilaginoso. Con el desarrollo de la poliosteoartritis, se produce una acumulación de sales en las estructuras periarticulares, distorsión articular y una reacción inflamatoria de la bursa articular.
La poliosteoartritis suele asociarse con otras patologías degenerativas del sistema musculoesquelético, en particular con osteocondrosis y espondilosis deformante. Su etiología no se conoce completamente, pero los factores que conducen al desarrollo de la poliosteoartritis se dividen en hereditarios y adquiridos. [ 5 ]
Factores de riesgo
Se distingue entre poliosteoartritis primaria y secundaria. Los principales factores que provocan el desarrollo de la patología primaria incluyen:
- Esfuerzo excesivo o repetitivo que excede significativamente la capacidad física del cartílago (en particular, esto incluye deportes intensos o trabajo físico pesado);
- Sobrepeso.
La patología congénita que conduce a un trastorno de la biomecánica articular y a una distribución adecuada alterada de los vectores de carga sobre el cartílago articular puede presentarse:
- Displasia congénita;
- En caso de enfermedades deformantes de la columna vertebral;
- Con defectos del desarrollo esquelético;
- Con subdesarrollo y aumento de la movilidad del aparato ligamentoso.
Además, la estructura del tejido del cartílago puede cambiar como resultado de microtraumatismos, microcirculación alterada, lesiones traumáticas (fracturas intraarticulares, subluxaciones y dislocaciones, hemartrosis).
La poliosteoartritis secundaria suele ser provocada por:
- Enfermedades inflamatorias (infecciones o inflamaciones traumáticas);
- Displasia articular congénita y deterioro del desarrollo articular;
- Inestabilidad (incluida la inestabilidad postraumática);
- Patologías endocrinas (p. ej. Diabetes mellitus);
- Trastornos metabólicos (gota, hemacromatosis);
- Necrosis ósea;
- Intoxicación grave o patologías reumatológicas.
Por ejemplo, la poliosteoartritis se encuentra a menudo en pacientes con artritis reumatoide, lupus eritematoso sistémico y enfermedades hematológicas (hemofilia).
Patogenesia
En la poliosteoartritis, el cartílago articular es la lesión principal. Las articulaciones están formadas por superficies óseas articulares recubiertas de tejido cartilaginoso. Durante la actividad motora, el cartílago actúa como un amortiguador, reduciendo la presión sobre las articulaciones óseas y asegurando su movimiento fluido entre sí. [ 6 ]
La estructura del cartílago está representada por fibras de tejido conectivo laxas en la matriz. Esta es una sustancia gelatinosa formada por glicosaminoglicanos. Gracias a la matriz, el cartílago se nutre y las fibras dañadas se restauran.
En su estructura, el cartílago se asemeja a una sustancia esponjosa: en reposo absorbe líquido y en el proceso de carga retira humedad hacia la cavidad articular, como si la lubricara.
A lo largo de la vida, el cartílago debe reaccionar y soportar una gran cantidad de estrés, lo que gradualmente provoca cambios y la destrucción de fibras individuales. Si la articulación está sana, las estructuras dañadas se reemplazan en la misma cantidad por fibras nuevas. Si se altera el equilibrio entre la formación de nuevo material de construcción y los procesos destructivos en el tejido cartilaginoso, se desarrolla poliosteoartritis. El cartílago dañado pierde su capacidad de absorción y la articulación se reseca. También se producen cambios patológicos en el tejido óseo: se forman osteofitos como reacción al adelgazamiento del cartílago al aumentar las superficies articulares. Como resultado de estos procesos, aumenta la deformidad de la articulación.
En la poliosteoartritis, varias articulaciones se ven afectadas simultáneamente. Estas pueden ser pequeñas articulaciones de las manos y los pies, o articulaciones de sostén (coxartrosis, gonartrosis). [ 7 ]
Síntomas poliartritis de las articulaciones
La enfermedad se caracteriza por una progresión lenta. Los períodos agudos de inflamación articular son atípicos. Con frecuencia, los primeros signos aparecen gradualmente, tras lo cual progresan lentamente.
La sintomatología clínica de la poliosteoartritis se caracteriza por dolor articular de frecuencia mecánica; es decir, el síndrome doloroso se presenta durante los movimientos debido a la fricción entre las superficies articulares. El dolor se intensifica al final de la jornada laboral, hacia la tarde, a veces en la primera mitad de la noche (impide el sueño y causa insomnio). Por la mañana, tras el descanso, los síntomas dolorosos prácticamente desaparecen, reapareciendo tras la actividad física.
La poliosteoartritis de las articulaciones pequeñas y algunas articulaciones grandes puede ir acompañada de la entrada de fragmentos de cartílago enfermo o partes de crecimientos marginales en las cavidades articulares, lo que conduce a la aparición del llamado dolor en bloqueo, es decir, una sensación de "pegajo", especialmente durante los movimientos repetitivos de las extremidades.
Ocasionalmente, los pacientes refieren crujidos durante la actividad motora, aunque no es un signo específico. Puede haber rigidez después del descanso, pero esta condición no es prolongada (no más de media hora) ni localizada (en una articulación o en un grupo articular limitado), lo cual es un signo distintivo de los procesos patológicos inflamatorios.
Durante la exploración, puede observarse una alteración de la forma y el contorno de las articulaciones (deformidades en las extremidades). Por ejemplo, la poliosteoartritis de la rodilla suele ir acompañada de la formación de piernas en forma de O, lo que se explica por el estrechamiento del espacio articular de la parte medial. La poliosteoartritis de las articulaciones de la mano puede presentarse con crecimientos nodulares en las superficies anterolaterales de las articulaciones interfalángicas proximales y distales (nódulos de Bouchard y de Geberden).
Al determinar el volumen de las habilidades motoras pasivas y activas, se detecta una limitación pronunciada que empeora con el tiempo. Al palpar las articulaciones, puede detectarse crepitación (crujido doloroso). La palpación de los tejidos blandos cerca de las articulaciones afectadas permite detectar zonas localmente dolorosas en la zona de inserción del aparato ligamentoso, la bursa y los tendones. Este síntoma se debe a una tensión excesiva de algunos elementos de los tejidos blandos debido a una configuración articular alterada.
En algunos casos, la poliosteoartritis de grandes articulaciones puede presentarse acompañada de sinovitis (formación de derrame articular), aunque no se presenta el síndrome de dolor difuso típico de la artritis. Al analizar el líquido sinovial, se pueden detectar signos de inflamación (en la poliosteoartritis, el líquido es transparente, con un recuento de leucocitos inferior a 2000 por 1 mm³).
La poliosteoartritis de cadera u otras articulaciones sometidas a carga es predominantemente simétrica. La asimetría se detecta con mayor frecuencia en pacientes con osteoartritis de otra etiología o en poliosteoartritis secundaria.
La lesión suele afectar a los siguientes grupos articulares:
- Articulación de la cadera: en aproximadamente el 40% de los casos;
- Articulación de la rodilla: en el 30-35% de los casos;
- Con menor frecuencia, articulaciones interfalángicas, carpo-carpianas, acromial-claviculares, metatarsofalángicas e intervertebrales.
La poliosteoartritis de los dedos se caracteriza por estas manifestaciones clínicas:
- Formación de nódulos compactados en las superficies laterales de las articulaciones interfalángicas distales (nódulos de Heberden) y en la superficie exterolateral de las articulaciones interfalángicas proximales (nódulos de Bouchard). Cuando aparecen, se produce una sensación de ardor, hormigueo y entumecimiento, síntomas que desaparecen tras la formación de los elementos nodulares.
- Síndrome doloroso y rigidez intraarticular relativa, volumen motor insuficiente.
Si en el paciente se observa la formación de los nódulos anteriores, en esta situación se habla de un curso desfavorable de la patología.
En la mayoría de los casos, la articulación metacarpiana se presenta en pacientes menopáusicas. En este caso, se diagnostica con mayor frecuencia poliosteoartrosis bilateral, que se acompaña de dolor en la unión de los huesos metacarpiano y trapecio al realizar movimientos con el pulgar. Además del dolor, la capacidad motora suele estar limitada y se presentan crujidos. En casos de procesos patológicos graves y desatendidos, la mano se curva.
En cuanto a las extremidades inferiores, muchas articulaciones pequeñas, como los ligamentos subastragalina, la articulación cubofemoral, la articulación metatarsiana y otros ligamentos, pueden verse afectadas. La poliosteoartritis de los pies se manifiesta por los siguientes síntomas:
- Dolor que aparece después de caminar o estar de pie durante un tiempo prolongado o después de una sobrecarga;
- Hinchazón y enrojecimiento de la piel en las zonas articulares afectadas;
- Reacción dolorosa de las articulaciones a un cambio repentino de las condiciones climáticas, a la exposición al aire frío o al agua;
- Crujido de los pies durante el movimiento;
- Fatiga rápida en las piernas, rigidez matutina;
- La aparición de callos en el pie.
Como resultado de la deformidad de la articulación, una persona puede experimentar un cambio en la marcha, engrosamiento de los dedos y crecimiento excesivo de huesos.
La poliosteoartritis del pie tarsiano se manifiesta con dolor y limitación del movimiento del dedo gordo. Además, la articulación suele deformarse y se vuelve propensa a lesiones (incluso al usar calzado). Con frecuencia se presentan procesos inflamatorios (bursitis).
La poliosteoartritis del tobillo tiende a una progresión lenta y gradual, con síntomas que aumentan a lo largo de varios años:
- El dolor aparece, tirante, sordo, con un aumento gradual en intensidad;
- Cambios en la marcha, cojera;
- Los movimientos se vuelven rígidos (especialmente por la mañana);
- La articulación está deformada.
Es fácil observar que las principales manifestaciones de la poliosteoartritis, independientemente de su localización, son prácticamente las mismas. Se presenta dolor articular, que se siente en la profundidad de la estructura, que aumenta con la carga, durante el entrenamiento deportivo u otra actividad física, y disminuye durante el descanso. Por la mañana, las articulaciones presentan poca flexibilidad y se percibe un crujido. Gradualmente, el dolor aumenta y los movimientos se vuelven cada vez más limitados. [ 8 ]
Etapa
El desarrollo de la poliosteoartritis pasa por etapas como estas:
- La poliosteoartritis de grado 1 se caracteriza por la presencia de pequeños cambios morfológicos intraarticulares, en particular en la estructura del tejido fibroso. Se presenta dolor durante la actividad física y las radiografías muestran un estrechamiento del espacio articular.
- La poliosteoartritis de segundo grado se manifiesta por un síndrome de dolor constante en la zona de las articulaciones afectadas. La radiografía muestra un claro estrechamiento del espacio articular y la aparición de osteofitos. La superficie del cartílago se vuelve irregular.
- La poliosteoartritis articular de tercer grado se manifiesta no solo con dolor, sino también con alteración de la función articular. El cartílago se adelgaza y puede producirse una disminución drástica del volumen de líquido sinovial.
- En el cuarto grado de la enfermedad los osteofitos bloquean las articulaciones afectadas y los movimientos se vuelven imposibles.
Formas
La poliosteoartritis primaria se diagnostica si se producen cambios patológicos en la estructura del cartílago articular sin una causa específica, es decir, la patología en sí misma es un "iniciador".
La poliosteoartritis secundaria se desarrolla como resultado de una lesión o enfermedad traumática (artritis reumatoide, necrosis aséptica, patologías metabólicas, etc.).
La poliosteoartritis deformante es una enfermedad que cursa con una deformidad articular, dolorosa o indolora, en un contexto de función articular satisfactoria o gravemente deteriorada. La deformidad suele ser pronunciada, se detecta visualmente y, en sus etapas iniciales, se detecta mediante diagnóstico radiológico.
La poliosteoartritis nodosa se acompaña de la formación de nódulos densos, los llamados nódulos de Heberden. Son crecimientos óseos en los bordes articulares y pueden ser dolorosos al principio. A medida que crecen, el dolor disminuye, pero la deformidad persiste.
La poliosteoartritis generalizada es la forma más compleja y grave de la enfermedad, que se acompaña de la lesión de numerosas articulaciones pequeñas y de sostén. Esta patología se caracteriza por el pronóstico más desfavorable. [ 9 ]
Complicaciones y consecuencias
Sin atención médica oportuna, la poliosteoartritis puede causar discapacidad. Los pacientes sufren:
- Por distorsiones articulares graves;
- Por pérdida de movilidad articular;
- Por acortamiento de las extremidades (sobre todo en gonartrosis y coxartrosis).
A menudo, los pacientes tienen cambios en la postura y la marcha, hay problemas con la columna vertebral, hay dolor en la espalda baja, el cuello, detrás del esternón.
Retrasar el tratamiento puede conducir al desarrollo de:
- Periartritis (inflamación de los tejidos que rodean la articulación afectada);
- Sinovitis (inflamación de la membrana sinovial);
- Coxartrosis (daño permanente en la articulación de la cadera).
Con la aparición de la inflamación, el riesgo de inmovilización completa de la articulación aumenta significativamente, lo que puede ser el primer paso hacia una discapacidad grave. El paciente pierde la capacidad de moverse sin ayudas (andadores, muletas) y, en ocasiones, incluso queda inmovilizado.
La poliosteoartritis, que afecta a las articulaciones medianas y grandes, empeora significativamente la calidad de vida y, a menudo, provoca discapacidad. El proceso destructivo se produce con bastante rapidez, desgastando las articulaciones sin posibilidad de recuperación. Para prevenir esto y detener el deterioro a tiempo, no se debe posponer la visita a un especialista. Para que el tratamiento tenga éxito, es fundamental identificar la enfermedad lo antes posible, lo que ralentizará el desgaste de las estructuras articulares y retrasará la necesidad de intervención quirúrgica. [ 10 ]
Diagnostico poliartritis de las articulaciones
El diagnóstico de poliosteoartritis lo establece un traumatólogo ortopédico al detectar síntomas clínicos típicos en los hallazgos radiográficos. Las radiografías revelan cambios distróficos en el cartílago articular y los huesos adyacentes. El espacio articular se estrecha, la superficie ósea se deforma (puede aplanarse) y aparecen crecimientos quísticos. Se observa osteosclerosis subcondral y osteofitos (formaciones de tejido óseo). Es posible la inestabilidad articular: los ejes de las extremidades se distorsionan y se forman subluxaciones.
Si el examen radiológico no muestra un cuadro completo de la enfermedad, se prescribe al paciente una tomografía computarizada y una resonancia magnética. Si se sospecha poliosteoartritis secundaria, se recomienda consultar con otros especialistas, como endocrinólogos, hematólogos, cirujanos y reumatólogos.
Los análisis en el laboratorio están representados por las siguientes pruebas:
- Análisis de sangre general con determinación del nivel de eritrocitos, leucocitos, plaquetas, hemoglobina para diagnosticar el proceso inflamatorio;
- Velocidad de sedimentación globular: demuestra la actividad de la reacción inflamatoria en el cuerpo;
- Determinación del factor reumatoide – para diferenciación con patologías autoinmunes;
- Proteína C reactiva y fibrinógeno: para diagnosticar la inflamación tisular.
El diagnóstico instrumental en la poliosteoartritis se realiza principalmente mediante radiografía: se visualiza el grado de deformidad articular y el estrechamiento de la hendidura. Además, se pueden prescribir resonancias magnéticas o artroscopias, pero solo en situaciones diagnósticas complejas y ambiguas. [ 11 ]
Diagnóstico diferencial
Las diferencias entre la poliosteoartritis y las patologías articulares inflamatorias se resumen en la siguiente tabla:
Poliosteoartritis |
Patologías inflamatorias |
El dolor se presenta sólo con el esfuerzo, puede haber dolor inicial (en los primeros movimientos). |
El síndrome de dolor es molesto en reposo y desaparece gradualmente durante el movimiento ("caminar"). |
El dolor desaparece por la mañana. |
El síndrome de dolor se presenta por la mañana y en ocasiones se convierte en la causa del despertar temprano del paciente. |
Las articulaciones que soportan carga (rodillas, caderas) son las más frecuentemente afectadas. |
Pueden verse afectadas las articulaciones sinoviales (codos, pies, manos, etc.). |
El dolor está estrictamente localizado. |
El dolor es difuso, difuso. |
El deterioro aumenta gradualmente. |
El curso es agudo, tipo ataque. |
La mejoría se produce después de tomar analgésicos habituales. |
La mejoría se produce después de tomar medicamentos antiinflamatorios. |
La rigidez matutina está ausente o es breve (hasta media hora). |
La rigidez matutina está presente y varía en duración (alrededor de una hora en promedio). |
Se observa crujido articular, aparición de crecimientos óseos y estado general de salud normal. |
Se observan edema de tejidos blandos, hinchazón y bienestar general. |
La sinovitis no es intensa. Radiológicamente, se observan signos de osteosclerosis periarticular y sobrecrecimiento óseo marginal, con estrechamiento del espacio articular. |
Se presenta sinovitis y se observan cambios significativos en los parámetros de la fase aguda en las pruebas de laboratorio. Se determinan radiológicamente osteoporosis y erosiones articulares. El espacio articular está estrechado o ensanchado. |
¿A quién contactar?
Tratamiento poliartritis de las articulaciones
El tratamiento de la poliosteoartritis es largo y complejo. En la etapa inicial del proceso patológico, a menudo es posible retrasar su desarrollo con medicamentos y fisioterapia. Las patologías avanzadas no suelen responder a tratamientos conservadores, por lo que se recurre a la intervención quirúrgica para solucionar el problema.
En general, entre las posibles intervenciones terapéuticas se utilizan:
- Medicamentos;
- Fisioterapia, fisioterapia;
- Método quirúrgico.
El tratamiento farmacológico tiene como objetivo aliviar el dolor y restaurar el cartílago afectado por la poliosteoartritis. Se sabe que el síndrome doloroso empeora significativamente la calidad de vida del paciente, limitando su actividad motora. Por lo tanto, a los pacientes se les prescriben analgésicos y antiinflamatorios, en particular:
- Medicamentos antiinflamatorios no esteroides (inhiben el desarrollo de la reacción inflamatoria, reducen el dolor);
- Corticosteroides (medicamentos hormonales que detienen la inflamación);
- Antiespasmódicos (alivian el espasmo muscular).
Se recetan medicamentos tanto para uso tópico como general. En caso de dolor intenso, se permite la inyección intraarticular de soluciones medicinales. La dosis, la duración del tratamiento y la frecuencia de uso son determinadas individualmente por el médico.
Además, la poliosteoartritis se trata con medicamentos que ayudan a restaurar y ralentizar la destrucción del cartílago. En particular, se utilizan medicamentos que contienen condroitina y glucosamina en tratamientos prolongados de varios meses. [ 12 ]
Además, la terapia compleja a menudo incluye procedimientos no farmacológicos:
- Atención quiropráctica;
- Fisioterapia, mecanoterapia;
- Tracción articular;
- Fisioterapia (terapia de ondas de choque, ozonoterapia, aplicaciones de fármacos, electroforesis, ultrafonoforesis, etc.).
Las intervenciones quirúrgicas se realizan cuando existen indicaciones sólidas, principalmente cuando el tratamiento conservador de la poliosteoartritis resulta ineficaz. En estos casos, se utilizan principalmente endoprótesis. La articulación afectada se extirpa y se reemplaza por un implante que realiza la función articular. Este método se aplica con especial frecuencia en las articulaciones de la cadera y la rodilla.
Otras posibles operaciones incluyen:
- Osteotomía correctiva (eliminación de un elemento óseo con fijación posterior de los elementos restantes en un ángulo diferente, lo que reduce la carga sobre la articulación enferma);
- Artrodesis (fijación de los huesos entre sí, que elimina la movilidad posterior de la articulación, pero permite apoyar la extremidad).
Medicamentos
El tratamiento farmacológico para la poliosteoartritis se prescribe durante una recaída de la patología y tiene como objetivo controlar los síntomas y detener la reacción dolorosa en la articulación o los tejidos periarticulares. Por lo general, los antiinflamatorios no esteroideos, en particular el diclofenaco, la indometacina y el ibuprofeno, cumplen eficazmente estos objetivos. Dado que estos fármacos afectan negativamente al sistema digestivo, se toman después de las comidas, en dosis cortas, junto con otros medicamentos que protegen el tracto gastrointestinal (Omez).
Los medicamentos más modernos que tienen un efecto algo más suave sobre los órganos digestivos son Movalis, Tinoktil, Arthrotec.
En la poliosteoartritis, se administra por vía intramuscular a una dosis de 75 mg al día o por vía oral a una dosis de 100 mg al día (en 2-3 dosis). Posibles efectos secundarios: dolor abdominal, cefalea, acidez estomacal, náuseas y vértigo. |
|
Se administra por vía oral a una dosis de 7,5 mg al día, con una dosis máxima diaria de 15 mg. Posibles efectos secundarios: trombosis vascular, úlcera péptica, náuseas, diarrea, dolor abdominal y exacerbación de la colitis. |
Es imprescindible realizar terapia local. La indometacina, la pomada de butadiona, así como Fastum-gel, la pomada de diclofenaco, la crema Dolgit y Revmagel son ideales para pacientes con poliosteoartritis. Los preparados tópicos se aplican en las articulaciones afectadas de 2 a 3 veces al día, durante un tiempo prolongado.
El ungüento se aplica suavemente en la zona afectada hasta 4 veces al día. La duración del tratamiento es de hasta 10 días. El intervalo entre aplicaciones es de al menos 6 horas. |
|
Gel de diclofenaco |
Frote suavemente de 3 a 4 veces al día. No se recomienda su uso durante más de 14 días consecutivos. Durante el tratamiento, pueden presentarse reacciones cutáneas leves y pasajeras que desaparecen al finalizar el tratamiento. En raras ocasiones se detectan alergias. |
Las compresas con dimexido tienen un buen efecto terapéutico: el medicamento se puede adquirir en farmacias y se diluye con agua hervida en una proporción de 1:2 o 1:3. La solución se puede complementar con novocaína o analgin con hidrocortisona. La compresa se coloca sobre la articulación afectada por poliosteoartritis durante unos 40 minutos antes de acostarse. El tratamiento consta de 25 procedimientos. No se debe realizar el tratamiento sin consultar previamente con un especialista (artrólogo, reumatólogo).
Con síntomas pronunciados de poliosteoartritis, el médico puede prescribir inyecciones intraarticulares; en particular, es posible inyectar Celeston, Diprospan, Kenalog, Flosterone, Depomedrol en las articulaciones, un ciclo corto de 1-2 inyecciones.
Otra categoría de fármacos de uso frecuente son los condroprotectores. Se trata de medicamentos específicos que ayudan a mejorar y fortalecer la estructura del cartílago. Los condroprotectores no alivian la inflamación, actúan de forma acumulativa y requieren un uso prolongado (al menos de 6 a 8 semanas). Los componentes principales de estos fármacos son la glicosamina y el sulfato de condroitina, componentes básicos del tejido cartilaginoso.
También existen condroprotectores que no se administran por vía oral, sino que se inyectan por vía intramuscular. Entre estos fármacos se incluyen Mucartrin, Rumalon, Alflutop y Arteparon. El tratamiento para la poliosteoartritis consiste en 20-25 inyecciones (cada 48 horas).
Además, se puede prescribir un tratamiento con medicamentos homeopáticos Traumel, de objetivo T - ciclos largos, repetidos dos veces al año.
Tratamiento de fisioterapia
Los siguientes tratamientos de fisioterapia están indicados para la poliosteoartritis:
- Electroforesis: permite administrar el medicamento directamente a los tejidos afectados, combinando el efecto de la galvanización y la acción del fármaco.
- Galvanización: promueve la activación del flujo sanguíneo local y mejora la síntesis de sustancias bioactivas. Proporciona efecto antiinflamatorio, analgésico y antiedematoso.
- Estimulación eléctrica: ayuda a restaurar la sensibilidad de las fibras nerviosas y la actividad contráctil de los músculos, aumenta la tasa de absorción de oxígeno por los tejidos, lo que conduce a la activación de los procesos metabólicos y mejora la circulación sanguínea en el área afectada.
- Terapia diadinámica: ayuda a eliminar el síndrome de dolor, reducir la tensión muscular.
- Magnetoterapia (constante, pulsada): aumenta el metabolismo de los tejidos, tiene efecto trófico, vasodilatador e inmunomodulador.
- Aplicaciones térmicas (medios para estimular la regeneración del cartílago, parafina, lodos terapéuticos)
Los esquemas de fisioterapia son seleccionados por un especialista, teniendo en cuenta la etapa del proceso patológico, el síntoma principal expresado, la edad del paciente, la presencia de otras enfermedades, excepto la poliosteoartritis.
La mayoría de las fisioterapias que ofrecen los médicos han demostrado su eficacia y se han utilizado en la práctica durante décadas, preservando la calidad de vida, la amplitud de movimiento y la capacidad laboral de los pacientes. Algunas técnicas se han mejorado con el tiempo: en particular, los especialistas han creado dispositivos que pueden usarse en casa (por ejemplo, para la magnetoterapia).
Además, a los pacientes se les muestra climatoterapia:
- Hidroterapia (baños minerales, de sulfuro de hidrógeno);
- Tratamiento de lodos, tratamiento de naftalán;
- Terapia manual, kinesioterapia.
Estos métodos desempeñan un papel auxiliar en la poliosteoartritis y, en combinación con otros efectos, ralentizan las reacciones patológicas en las articulaciones y preservan la movilidad y el rendimiento.
Tratamiento a base de hierbas
La poliosteoartritis requiere un tratamiento farmacológico integral. Sin embargo, los remedios caseros suelen ser un complemento eficaz, especialmente en las primeras etapas de la patología. Existe una amplia gama de remedios herbales, como decocciones, ungüentos y tinturas, recomendados para la poliosteoartritis.
- Prepare una infusión a base de caléndula, corteza de sauce, saúco, ortiga, cola de caballo y bayas de enebro. Tome todos los ingredientes en cantidades iguales y mézclelos bien (es conveniente usar un molinillo de café o de carne). Tome 2 cucharadas de la mezcla, vierta 1 litro de agua hirviendo y deje reposar en un termo durante varias horas. Filtre la bebida resultante y tome 100 ml varias veces al día (3-4 veces) durante 2-3 meses. Al finalizar el tratamiento, el paciente debería sentir un alivio constante y una reducción del dolor.
- Prepare una infusión con 4 partes de hojas de arándano rojo, la misma cantidad de sucesión, 3 partes de brotes de Ledum, la misma cantidad de hierba y la misma cantidad de césped, y 3 partes de violeta tricolor. También tome 2 partes de hipérico, hojas de menta, brotes de álamo y semillas de lino. La mezcla se muele bien (puede molerla en una picadora de carne o de café). Vierta dos cucharadas de la mezcla resultante en 1 litro de agua hirviendo y deje reposar en un termo durante 3-4 horas. Luego, filtre el remedio y tome 100 ml 3-4 veces al día. Duración del tratamiento: 2-3 meses.
- Prepare un ungüento a base de flores de meliloto, conos de lúpulo, flores de hipérico y mantequilla. Triture los ingredientes vegetales, mézclelos bien y seleccione 2 cucharadas. Añada 50 g de mantequilla y mezcle bien. Deje actuar durante unas horas para que se adhiera. A continuación, aplique el ungüento resultante sobre una gasa o un paño de algodón limpio, aplíquelo sobre las articulaciones afectadas y envuélvalo con un trozo de celofán y una bufanda abrigada. Es recomendable realizar este procedimiento por la noche y retirar el vendaje por la mañana temprano.
- Prepare una tintura a base de plantas como oreja de oso, lila, ajenjo y valeriana. Mezcle todos los ingredientes en cantidades iguales. Vierta tres cucharadas en un frasco, vierta medio litro de vodka y cúbralo. Deje reposar durante un mes, agitando periódicamente. Luego, con la tintura resultante, aplique compresas en las articulaciones afectadas.
- Prepare una compresa de agua: prepare una mezcla de hojas de bardana, madre y madrastra, col blanca y rábano picante a partes iguales. Triture la planta, mézclela con agua hasta obtener una masa espesa, extiéndala sobre una gasa o paño y aplíquela sobre la articulación afectada (preferiblemente durante la noche). El tratamiento se realiza diariamente durante dos semanas.
Además del tratamiento tradicional, es importante seguir todas las recomendaciones médicas: en ningún caso se deben descuidar los medicamentos, el ejercicio terapéutico y la corrección de la dieta y el estilo de vida. Solo con un enfoque integral, las manifestaciones de la enfermedad se reducirán significativamente y la inhibición del proceso patológico se acelerará.
Tratamiento quirúrgico
Las intervenciones quirúrgicas se realizan cuando están indicadas, utilizando técnicas suaves en diferentes etapas de la enfermedad, pero sólo si el tratamiento farmacológico no produce el resultado deseado. [ 13 ]
Los principales métodos de tratamiento quirúrgico de la poliosteoartritis se consideran:
- La artroscopia es una operación para extirpar la capa articular superior afectada (desgastada). La cualificación adecuada del cirujano es fundamental: la operación se realiza con precisión milimétrica para evitar dañar el tejido sano. La cabeza articular se protetiza parcialmente, lo que elimina las limitaciones motoras y permite al paciente llevar una vida normal sin dolor.
- La endoprótesis (reemplazo articular) está indicada en casos de destrucción ósea grave. Las articulaciones artificiales reproducen con precisión la configuración anatómica de las articulaciones reales y se fabrican con materiales seguros y resistentes.
Fisioterapia para la poliosteoartritis
Se recomienda a los pacientes realizar ejercicios suaves y graduales que mejoren el flujo sanguíneo en la zona de las articulaciones afectadas, aumenten su movilidad y eliminen la rigidez. Con ejercicios regulares, es posible mantener un volumen y una amplitud motores adecuados durante un tiempo prolongado.
Los ejercicios aeróbicos más recomendados incluyen correr a baja velocidad, caminar, nadar y andar en bicicleta. La selección de ejercicios debe ser realizada por un médico en función de los grupos articulares afectados y el grado de la patología. Por ejemplo, el ciclismo está más indicado para pacientes con gonartrosis, mientras que la natación es útil para personas con osteoartritis de cadera.
Importante: Durante el período agudo de la enfermedad, no se debe realizar ejercicio. Reanude la gimnasia solo después de que se haya eliminado la inflamación y el dolor (aproximadamente 4 días después del alivio del dolor).
El conjunto estándar de ejercicios para pacientes con poliosteoartritis incluye ejercitar las articulaciones, fortalecer los músculos periarticulares y entrenar el aparato vestibular.
Para un efecto terapéutico óptimo, se recomienda realizar un ligero masaje antes de cada entrenamiento para tonificar los músculos, eliminar espasmos y mejorar la nutrición de los tejidos. Cada ejercicio debe repetirse de 5 a 6 veces.
- El paciente se recuesta boca arriba en el suelo, estirando brazos y piernas. Levante las extremidades alternativamente 15 cm del suelo y manténgalas así durante 5 segundos. Las extremidades no deben estar flexionadas: los músculos deben estar en una tensión cómoda.
- El paciente se recuesta sobre el lado derecho, estirándose al máximo. Tira de las extremidades izquierdas en direcciones opuestas sin flexionar las rodillas ni los codos. Repite el ejercicio girando hacia el lado izquierdo.
- El paciente se sienta en una silla e intenta llevar el codo izquierdo por delante del pecho hacia el hombro opuesto. Repite el ejercicio con el brazo derecho.
- El paciente flexiona los dedos y levanta sin esfuerzo las extremidades superiores por encima de la cabeza, girando las palmas hacia arriba. Es normal sentir tensión en los hombros y la parte superior de la espalda.
- El paciente se recuesta boca arriba con las piernas estiradas. Flexione la rodilla, rodéela con los brazos y llévela hacia el pecho. La espalda y la cabeza no deben despegarse del suelo.
- El paciente se coloca detrás de la silla, sujetándola con las manos. Flexione lentamente la pierna derecha por la rodilla y lleve la pierna izquierda hacia atrás, manteniéndola recta. El talón no debe despegarse del suelo. Flexione la rodilla derecha, manteniendo la espalda recta.
- Se sujeta el respaldo de la silla con la mano izquierda y se apoya en el pie derecho. Envuelve el pie de la pierna izquierda con la mano derecha. Lleva lentamente el talón izquierdo hacia el glúteo y repite el ejercicio con la otra pierna.
- El paciente se sienta en una colchoneta con las piernas estiradas. Se coloca una bufanda larga o una pluma sobre los pies, se flexionan los brazos a la altura de los codos y se lleva el cuerpo hacia los pies. El ejercicio debe realizarse lentamente, con énfasis en la tensión en la cara interna de los muslos.
- Con las manos apoyadas en el respaldo de la silla, el paciente separa los pies a la anchura de los hombros, flexiona la rodilla derecha y la mantiene paralela al suelo. Intenta hacer una sentadilla con la pierna izquierda, manteniéndola así un segundo. Luego, regresa suavemente a la posición inicial y repite el ejercicio con la otra pierna.
- Sujetando el respaldo de la silla con las manos, separe las piernas a la anchura de los hombros. Mantenga la espalda recta y los hombros separados. Levante los talones del suelo, manteniéndose de puntillas un segundo.
- El paciente se sienta en una silla (con la espalda recta). Levanta la pierna derecha e intenta mantenerla sin flexionar la rodilla ni un segundo. Repite el ejercicio con la otra pierna.
Para potenciar el efecto del tratamiento, se recomienda ajustar la dieta y beber suficiente agua limpia durante el día.
Nutrición en la poliosteoartritis
La corrección nutricional no es el factor principal, pero sí bastante significativo, que contribuye a fortalecer y mantener la salud del sistema musculoesquelético. En casos de poliosteoartritis, los nutricionistas recomiendan:
- Equilibrar la dieta en cuanto a vitaminas y minerales;
- Eliminar alimentos poco saludables, comidas precocinadas, bebidas alcohólicas;
- Normalizar la cantidad de sal en los platos;
- Asegúrese de consumir una ingesta adecuada de líquidos a lo largo del día;
- Reduce la cantidad de carbohidratos simples en tu dieta.
El colágeno y los ácidos grasos omega-3 tienen un efecto positivo en el estado de las articulaciones móviles y, en particular, del cartílago. Para asegurar su absorción, es necesario incluir en la dieta los siguientes productos:
- Caldo de huesos, caldo de res y caldo de pollo (la porción diaria óptima para pacientes con poliosteoartritis es de 200-300 ml);
- Salmón (se recomienda 150 g por semana);
- Verduras verdes (evita la degradación prematura del colágeno en el cuerpo, se recomienda consumir 100-150 g de verduras frescas al día);
- Cítricos (2-3 frutas al día);
- Tomates (como opción - 200 ml de jugo de tomate al día);
- Aguacate (o aceite de aguacate);
- Bayas (fresas, fresas, grosellas, frambuesas, arándanos rojos - hasta 100 g al día);
- Huevos (no más de dos huevos al día);
- Semillas de calabaza (2 cucharadas al día, se pueden agregar a ensaladas, productos horneados, papillas).
Además, se recomienda incluir en el menú semanal repollo, pescado de mar y mariscos, verduras y frutas rojas, plátanos, frijoles y ajo, linaza, soja y frutos secos. Los pacientes con poliosteoartritis deben eliminar por completo el azúcar de la dieta, ya que contribuye a la pérdida gradual de elasticidad del cartílago.
Prevención
La poliosteoartritis se puede prevenir y evitar prestando atención a la salud de las articulaciones y al estado del cuerpo en su conjunto desde la infancia.
- Es importante mantenerse físicamente activo, hacer ejercicio, excluyendo dos extremos: la hipodinámica y el exceso de actividad física.
- Es importante cuidar su propio peso. La obesidad sobrecarga el sistema musculoesquelético: las articulaciones de la rodilla, la cadera y el tobillo se ven especialmente afectadas.
- Debe minimizar el riesgo de lesiones evitando levantar y transportar objetos pesados, permanecer de pie o caminar durante períodos prolongados y las vibraciones.
- Es necesario aprender la correcta distribución de la carga en las articulaciones, así como consultar oportunamente a especialistas ante cualquier lesión y enfermedad inflamatoria que pueda provocar el desarrollo de poliosteoartritis secundaria.
- Es necesario llevar una dieta adecuada y nutritiva, no permitir la deficiencia de vitaminas y minerales vitales en el cuerpo, beber suficiente agua limpia durante todo el día.
Pronóstico
La poliosteoartritis es una enfermedad compleja con síntomas muy específicos y un tratamiento complejo. El éxito del tratamiento depende de muchos factores, tanto de la edad de la enfermedad como de un buen estilo de vida del paciente y el cumplimiento de todas las recomendaciones médicas.
Para mejorar el pronóstico, debe eliminar el consumo de bebidas alcohólicas y productos nocivos, y dejar de fumar. Es igualmente importante beber suficiente agua al día. Dedique tiempo a diario a ejercicios sencillos que fortalezcan el sistema musculoesquelético.
En general, la poliosteoartritis, aunque progresiva, responde bien a la mayoría de las terapias. Rara vez se produce una discapacidad completa, ya que la mayoría de los pacientes experimentan exacerbaciones solo ocasionalmente, esporádicamente. Si bien los cambios intraarticulares son irreversibles, es muy posible detener la progresión de la enfermedad. Es importante seguir todas las recomendaciones de rehabilitación, evitar movimientos que impliquen una carga excesiva en la articulación afectada y reducir ciertos tipos de actividad física (saltar, cargar objetos pesados, hacer sentadillas, etc.). Se deben alternar periodos de carga moderada con periodos de descanso, descargando regularmente el sistema musculoesquelético. La falta total de actividad física no es recomendable: la inactividad articular mecánica debilita el corsé muscular, que con el tiempo provoca una circulación sanguínea lenta, deterioro del trofismo y pérdida de movilidad.
Discapacidad
La poliosteoartritis es una patología progresiva grave que puede afectar negativamente muchos de los planes de vida del paciente. Sin embargo, la discapacidad no siempre se asigna a los pacientes, sino solo en ciertas circunstancias, como:
- Si la enfermedad ha progresado durante tres años o más y las exacerbaciones ocurren al menos tres veces al año;
- Si el paciente ya ha sido sometido a cirugía de poliosteoartritis y existen algunas limitaciones en cuanto a la capacidad de trabajo al final del tratamiento;
- Si, como resultado de procesos intraarticulares patológicos, el soporte y la movilidad se han visto gravemente limitados.
Durante la evaluación pericial, los especialistas revisan cuidadosamente el historial médico, escuchan las quejas y evalúan las manifestaciones clínicas. Se le puede pedir al paciente que demuestre su movilidad y capacidad de autocuidado. También se presta atención a su capacidad laboral y a los indicadores de adaptación social. Si se encuentran indicios adecuados, se le asignará al paciente un grupo de discapacidad:
- El grupo 3 se puede prescribir si hay una limitación motora moderada o leve en las articulaciones afectadas;
- El grupo 2 se asigna cuando una persona es capaz de moverse parcialmente de forma independiente, requiriendo a veces la ayuda de extraños;
- El grupo 1 está destinado a personas que han perdido completamente la movilidad articular y no son capaces de mantenerse por sí mismas en el futuro.
La poliosteoartritis creciente de las articulaciones con recurrencias frecuentes, combinada con otros trastornos musculoesqueléticos (por ejemplo, osteocondrosis) es una indicación inmediata de discapacidad.

