Médico experto del artículo.
Nuevos artículos
Una monstruosidad en el ojo de una persona
Último revisado: 12.07.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
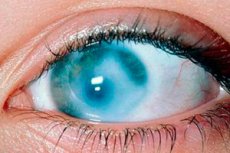
No es difícil adivinar por qué el nombre de una cicatriz en la córnea –una monstruosidad– se ha convertido en una expresión figurativa, porque la unidad fraseológica “como una monstruosidad” se utiliza cuando se habla de algo que es muy molesto y perturbador.
El término médico para una mancha blanca densa en la parte frontal transparente del ojo es leucoma corneal. ¿Qué significa leucoma? En griego, leukos significa "blanco" y córnea es el nombre en latín de la córnea.
Según la CIE-10, en la clase de enfermedades oftalmológicas, el código para esta patología es H17.0 (en la sección – Cicatrices y opacidades corneales).
Epidemiología
Las causas más comunes de opacidad corneal fueron traumatismo ocular (50,6%), enfermedad de la retina (15,5%), sarampión (9,5%) y etiología congénita (5,5%).[ 1 ] La prevalencia de leucoma corneal es de alrededor del 0,03%.[ 2 ] La prevalencia de discapacidad visual y ceguera entre pacientes con opacidad corneal fue del 46,2% y 19,2%, respectivamente.[ 3 ]
Causas adefesio
El leucoma corneal suele presentarse en casos de queratitis y heridas corneales debido a múltiples factores, como físicos, químicos y congénitos. La opacidad corneal ocasiona problemas estéticos. Si la cicatriz se encuentra en el eje visual, puede provocar pérdida de visión e incluso ceguera funcional.
Los oftalmólogos han incluido las siguientes en la lista de las causas más comunes y posibles de una catarata en el ojo: [ 4 ]
- Daños oculares: lesiones mecánicas, quemaduras térmicas o químicas de la córnea;
- inflamación de la córnea - queratitis de cualquier etiología, que, a su vez, puede conducir a la formación de una úlcera corneal, que se cura con cicatrización de su tejido subyacente (estroma);
- córnea seca (xeroftalmia);
- lesión corneal debido al crecimiento anormal de las pestañas (triquiasis);
- blenorrea congénita (en lactantes) con gonorrea o queratitis parenquimatosa difusa asociada con sífilis congénita;
- neoplasia intraepitelial de la conjuntiva o córnea, retinoblastoma;
- distrofia corneal determinada genéticamente (degradación);
- trastornos metabólicos hereditarios con lesiones corneales;
- enfermedades infecciosas (sarampión). [ 5 ]
Factores de riesgo
Todas las razones anteriores también se relacionan con factores de riesgo para la formación de cataratas.
Por ejemplo, las lesiones penetrantes graves en el ojo que provocan una ruptura de la córnea requieren cirugía de emergencia: el ojo se puede salvar, pero la cicatrización posoperatoria provoca una opacidad corneal progresiva y, después de un tiempo, se forma una película blanca en el ojo.
Por cierto, hay que tener en cuenta que la pérdida de visión en casos avanzados de deficiencia de betacaroteno (vitamina A) puede manifestarse como opacidad de la córnea. [ 6 ], [ 7 ]
La alteración de la córnea con su consiguiente inflamación puede ser causada por lagoftalmos (cierre incompleto del párpado) en pacientes con parálisis del nervio facial, blefarismo (aumento del parpadeo en tics nerviosos o síndrome de Tourette) o, por el contrario, una disminución en la frecuencia del parpadeo, por ejemplo, en la enfermedad de Parkinson, glaucoma. [ 8 ]
A esto hay que sumar el mayor riesgo de desarrollar una inflamación infecciosa de la córnea al utilizar lentes de contacto no esterilizadas, la presencia de un factor hereditario (si ha habido casos de leucoma corneal en la familia), [ 9 ] así como la edad (a medida que el cuerpo envejece, son posibles cambios morfológicos en la estructura del estroma corneal de carácter degenerativo).
Patogenesia
La estructura del estroma corneal está formada por fibras de colágeno, una proteína fibrilar, y glicosaminoglicanos sulfatados, representados por el queratán sulfato tipo I (cuyo contenido es mucho mayor en comparación con el del tejido cartilaginoso) y las proteínas de alto peso molecular (proteoglicanos) de queratán sulfato con un alto contenido de leucina: queratocano, lumicano y osteoglicina. Juntos, estos proteoglicanos proporcionan a la córnea una resistencia óptima, una elasticidad óptima y una transparencia absoluta. Además, la matriz extracelular de la córnea contiene glicoproteínas adhesivas: varias isoformas de laminina y fibronectina, que fijan todos los elementos de la capa corneal del ojo.
La región apical del estroma, la membrana de Bowman, es una capa acelular densa entre el propio estroma y el epitelio corneal, compuesta principalmente por fibrillas de colágeno estrechamente entrelazadas. Por lo tanto, la patogénesis de la formación de cicatrices en la córnea se asocia con el daño a esta membrana, ya que las alteraciones que no la afectan no dejan cicatrices durante la cicatrización. [ 10 ]
La fibronectina, producida por los queratocitos corneales, y la queratoepitelina, sintetizada por las células epiteliales corneales y los fibroblastos estromales, promueven la adhesión de microfibrillas de colágeno y glicosaminoglicanos sulfatados para acelerar la reparación del tejido corneal dañado. La formación de un leucoma corneal es resultado de la acumulación de exceso de fibras proteicas en el estroma medio y anterior. [ 11 ]
Además, un papel importante en la interrupción de los procesos de remodelación de la matriz extracelular dañada de la córnea lo desempeña la deficiencia de células madre limbares (LSC) producidas por su epitelio, así como las desviaciones asociadas con la expresión de enzimas extracelulares - metaloproteinasas de matriz, que están diseñadas para asegurar la apoptosis oportuna de los queratocitos obsoletos (dañados) y la diferenciación de las células de los tejidos regenerados.
Síntomas adefesio
Los primeros signos de la formación de una catarata se manifiestan por una sensación de un velo delante del ojo afectado, si el tejido cicatricial se concentra más cerca del centro.
Cuando el leucoma comienza a formarse en la periferia de la córnea, los síntomas en forma de disminución de la visión aparecerán más tarde, a medida que aumenta el área afectada.
Muchos pacientes se quejan de un aumento en la producción de lágrimas, una sensación de ojos tapados y la aparición de manchas y líneas claras ante los ojos.
Dado que el tejido cicatricial de la córnea no tiene capilares, no puede haber cataratas rojas en el ojo. Sin embargo, puede producirse neovascularización corneal, es decir, un crecimiento excesivo de vasos sanguíneos desde el plexo vascular limbar. El enrojecimiento de la esclerótica se produce por diversas razones, que se detallan en el material " Enrojecimiento ocular".
Complicaciones y consecuencias
Si la córnea está dañada por una infección o ha sufrido una lesión, la opacidad resultante puede distorsionar o bloquear el paso de la luz a través de la córnea, causando complicaciones y consecuencias como disminución de la agudeza visual y ambliopía por privación.
Si la presión intraocular está elevada, es decir, hay antecedentes de glaucoma y el leucoma no es muy grueso, entonces puede sobresalir significativamente con respecto a la superficie corneal y luego se forma un estafiloma corneal.
El leucoma localizado en la parte central de la córnea puede causar ceguera.
Diagnostico adefesio
El examen con lámpara de hendidura ( biomicroscopía corneal ) es un examen oftalmológico clásico del ojo. [ 12 ]
Además, se realizan diagnósticos instrumentales mediante queratometría corneal y tomografía de coherencia óptica. Los campos visuales se determinan mediante perimetría computarizada y también se mide la presión intraocular.
Diagnóstico diferencial
El diagnóstico diferencial tiene como objetivo distinguir el leucoma corneal del tinte blanquecino de la pupila asociado con la opacidad del cristalino en una enfermedad como la catarata.
Una catarata no se forma en la esclerótica, sino que puede aparecer una ligera elevación amarillenta en la esclerótica o la conjuntiva (cerca de las comisuras internas del ojo), similar a un tumor graso ocular o, como suele decirse, a un crecimiento en el ojo humano. Esta formación benigna se presenta en personas mayores y se denomina pinguécula; no afecta la visión y, por lo general, no se manifiesta de ninguna manera.
Tratamiento adefesio
¿Qué hacer si aparece una catarata en el ojo? Acuda rápidamente a un oftalmólogo (médico de los ojos) que sepa cómo extraerla.
Sólo el tratamiento quirúrgico puede eliminar completamente el leucoma corneal: trasplante de córnea o cirugíade queratoprótesis utilizando un análogo corneal sintético (queratoprótesis). [ 13 ]
Los trasplantes de córnea, como la queratoplastia penetrante (QP) y la queratoplastia lamelar (QL), son excelentes tratamientos para las cataratas en personas que desean recuperar su agudeza visual. Sin embargo, tras el trasplante de córnea, muchas personas experimentan rechazo del injerto y pérdida crónica de células endoteliales.[ 14 ]
La queratopigmentación (KTP) se ha utilizado durante siglos con fines cosméticos cuando la reconstrucción visual resulta ineficaz. [ 15 ] Galeno (131-201 d. C.) utilizó sulfato de cobre para teñir el leucoma corneal [ 16 ], [ 17 ]. Posteriormente, los cirujanos utilizaron tinta china para sombrear las cicatrices en pacientes con leucoma corneal. Se sabe que las lentes de contacto cosméticas son el método más utilizado para mejorar la apariencia estética [ 18 ]. Sin embargo, las personas pueden ser intolerantes al uso de lentes de contacto, rechazar la prótesis por razones psicológicas o padecer inflamación e infección crónicas [ 19 ].
Pero en las primeras etapas de la formación del pterigión se utiliza la terapia farmacológica.
Para mejorar la microcirculación ocular y potenciar la fibrinólisis, se utilizan medicamentos que contienen clorhidrato de metiletilpiridinol: [ 20 ] Lakemoks, Emoksipin, Emoksifarm. Modo de empleo: instilación en el saco conjuntival (una o dos gotas tres veces al día). La duración del tratamiento la determina el médico. Las gotas pueden causar picazón, ardor y enrojecimiento ocular transitorios.
También se pueden recetar colirios para cataratas como carnosina (Sevitin), taurina (Taufon), Hilo-care (con hialuronato de sodio y dexpantenol) y el remedio ayurvédico Uzala (Ujala). Se utilizan colirios con glucocorticosteroides, en particular con dexametasona (reduce la neovascularización y la linfangiogénesis, mejora la función de barrera ocular), [ 21 ], [ 22 ] hialuronidasa. [ 23 ]
El preparado anticicatrices Collalizin (en forma de liofilizado para la preparación de una solución) se utiliza mediante electroforesis y fonoforesis. [ 24 ] El tratamiento fisioterapéutico también se lleva a cabo utilizando otra enzima proteolítica: la lidasa, los corticosteroides (hidrocortisona) y una solución de yoduro de potasio.
Se recomienda tomar vitaminas, principalmente ácido ascórbico (la vitamina C acelera la proliferación de las células epiteliales de la córnea y la curación de los defectos epiteliales) [ 25 ], acetato de tocoferol [ 26 ], [ 27 ] y tiamina. [ 28 ] Para obtener más información, consulte - Vitaminas y visión
Hay que tener en cuenta que tratar una catarata en casa no la hace desaparecer, y que gotear jugo de cebolla (mezclado con miel o leche) en los ojos es inútil y peligroso, ya que este “remedio popular” puede causar irritación adicional de la córnea y la retina.
No existe evidencia clínica de la eficacia del tratamiento herbal, en particular, del lavado y la aplicación de colirios con decocciones de eufrasia (Euphrasia officinalis), callisia fragrans y aciano azul (Centaurea cyanus). Sin embargo, estas plantas medicinales, incluido el jugo de cebolla [ 29 ], pueden utilizarse como coadyuvante para la inflamación de la conjuntiva ocular.
Prevención
Existe otra unidad fraseológica: «proteger como a la niña de los ojos», es decir, intentar preservar algo importante. La córnea es la estructura más importante de nuestros ojos: antes de que la luz llegue a los fotorreceptores de la retina, debe atravesarla y, por lo tanto, debe permanecer transparente.
La prevención del leucoma corneal incluye la detección temprana y el tratamiento de la inflamación corneal (queratitis herpética o bacteriana), ojos secos, uso de gafas protectoras en el trabajo, protección ocular frente a la radiación ultravioleta, etc.
Pronóstico
En el caso de un leucoma antiguo, el pronóstico depende de la eficacia de su tratamiento. Sin embargo, desde el punto de vista etiológico, la formación de una cicatriz en la córnea depende directamente de las enfermedades que la afectan, así como de la gravedad y la naturaleza del daño.

