Médico experto del artículo.
Nuevos artículos
Absceso esplénico
Último revisado: 29.06.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
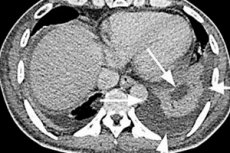
La formación de una cavidad encapsulada en el parénquima del bazo llena de exudado purulento se define como absceso del bazo (del latín abscessus: pústula, absceso).
Epidemiología
El absceso esplénico es una enfermedad rara (su incidencia varía de 0,2% a 0,07%); alrededor del 70% de los casos se desarrollan en pacientes con infecciones concomitantes; en la endocarditis infecciosa, en menos del 2% de los pacientes. [ 1 ]
Los abscesos polimicrobianos representan más del 50% de los casos y los abscesos fúngicos representan entre el 7% y el 25% de los casos.
En los adultos, aproximadamente dos tercios de los abscesos del bazo son solitarios (de una sola cámara) y un tercio son múltiples (multicamerales).
Causas absceso del bazo
El absceso del bazo, órgano periférico del sistema inmunitario y de la hematopoyesis extramedular, resulta de la inflamación de sus tejidos, cuyas causas pueden ser:
- Presencia de bacterias en la sangre - bacteriemia (causada por infecciones crónicas de varios sistemas y órganos, incluido el tracto urinario y el tracto gastrointestinal);
- Infarto séptico (infeccioso) del bazo con alteración de su suministro de sangre, que conduce a isquemia (falta de oxígeno) de parte de los tejidos y su necrosis;
- Infección parasitaria del bazo - con infección y supuración del quiste equinocócico del bazo (formado por la infección con el parásito de la tenia Echinococcus granulosus);
- Endocarditis infecciosa subaguda de origen estreptocócico o estafilocócico (el absceso es una complicación en casi el 5% de los pacientes con inflamación bacteriana del revestimiento interno del corazón);
- Fiebre tifoidea, causada por la bacteria Salmonella typhi;
- Una enfermedad infecciosa zoonótica sistémica causada por bacilos gramnegativos de la familia Brucellaceae: brucelosis;
- Propagación de la infección desde los órganos abdominales vecinos, por ejemplo, desde el páncreas inflamado en la pancreatitis aguda (etiológicamente asociada a una infección bacteriana o una invasión parasitaria) o la inflamación de la membrana peritoneal pancreática con afectación de la puerta del bazo.
El absceso del bazo puede ser polimicrobiano o fúngico, causado por especies de Candida (más comúnmente Candida albicans). [ 2 ]
Factores de riesgo
Los factores que aumentan el riesgo de abscesos esplénicos son: traumatismo cerrado en el bazo; diabetes mellitus y formas extrapulmonares de tuberculosis; [ 3 ] anemia hemolítica autoinmune y hemoglobinopatías crónicas como anemia de células falciformes (con cambios estructurales en los glóbulos rojos); debilitamiento inmunológico - inmunosupresión [ 4 ] (incluido el VIH); síndrome de Felty (una forma de artritis reumatoide); amiloidosis; neoplasias y quimioterapia citostática para el cáncer; uso de esteroides; medicamentos intravenosos. [ 5 ]
Patogenesia
Cualquier absceso debe considerarse como una respuesta de defensa del tejido para prevenir la propagación de la infección.
Las infecciones implicadas en la formación de abscesos esplénicos incluyen: Streptococcus pyogenes del grupo A β-hemolítico grampositivo; Staphylococcus aureus; Staphylococcus aureus; Pseudomonas aeruginosa (bacilo azul); Escherichia coli (Escherichia coli); Salmonella (salmonella) de la familia Enterobacteriaceae; [ 6 ] Enterococcus spp; Klebsiella spp; [ 7 ] Proteus spp; Acinetobacter baumannii; Mycobacterium tuberculosis (Mycobacterium tuberculosis); Bacteroides fragilis bacteroides. [ 8 ]
Los microorganismos utilizan sus enzimas para destruir las células y desencadenar una cascada de procesos oxidativos que conduce a la secreción y liberación de citocinas proinflamatorias. La reacción inflamatoria inducida por las citocinas provoca un aumento del flujo sanguíneo regional y de la permeabilidad endotelial vascular, el reclutamiento de un gran número de leucocitos en la zona infectada y la activación de células inmunitarias tisulares: los fagocitos mononucleares (macrófagos).
Como resultado del proceso inflamatorio, se forma un exudado purulento, que consiste en la parte líquida de la sangre sin elementos formativos: plasma, granulocitos neutrófilos activos y muertos (bacterias que destruyen leucocitos-neutrófilos), proteína plasmática fibrinógeno y restos de células no viables del parénquima del bazo que han sufrido necrosis.
En este caso, el pus queda encerrado en una cápsula que se forma por las células sanas adyacentes para localizar la infección y limitar al máximo su propagación.
La peculiaridad del mecanismo fisiopatológico de la formación de abscesos esplénicos en la propagación hematógena de infecciones bacterianas se debe a las funciones iniciales de su pulpa roja (que constituye aproximadamente el 80% del parénquima): la filtración de la sangre de antígenos, microorganismos y eritrocitos defectuosos o agotados. Además, la pulpa roja del bazo es un reservorio de leucocitos, plaquetas y monocitos. En el bazo, la población de monocitos (a partir de los cuales se forman los macrófagos) supera su número total en la sangre circulante. Por lo tanto, los monocitos de la pulpa roja se movilizan con gran rapidez para combatir la infección.
Síntomas absceso del bazo
Los primeros signos del absceso del bazo son fiebre febril (con temperatura corporal de hasta +38-39 ° C) y debilidad general creciente.
El cuadro clínico se complementa con dolor en la región subcostal izquierda y costal-vertebral (que aumenta con la respiración). Al palpar el cuadrante superior izquierdo de la cavidad abdominal, se activa la protección muscular (tensión muscular) y los tejidos blandos suprayacentes presentan edema. [ 9 ]
Complicaciones y consecuencias
El absceso del bazo produce complicaciones en forma de: acumulación de aire en la cavidad pleural (neumotórax); derrame pleural del lado izquierdo; colapso del tejido pulmonar (atelectasia); formación de un absceso subdiafragmático o fístula pancreática; perforación del estómago o del intestino delgado.
La consecuencia de la rotura espontánea de la cápsula del absceso es la entrada de exudado purulento en la cavidad abdominal con el desarrollo de peritonitis.
Diagnostico absceso del bazo
El diagnóstico del absceso esplénico se considera un desafío clínico, y el diagnóstico instrumental (imágenes mediante ecografía y/o tomografía computarizada del bazo y radiografía de tórax de revisión) desempeña un papel clave. [ 10 ]
Un absceso del bazo en la ecografía generalmente muestra un área hipoecogénica o un área anecogénica (es decir, con ausencia de ecogenicidad) y agrandamiento del órgano. [ 11 ], [ 12 ]
Un método más fiable es la tomografía computarizada (TC) abdominal, cuya sensibilidad para el diagnóstico de abscesos esplénicos es del 94-95 %. En la TC, un absceso esplénico se observa como una zona hipodensa (de baja densidad), que corresponde a una cavidad purulenta en el parénquima del órgano.
Son necesarios análisis de sangre generales y bioquímicos, análisis de marcadores inflamatorios (COE, proteína C reactiva), hemocultivo bacteriológico, prueba de Coombs (para anticuerpos antieritrocíticos en sangre), etc.
El diagnóstico diferencial debe tener en cuenta la variedad de la infección bacteriana y también distinguir entre otras condiciones que pueden imitar un absceso: infarto esplénico, hematoma, linfangioma y linfogranulomatosis esplénica. [ 13 ]
¿Qué es necesario examinar?
Cómo examinar?
¿A quién contactar?
Tratamiento absceso del bazo
Todos los pacientes con absceso esplénico requieren hospitalización. El tratamiento se realiza con altas dosis de antibióticos parenterales de amplio espectro (vancomicina, ceftriaxona, etc.) y aspiración transdérmica de pus bajo control ecográfico (si el absceso es unicameral o bicameral, con una pared suficientemente gruesa) o drenaje abierto (intraperitoneal abdominal) del exudado purulento. [ 14 ] Para más detalles, véase: Tratamiento del absceso con antibióticos.
Los pacientes con abscesos fúngicos se tratan con medicamentos antimicóticos (anfotericina B) y glucocorticoides (corticosteroides).
Si no hay respuesta a los antibióticos con drenaje, el método de última elección es el tratamiento quirúrgico: la esplenectomía (extirpación del bazo), que se puede realizar por vía laparoscópica en muchos pacientes. [ 15 ]
Además, la terapia debe apuntar a la causa subyacente del absceso, como la endocarditis bacteriana.
Prevención
Es imposible evitar por completo la formación de un absceso del bazo, pero, para reducir su probabilidad, es necesario identificar y tratar oportunamente todas las enfermedades infecciosas, así como fortalecer el sistema inmunológico.
Pronóstico
El absceso esplénico no detectado ni tratado casi siempre es mortal; la tasa de mortalidad es alta (más del 70 % de los casos) y varía según el tipo de absceso y el estado inmunitario del paciente. Sin embargo, con el tratamiento adecuado, la tasa de mortalidad no supera el 1-1,5 %. [ 16 ]

