Médico experto del artículo.
Nuevos artículos
Toracocentesis
Último revisado: 29.06.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
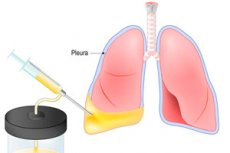
Si el líquido entra o se acumula en la cavidad pleural, puede causar problemas respiratorios peligrosos que pueden causar la muerte del paciente. La toracocentesis, o pleurocentesis, ayuda a eliminar este peligro. El procedimiento consiste en una punción de la pared torácica con extracción de líquido. La toracocentesis puede tener una función tanto terapéutica como diagnóstica; por ejemplo, permite extraer y administrar líquido para investigación o administrar soluciones medicinales. La acumulación de líquido en la cavidad pleural se asocia con problemas de salud y dificultad para respirar, incluso en estado de calma. Tras la toracocentesis y la extracción de líquido, la respiración mejora y se restablece el funcionamiento de los sistemas respiratorio y cardiovascular. [ 1 ], [ 2 ]
Indicaciones
¿Cuándo es necesaria una toracocentesis?
La cavidad pleural es un espacio en el tórax delimitado por la pleura. A su vez, la pleura es la membrana serosa lisa de los pulmones, compuesta por dos láminas: la lámina parietal que protege el interior del tórax y la lámina visceral que colinda con los pulmones. Normalmente, en la cavidad pleural hay un pequeño volumen de líquido seroso que actúa como lubricante para reducir la fricción durante la respiración. Si se desarrolla una enfermedad, puede acumularse más líquido entre las láminas pleurales, lo que se conoce como derrame pleural. Sin embargo, el líquido también puede tener otros orígenes, como:
- El trasudado es humedad edematosa que se filtra a la pleura debido al aumento de la presión arterial y la disminución de la presión osmótica plasmática. Este derrame es característico de la insuficiencia cardíaca o la cirrosis.
- El exudado es una humedad inflamatoria que penetra en la pleura debido al aumento de la permeabilidad de las paredes vasculares. Al mismo tiempo, algunas células sanguíneas, proteínas y otras sustancias se filtran del plasma. El derrame exudativo es un signo típico de procesos oncológicos, inflamación pulmonar y lesiones virales.
Si el volumen del derrame pleural es pequeño y no hay irritación de las láminas pleurales, la persona no suele presentar síntomas sospechosos. Este problema se detecta accidentalmente durante el diagnóstico de otros problemas corporales o durante una exploración preventiva.
Si el volumen del derrame es suficientemente grande, el paciente presenta dificultad para respirar, sensación de malestar y presión en el pecho, dolor durante la inhalación, tos, debilidad general, fatiga.
Gracias a la toracocentesis, se extrae el líquido, la condición de la persona mejora, existe la oportunidad de realizar diagnósticos de laboratorio del derrame y descubrir las causas de la violación.
Las principales indicaciones de la toracocentesis:
- Enfermedades pulmonares acompañadas de descarga de sangre o linfa hacia el espacio pleural;
- Pleuresías exudativas;
- Entrada de aire al espacio pleural ( neumotórax );
- Empiema pleural (acumulación de pus en el espacio pleural).
La toracocentesis para el neumotórax está indicada en pacientes menores de 50 años con un primer episodio espontáneo con un volumen del 15 al 30%, sin dificultad respiratoria significativa. Se realiza drenaje si la toracocentesis no es efectiva, así como en neumotórax extenso o secundario, pacientes con insuficiencia respiratoria y pacientes mayores de 50 años.
La toracocentesis en caso de hidrotórax se prescribe solo en caso de grandes volúmenes de derrame: los hidrotórax pequeños no necesitan un tratamiento especial, ya que la reabsorción del líquido se produce de forma independiente, siempre que se trate adecuadamente la patología subyacente.
La pleurodesis se puede utilizar como complemento de la toracocentesis, es decir, la inyección de agentes esclerosantes en el espacio pleural que adhiere ambas láminas pleurales.
La toracocentesis en hemotórax está indicada en caso de hemorragia intrapleural prolongada, daño a órganos vitales y en casos donde la coagulación impide la expansión pulmonar. Si hay daño a grandes vasos u órganos torácicos, se indica una toracotomía de emergencia con ligadura vascular, sutura del órgano dañado y extracción de la sangre acumulada. En caso de hemotórax coagulado, se realiza una videotoracoscopia o una toracotomía abierta para eliminar los coágulos sanguíneos y sanear el espacio pleural. Si el hemotórax se vuelve supurativo, el tratamiento es el mismo que para la pleuresía purulenta.
Preparación
Antes de la toracocentesis, el paciente debe someterse a una exploración, que incluye un examen médico, radiografía de tórax, ecografía y tomografía computarizada. Es obligatorio realizar pruebas de laboratorio, en particular, un estudio de la coagulación sanguínea. Si el estado del paciente es inestable y existe un alto riesgo de descompensación, puede ser necesario realizar estudios adicionales, como un electrocardiograma y la determinación de la saturación sanguínea.
El médico tratante consulta al paciente de forma preliminar, le aclara los puntos importantes del procedimiento y le informa sobre los posibles riesgos y efectos secundarios. El paciente debe firmar su consentimiento para la toracocentesis (si no puede hacerlo, el documento lo firman sus familiares más cercanos). Si el paciente ha tomado anticoagulantes o presenta tendencia a reacciones alérgicas, es importante informar al médico.
Inmediatamente antes de la manipulación de la toracocentesis, se realiza un examen adicional del paciente, se miden el pulso y la presión arterial.
Juego de instrumentos para toracocentesis
La toracocentesis requiere este conjunto de instrumentos y suministros:
- Kit para anestesia local paso a paso (un par de jeringas estériles de 10 ml de capacidad, agujas estériles para inyección subcutánea e intramuscular, bandeja estéril y material de apósito, solución antiséptica y anestésica, pegamento médico y yeso, varios guantes estériles, mascarillas, medicamentos antishock);
- Una aguja Dufault estéril o aguja de punción de 70-100 mm con un corte oblicuo afilado y una dimensión diametral interna de 1,8 mm;
- Tubo de extensión estéril de 20 cm o más (Reson o cloruro de polivinilo) con adaptadores estándar;
- Un clip de tubo diseñado para evitar que entre aire en el espacio pleural;
- Tijeras y pinzas esterilizadas;
- Un soporte con tubos estériles tapados con corcho para colocar en ellos el líquido extraído durante la toracocentesis de la cavidad pleural para su posterior examen bacteriológico.
Técnica toracocentesis
Lo óptimo es realizar una toracocentesis bajo guía ecográfica para determinar el punto óptimo de inserción de la aguja.
Antes del procedimiento, el médico determina el nivel del derrame (preferiblemente mediante ecografía), que se marca en la piel con las marcas correspondientes. A continuación, se determina el lugar de la punción:
- Para extraer líquido, entre las costillas VII y VIII, siguiendo la línea condicional desde el borde escapular hasta la axila;
- Para eliminar el aire - en la región subcostal II debajo de la clavícula.
La zona de la toracocentesis propuesta se trata con antiséptico y se anestesia capa por capa. La punción se realiza con una aguja, que se reemplaza por una aguja de punción tras entrar en el espacio pleural. Gracias a ella, el especialista libera el aire o el derrame y trata la zona de punción con antiséptico para prevenir el desarrollo de complicaciones infecciosas.
La toracocentesis diagnóstica implica la evaluación visual del biomaterial extraído y la posterior derivación para análisis de laboratorio. Es importante aclarar los parámetros fisicoquímicos, microbiológicos y citológicos del contenido pleural, lo que ayudará a esclarecer las causas de la patología.
La toracocentesis terapéutica consiste en el tratamiento de la cavidad pleural con soluciones antisépticas para prevenir el desarrollo de un proceso infeccioso purulento. Es posible el uso simultáneo de soluciones antibióticas, sustancias enzimáticas, fármacos hormonales y antitumorales.
La toracocentesis de la cavidad pleural puede realizarse tanto en pacientes hospitalizados como ambulatorios. Durante el procedimiento, el paciente se sienta con la espalda recta y ligeramente inclinado hacia adelante. También es posible realizar manipulaciones en decúbito supino, especialmente si el paciente está conectado a un dispositivo de ventilación pulmonar artificial. En esta situación, el paciente se coloca en el borde de la camilla, el brazo del lado de la toracocentesis se coloca detrás de la cabeza y se coloca una toalla debajo del hombro opuesto.
El procedimiento se realiza con anestesia local escalonada (capa por capa): se infiltra el anestésico (solución anestésica) en la piel, seguido del tejido subcutáneo, el periostio costal, los músculos intercostales y la pleura parietal. En algunos casos, puede ser necesaria una sedación ligera junto con la administración de medicamentos para ayudar al paciente a mantenerse tranquilo y relajado durante y después del procedimiento.
La toracocentesis y la punción pleural son procedimientos mínimamente invasivos que pueden ser tanto diagnósticos como terapéuticos, y se realizan de forma rutinaria o urgente. El biomaterial obtenido durante el procedimiento se etiqueta y se envía para análisis de laboratorio. Si el derrame es pequeño y hay sangre presente, se transporta junto con un anticoagulante para evitar la coagulación.
Se realizan pruebas de laboratorio sobre los siguientes indicadores:
- PH level;
- Gram staining;
- Número y diferenciación celular;
- Glucosa, proteína, ácido láctico deshidrogenasa;
- Cytology;
- Creatinina, amilasa (si se sospecha perforación esofágica o inflamación pancreática);
- Triglyceride index.
El líquido trasudado suele ser claro, mientras que el líquido exudado es turbio, de color marrón amarillento y, a veces, sanguinolento.
Si el factor pH es menor a 7,2 es indicación para realizar drenaje después de la toracocentesis.
La citología es necesaria para identificar estructuras tumorales en el espacio pleural. Gracias al análisis inmunocitoquímico, es posible determinar sus características y prescribir el tratamiento más adecuado.
La siembra de microflora es importante para el diagnóstico de infección microbiana.
Contraindicaciones
No existen contraindicaciones absolutas para la toracocentesis. Entre las contraindicaciones relativas se incluyen las siguientes:
- Falta de información clara sobre el área de localización del fluido;
- Trastornos de la coagulación sanguínea, tratamiento con anticoagulantes;
- Deformidades, cambios anatómicos en el tórax;
- Cantidad extremadamente pequeña de líquido (en este caso, la toracocentesis terapéutica es inadecuada y la toracocentesis diagnóstica es problemática);
- Patologías infecciosas dermatológicas, herpes zoster en la zona de la punción;
- Estados descompensados, patologías pulmonares graves;
- Ataques de tos severos e incontrolables;
- Inestabilidad mental que impida la adecuada realización del procedimiento;
- Ventilación artificial con presión positiva (mayor riesgo de complicaciones).
Cada caso de contraindicación se evalúa individualmente, teniendo en cuenta la urgencia de la toracocentesis.
Complicaciones después del procedimiento
Las consecuencias de la toracocentesis, como la tos y el dolor torácico, se consideran normales y desaparecen al cabo de unos días. Si el problema persiste o empeora, es necesario consultar a un médico. También será necesaria la consulta con un especialista si se presenta disnea o dolor torácico intenso después de la toracocentesis. En algunos casos, se requerirán antiinflamatorios.
Para evitar consecuencias desfavorables tras la toracocentesis, en algunos casos se realiza una radiografía. Esta es necesaria para descartar neumotórax, determinar el volumen de líquido remanente y el estado del tejido pulmonar. La radiografía se recomienda especialmente si:
- El paciente está conectado a un respirador;
- La aguja se insertó dos veces o más;
- Se eliminó el aire del espacio pleural durante la toracocentesis;
- Después de la toracocentesis, había signos de neumotórax.
También debe entenderse que la extracción mecánica del derrame de la cavidad pleural durante la toracocentesis no afecta la causa de su acumulación. Por el contrario, en el cáncer de mama o de ovario, el cáncer de pulmón microcítico y el linfoma, la quimioterapia sistémica contribuye a la normalización del drenaje pleural en casi la mitad de los casos.
Los riesgos de complicaciones durante y después de la toracocentesis dependen de muchos factores, en primer lugar, de la cualificación y los conocimientos del médico. Si el especialista es cuidadoso y tiene suficiente experiencia en la realización de estas manipulaciones, se minimiza la probabilidad de complicaciones. Sin embargo, es imposible descartar por completo esta posibilidad.
Las complicaciones posteriores a una toracocentesis pueden ser graves o leves. Las complicaciones graves más comunes incluyen:
- Neumotórax: acumulación de aire en el espacio pleural con posterior colapso pulmonar (observado en el 11% de todas las complicaciones);
- Hemotórax: acumulación de sangre en el espacio pleural (menos del 1% de los casos);
- Lesión del bazo o del hígado (menos del 1% de los casos);
- Procesos purulentos pleurales, empiema;
- Metástasis (en tumores malignos).
Complicaciones no amenazantes de la toracocentesis:
- Dolor en el pecho (más del 20% de los casos);
- Incapacidad para aspirar el derrame pleural (en el 13% de los casos);
- Tos (más del 10% de los casos);
- Hemorragias subcutáneas (en el 2% de los casos);
- Acumulación de líquido subcutáneo - seroma (menos del 1%);
- Desmayos por estrés como consecuencia de arritmias y disminución de la presión arterial.
Para minimizar el riesgo de complicaciones tras la toracocentesis, se recomienda confiar el procedimiento a especialistas cualificados con amplia experiencia en este tipo de procedimientos. El enfoque profesional, la precisión, el cuidado y la responsabilidad con cada paciente pueden minimizar la probabilidad de problemas.
Cuidado después del procedimiento
Inmediatamente después de la toracocentesis, comienza el período de rehabilitación. Para que su desarrollo sea fácil y cómodo, y para reducir el riesgo de complicaciones, el paciente debe conocer las particularidades de la fase de recuperación. Además, es necesario seguir algunas recomendaciones:
- Durante varias horas después de la toracocentesis, no debe salir del hospital. Es recomendable que permanezca acostado y descanse. Durante 3-4 horas, es necesario monitorear sus signos vitales, como la presión arterial, la frecuencia cardíaca y la saturación de oxígeno en sangre.
- Si tiene tos, pero no dura mucho y desaparece por sí sola, no se preocupe. Si la tos empeora, presenta dificultad para respirar o dolor en el pecho, consulte a un médico lo antes posible.
- Se pueden utilizar analgésicos y antiinflamatorios no esteroides para reducir el dolor posterior al procedimiento.
- Puede aparecer un hematoma en la zona de punción. Generalmente no requiere tratamiento específico y desaparece por sí solo en pocos días.
- Es importante limitar la actividad física, no correr ni saltar y no levantar objetos pesados.
- Es recomendable revisar la dieta y el régimen de bebidas.
- La herida después de la toracocentesis debe tratarse dos veces al día, evitar el contacto con el agua.
- No se recomienda visitar piscinas, playas, saunas, baños.
Si se siguen las recomendaciones anteriores se puede evitar el desarrollo de complicaciones.
La toracocentesis es uno de los principales procedimientos para médicos de cuidados intensivos, personal de cuidados intensivos y personal de urgencias. La manipulación ofrece muchos más beneficios que posibles riesgos. La aparición de complicaciones es extremadamente rara.

