Médico experto del artículo.
Nuevos artículos
Tuberculosis miliar
Último revisado: 04.07.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
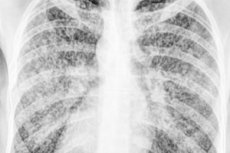
Cuando la propagación difusa de las bacterias de la tuberculosis en el organismo se acompaña de la aparición de numerosos focos muy pequeños en forma de tubérculos - tubérculos o granulomas - nódulos del tamaño de un grano de mijo (en latín - milium), se diagnostica tuberculosis miliar).
En este tipo de enfermedad, los focos de tuberculosis se pueden encontrar no sólo en los pulmones, sino también en otros órganos. [ 1 ]
Epidemiología
Según datos de la OMS de 2018, se diagnosticó tuberculosis a casi 10 millones de personas y cerca de 1,6 millones de pacientes fallecieron a causa de ella. Al mismo tiempo, los expertos afirman que, a nivel mundial, aproximadamente un tercio de la población podría tener una infección latente (especialmente en los países en desarrollo). [ 2 ]
La tuberculosis pulmonar miliar representa entre el 1% y el 2% de todos los casos de tuberculosis en esta localización. Sus formas extrapulmonares representan al menos el 20% de las estadísticas totales de tuberculosis. [ 3 ]
Causas tuberculosis miliar
Como es sabido, la tuberculosis es causada por la infección con la bacteria Mycobacterium tuberculosis. Este mismo microorganismo patógeno del género actinomicetos, que penetra en el organismo a través de gotitas suspendidas en el aire, también causa tuberculosis miliar múltiple, focal pequeña o diseminada.
Esta enfermedad progresiva puede ocurrir durante la diseminación hematógena o linfática primaria de micobacterias por todo el cuerpo o afectar otros órganos si no se trata la tuberculosis existente.
Ver también - Tuberculosis pulmonar diseminada.
¿Es contagiosa la tuberculosis miliar? En cuanto a la contagiosidad de este tipo de infección por bacilos tuberculosos, se cree que su grado de contagio es menor para otras personas, ya que se propaga por vía sanguínea (o linfática).
Las bacterias de la tuberculosis se transmiten de personas enfermas, y la tuberculosis es contagiosa cuando existen síntomas clínicos que indican la actividad del patógeno. Sin embargo, si la micobacteria no provoca el desarrollo de la enfermedad, es decir, si la infección en una persona es latente (asintomática), esta no puede infectar a otros.
Al mismo tiempo, como demuestra la experiencia clínica, el resultado de la prueba cutánea de la tuberculina ( la prueba de Mantoux ) suele ser falso negativo, y en diez de cada cien casos la forma latente acaba volviéndose activa (contagiosa). Y es imposible predecir cuándo ocurrirá esto. [ 4 ]
Factores de riesgo
Los factores de riesgo indiscutibles para el desarrollo de la tuberculosis miliar son el contacto con pacientes y las condiciones que conducen a la inmunosupresión, un debilitamiento de las defensas inmunitarias del cuerpo.
Y el sistema inmunológico se debilita:
- En el caso del VIH y el SIDA, la tuberculosis miliar se observa en el 10% de los pacientes con SIDA (ver – Tuberculosis en la infección por VIH );
- con mala nutrición y alcoholismo crónico;
- en pacientes con cáncer, incluso después de la quimioterapia;
- en insuficiencia renal crónica y diálisis continua;
- debido al síndrome de deficiencia de anticuerpos (hipogammaglobulinemia);
- en casos de uso prolongado de fármacos inmunosupresores y corticosteroides.
Además, el riesgo de que una infección latente se convierta en tuberculosis activa aumenta en la diabetes.
Patogenesia
La tuberculosis es una enfermedad insidiosa y compleja y, a pesar de que los tisiólogos conocen bien la patogénesis de M. tuberculosis, el mecanismo exacto de daño en sus formas miliares no ha sido completamente dilucidado.
En las personas infectadas con micobacterias que entran inicialmente al organismo, suelen verse afectados los segmentos superiores o posteriores de los lóbulos pulmonares, y la activación de los macrófagos alveolares provoca la fagocitosis de los bacilos. Es decir, la inmunidad limita su reproducción posterior y, por lo general, con esta infección no se presentan manifestaciones clínicas.
Pero incluso en forma latente, los focos de Ghon (complejos primarios de tuberculosis con bacterias inactivas encapsuladas) también pueden contener bacilos viables en estado latente. Si la inmunidad se debilita, se produce una reactivación endógena de M. tuberculosis: comienzan a multiplicarse en los macrófagos y se propagan a las células cercanas y a otros órganos por vía hematógena.
Los focos de tuberculosis miliar tienen el aspecto de micronódulos homogéneos (1-3 mm de diámetro) de consistencia densa, dispersos de forma difusa por los pulmones. [ 5 ]
En este caso, los cambios destructivos en los pulmones en la tuberculosis miliar se manifiestan en forma de infiltración tisular por estos nódulos, que pueden combinarse, formando focos de alteración más grandes y provocando fibrosis del tejido pulmonar.
Síntomas tuberculosis miliar
Los primeros signos de la tuberculosis miliar se manifiestan por un deterioro del estado general y debilidad.
La combinación de síntomas, así como los signos de localización extrapulmonar de las lesiones, dependen de la forma de la enfermedad.
Las formas clínicas de la tuberculosis miliar incluyen, en primer lugar, la tuberculosis pulmonar miliar, que se detecta en el 1-7% de los pacientes con todas las formas de tuberculosis. También se observan otros síntomas típicos de la tuberculosis, en particular hiperhidrosis nocturna (aumento de la sudoración); pérdida de apetito y de peso; tos (seca o con esputo mucoso) y disnea progresiva.
La mayoría de las veces las manifestaciones de la enfermedad son subagudas o crónicas; con menor frecuencia se presenta tuberculosis miliar aguda.
En la fase aguda de la tuberculosis generalizada, se observan escalofríos y fiebre hepática alta (con fluctuaciones de temperatura); taquicardia; dificultad para respirar; cianosis cutánea; náuseas y vómitos (indicativos de intoxicación) y alteración de la consciencia. Esta afección, debido a cierta similitud con los síntomas de la fiebre tifoidea, puede definirse como una forma tifoidea o tuberculosis miliar tifoidea, que se desarrolla con mayor frecuencia durante la primoinfección.
En la forma extrapulmonar de la enfermedad, la infección puede afectar varios órganos a la vez. En este caso, se diagnostica a los pacientes tuberculosis miliar de localización múltiple, que se manifiesta con diversos síntomas, a menudo inespecíficos, y provoca disfunción del órgano afectado o de un sistema orgánico específico.
Así, la tuberculosis miliar del hígado puede ser asintomática o puede estar acompañada de fiebre e hiperhidrosis y provocar hipertrofia del órgano (hepatomegalia).
Lea también:
- tuberculosis intestinal
- Tuberculosis del páncreas
- Tuberculosis de los riñones
- Tuberculosis de las meninges (meningitis tuberculosa)
Una de las formas de tuberculosis extrapulmonar raramente diagnosticadas es la tuberculosis miliar cutánea. En adultos, se considera una forma secundaria de la enfermedad (resultado de la propagación hematógena de la infección desde el foco primario), y en la infancia y la adolescencia, una forma primaria, con infección cutánea por contacto. Las zonas de afectación más comunes son la cara, el cuello, las superficies extensoras de las extremidades y el tronco. En el contexto de los síntomas generales de la tuberculosis, aparecen numerosos nódulos rojos pequeños en la piel, que no causan picazón ni dolor, pero que se ulceran rápidamente, por lo que el diagnóstico puede ser tuberculosis miliar-ulcerativa de la piel y el tejido subcutáneo. [ 6 ]
Complicaciones y consecuencias
Deficiencia de oxígeno (síndrome de dificultad respiratoria) asociada con cambios patológicos en las paredes alveolares y alteración de la difusión de oxígeno en la sangre; empiema pleural con fibrotórax; formación de una fístula broncopleural: complicaciones de la tuberculosis miliar de los pulmones.
La tuberculosis miliar hepática puede complicarse con un aumento de los niveles de bilirrubina en sangre y la aparición de ictericia, así como hepatosis grasa y degeneración amiloide. La obstrucción intestinal es la complicación más frecuente de la tuberculosis miliar intestinal.
La tuberculosis miliar meníngea (cuyo riesgo es mayor en niños) puede provocar aumento de la presión intracraneal, hidrocefalia y parálisis de pares craneales. La consecuencia de la forma generalizada de la enfermedad es la insuficiencia multiorgánica. [ 7 ]
Diagnostico tuberculosis miliar
El diagnóstico precoz ayuda a tratar eficazmente la tuberculosis miliar y a reducir la transmisión de la infección, pero los especialistas que examinan a pacientes con tuberculosis reconocen la existencia de ciertas dificultades debido a las muchas variedades de la enfermedad y la no especificidad de las manifestaciones clínicas de muchas formas.
Se requieren pruebas estándar: aislamiento de M. tuberculosis en esputo y lavado bronquial, prueba de PCR del ADN del bacilo de la tuberculosis, análisis de los niveles de adenosina deaminasa en sangre y VSG. También se realiza histología de muestras de biopsia de tejido. [ 8 ]
Leer más:
- Diagnóstico de laboratorio de la tuberculosis
- Tuberculosis: Detección de Mycobacterium tuberculosis
- Métodos para detectar la tuberculosis
En la publicación Diagnóstico instrumental de la tuberculosis se detalla cómo se realiza el diagnóstico instrumental, cuyo método principal sigue siendo la radiografía, pudiendo utilizarse la ecografía, la tomografía computarizada de alta resolución y la resonancia magnética para aclarar el diagnóstico.
La tuberculosis miliar se visualiza en la radiografía de tórax por la diseminación microfocal de ambos pulmones: un conjunto de múltiples opacidades fibronodulares difusas, claramente definidas. Algunos pacientes pueden presentar derrame pleural unilateral con engrosamiento de la pleura visceral y parietal.
Diagnóstico diferencial
El diagnóstico diferencial es importante: la tuberculosis pulmonar miliar debe distinguirse de la criptococosis y la sarcoidosis de los pulmones, del mesotelioma pleural maligno; la tuberculosis miliar del cerebro, de la meningitis meningocócica o estafilocócica; la tuberculosis miliar cutánea requiere una diferenciación especialmente cuidadosa de las enfermedades dermatológicas, de las erupciones en la sífilis (sifilis tuberculosa), etc.
Más información en los materiales:
Tratamiento tuberculosis miliar
El tratamiento principal para la tuberculosis en cualquier forma es etiotrópico, con una duración de 6-12 meses; los principales medicamentos son los antibacterianos antituberculosos: Isoniazida, Rifampicina, Macroside 500 (Pirazinamida, Pirazidina), Para-aminosalicilato de sodio, etc.
Lea más sobre sus efectos secundarios, contraindicaciones, métodos de uso y dosis en la publicación - Tabletas para la tuberculosis.
En caso de formación de abscesos de lesiones y necrosis tisular, se realiza tratamiento quirúrgico.
Prevención
La principal medida preventiva es la vacunación con BCG o vacuna contra la tuberculosis.
Lea también:
En caso de infección latente detectada, es posible el tratamiento preventivo de la tuberculosis.
Pronóstico
La tuberculosis miliar es una enfermedad potencialmente mortal; se observan desenlaces fatales por tuberculosis miliar en casi el 27% de los casos entre pacientes adultos y en más del 15% de los casos en niños. [ 9 ], [ 10 ]
Un pronóstico favorable sólo se puede conseguir con la detección más temprana posible de la infección y una terapia antibiótica eficaz.

