Médico experto del artículo.
Nuevos artículos
Síndrome del ojo rojo
Last reviewed: 12.07.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
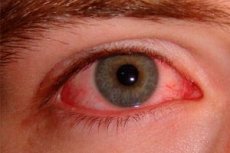
El síndrome del ojo rojo es un trastorno microcirculatorio causado por la dilatación superficial de la red vascular escleral y es el síntoma más común en oftalmología.
Existen muchas razones para la aparición de ojos rojos. Este síntoma acompaña a diversas afecciones fisiológicas o es un signo de enfermedades patológicas generales y oftalmológicas. El enrojecimiento ocular causado por causas fisiológicas no requiere consulta médica especializada. El enrojecimiento causado por un proceso patológico requiere atención médica inmediata.
Normalmente, la esclerótica blanca es visible a través de la conjuntiva transparente del órgano visual. El enrojecimiento se produce debido a la dilatación y el aumento del flujo sanguíneo de los vasos que irrigan el ojo, ya sea por irritación o por diversas enfermedades. La intensidad del patrón vascular no se relaciona con la gravedad de la enfermedad. Si se presenta enrojecimiento ocular, los siguientes factores deben alertarle: dolor en la zona ocular y disminución de la agudeza visual.
Causas síndrome de ojos rojos
La aparición del síndrome del ojo rojo puede ser provocada por los siguientes factores:
- naturaleza fisiológica;
- ambiente;
- Procesos patológicos que ocurren en el órgano visual;
- Enfermedades que no están relacionadas con la patología oftalmológica.
Causas fisiológicas. La principal característica distintiva es la ausencia de inflamación. El enrojecimiento desaparece sin complicaciones ni consecuencias negativas una vez que se eliminan los efectos fisiológicos. El enrojecimiento puede aparecer con esfuerzo físico excesivo, estornudos, tos prolongada, llanto prolongado, falta de sueño, trabajo estresante rutinario, consumo de alcohol e irritación ocular por lentes mal ajustadas o gafas incorrectamente seleccionadas.
Factores ambientales. Son de naturaleza física o química. Irritación por exposición a la luz solar intensa, viento fuerte con partículas de polvo o arena, exposición prolongada al frío extremo, iluminación tenue, cambios en las condiciones climáticas, contacto con los ojos por cuerpos extraños (arena, lana, polvo).
El síndrome del ojo rojo se produce por un traumatismo en el órgano visual con un objeto contundente o una sustancia química irritante. Los factores químicos incluyen la irritación ocular causada por el humo del cigarrillo o el smog, el agua, diversos aerosoles y productos de limpieza.
Patologías oculares. Los procesos patológicos que ocurren en el órgano visual se dividen en infecciosos y asépticos.
Las enfermedades infecciosas incluyen:
- conjuntivitis (bacteriana, viral, micótica, clamidial, de génesis sensitiva),
- dacrioadenitis,
- dacriocistitis,
- blefaroconjuntivitis,
- queratitis,
- uveítis,
- panoftalmitis,
- epiescleritis,
- iridociclitis, etc.
Procesos asépticos que acompañan al síndrome del ojo rojo:
- queratopatía,
- queratotono,
- adelgazamiento y ulceración de la capa corneal,
- lesiones hemorrágicas del tejido ocular,
- tumores en la glándula lagrimal,
- síndrome del párpado flácido,
- triquiasis,
- desprendimiento de las mucosas de los ojos, glaucoma, etc.
En presencia de procesos patológicos oculares, de origen infeccioso o no infeccioso, se observa enrojecimiento de intensidad y localización variables, según las causas. Cualquier enfermedad oftalmológica, además del enrojecimiento ocular, se acompaña de síntomas específicos. El síndrome del ojo rojo se manifiesta tanto en enfermedades benignas como en aquellas que provocan pérdida total de la visión.
Patologías no relacionadas con enfermedades oftalmológicas. Dado que los órganos visuales están estrechamente conectados con todos los sistemas corporales, algunos procesos patológicos provocan el síndrome del ojo rojo. El síndrome del ojo rojo, asociado con enfermedades agudas o crónicas de otros órganos y sistemas, persiste durante mucho tiempo y no es consecuencia de procesos inflamatorios en las estructuras oculares. Con mayor frecuencia, el síndrome del ojo rojo es causado por enfermedades que afectan el tono vascular, el uso de anticoagulantes directos e indirectos y trastornos del sistema de coagulación sanguínea.
Enfermedades que suelen causar ojos rojos:
- Hipertensión.
- Estados alérgicos (rinitis alérgica, fiebre del heno, asma bronquial), enfermedades crónicas que cursan con alteración del flujo sanguíneo desde la cuenca del ojo, diabetes mellitus, artritis, vasculitis sistémica, sequedad de las mucosas, enfermedad de Besnier-Beck-Schaumann, granulomatosis de Wegener, intoxicación prolongada del organismo (tabaquismo, alcoholismo, toxicosis durante la gestación).
- La sobredosis de anticoagulantes (hemofilia, púrpura trombocitopénica), junto con el enrojecimiento, provocan inyecciones esclerales (hemorragias pequeñas o puntuales en la esclerótica).
Factores de riesgo
Los factores de riesgo que provocan la aparición del síndrome del ojo rojo incluyen:
- condiciones climáticas desfavorables (sol brillante, viento fuerte, heladas severas);
- presencia de enfermedades autoinmunes;
- irritación química (agua de piscinas, aerosoles);
- condiciones alérgicas;
- fatiga visual continua y prolongada (trabajar en una computadora, mirar televisión, trabajar con poca iluminación);
- lesiones mecánicas (arañazos, cuerpos extraños, golpes con objetos contundentes);
- la presencia de trastornos en el sistema endocrino (diabetes mellitus, tirotoxicosis);
- violación de las normas sobre el uso de gafas y lentes de contacto;
- hipertensión;
- xeroftalmia relacionada con la edad (membrana seca del ojo);
- fatiga crónica;
- esfuerzo físico excesivo;
- uso de cosméticos de baja calidad (rímel, sombras de ojos, lápices de ojos);
- infección por contacto con las manos sucias;
- presencia de enfermedades infecciosas.
Patogenesia
La esclerótica, la mucosa ocular y el aparato periorbitario reciben abundante sangre mediante una red ramificada de vasos sanguíneos. El enrojecimiento ocular se debe al estiramiento de la pared vascular, su adelgazamiento y su mayor volumen de sangre. El patrón vascular aparece en la superficie blanca de la esclerótica y se hace claramente visible.
Cuando se daña la integridad de la pared vascular, se produce una pequeña hemorragia. La alteración del equilibrio del flujo sanguíneo y la tensión de la pared vascular se debe a una alteración del flujo sanguíneo desde el órgano visual. Las causas de la discirculación pueden ser procesos estancados, inflamatorios o alérgicos. El enrojecimiento puede cubrir toda la superficie de la esclerótica o estar localizado en zonas específicas.
El enrojecimiento ocular puede desaparecer sin intervención externa o requerir atención urgente de especialistas. Es necesario consultar con un oftalmólogo si el proceso es prolongado, doloroso y se acompaña de secreción purulenta o serosa.
Síntomas síndrome de ojos rojos
El síndrome del ojo rojo no se presenta como una manifestación independiente de la enfermedad. Generalmente, se presenta una combinación de varios síntomas con enrojecimiento ocular. Las quejas del paciente dependen de la causa subyacente de la enfermedad. A continuación, se presentan los complejos sintomáticos de algunas enfermedades que cursan con enrojecimiento ocular.
Ojos rojos e inflamados - enfermedades conjuntivales
Conjuntivitis alérgica: picazón intensa de los ojos, enrojecimiento e hinchazón de la conjuntiva, así como lagrimeo, acompañado de rinitis, estornudos o irritación en la nariz.
Conjuntivitis infecciosa (bacteriana): secreción purulenta, hinchazón de la conjuntiva y, a veces, de todo el párpado, manchas de color gris amarillento en la conjuntiva.
Viral: hinchazón de la conjuntiva, picazón y sensación de cuerpo extraño, patrón vascular pronunciado en el ojo.
Conjuntivitis química: se produce cuando se expone a posibles irritantes químicos (polvo, humo, aerosoles, cloro, fosgeno).
El hiposfagma (sangrado de los capilares conjuntivales) es asintomático, con pequeñas hemorragias localizadas subconjuntivalmente.
Síndrome del ojo seco: sensación de "arena en los ojos", visión borrosa y nublada, y pesadez en los párpados. Esta enfermedad afecta a personas que pasan mucho tiempo frente al monitor de la computadora, el televisor o en habitaciones con aire acondicionado, con producción insuficiente de líquido lacrimal.
Tumores conjuntivales: se manifiestan por picazón ligeramente elevada sobre la superficie de la formación, enrojecimiento de los ojos, visión borrosa y sensación de ardor.
Ojos rojos e inflamados: enfermedad de la córnea
Queratitis viral: córnea con superficie irregular, enrojecimiento de los ojos, dolor intenso en los ojos acompañado de ardor y hormigueo, hinchazón intensa de la conjuntiva, lagrimeo, fotofobia, sensación de un objeto extraño en el ojo.
Epidemia (queratoconjuntivitis adenoviral): enrojecimiento de los ojos, lagrimeo, fotofobia, hinchazón de los ganglios linfáticos delante de las orejas y edema anular de la conjuntiva.
Queratitis. Debido al uso prolongado de lentes de contacto, se presentan dacriorrea, enrojecimiento ocular e inflamación de la córnea. Esto provoca adelgazamiento y ulceración de la córnea.
Úlcera corneal. Aparece un defecto ulcerativo en forma de cráter con opacidad de la córnea. Esto puede ocurrir en personas que no se quitan las lentes de contacto por la noche, cuando la córnea se infecta con diversos patógenos.
Liquen oftálmico (zoster ocular): erupción en la dirección de la primera rama del nervio trigémino, hinchazón de los párpados, enrojecimiento de los ojos, dolor intenso, rara vez bilateral.
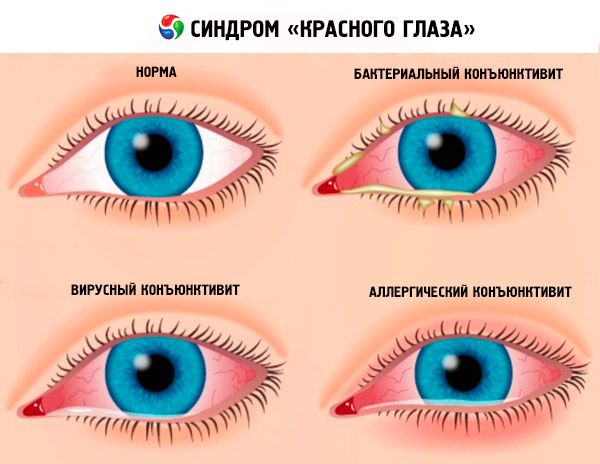
Ojos rojos e inflamados: enfermedades de la esclerótica.
La epiescleritis suele ser unilateral, con enrojecimiento localizado, ligera irritación y lagrimeo.
La escleritis es una enfermedad del órgano visual que se acompaña de dolor intenso, fotofobia y lagrimeo. Puede manifestarse como manchas rojizas o azuladas bajo la conjuntiva bulbar. La esclerótica se inflama y la presión sobre el globo ocular es dolorosa. Suele ser de origen autoinmune.
Un ataque agudo de glaucoma: dolor intenso en los ojos, dolor de cabeza, náuseas, "halos" de colores alrededor de las fuentes de luz (halo), opacidad de la córnea (con edema), disminución de la agudeza visual.
La uveítis anterior se caracteriza por dolor ocular, fotofobia, destellos y un patrón vascular pronunciado (enrojecimiento de la conjuntiva, principalmente en la córnea). Suele asociarse con enfermedades autoinmunes y traumatismos oculares cerrados. Es posible que se produzca un deterioro de la agudeza y la claridad visual, o la presencia de exudado en la cámara anterior del ojo (supuración).
Etapa
Hay tres etapas del síndrome del ojo rojo:
Superficial: el enrojecimiento más intenso se observa en la zona periférica del saco conjuntival. Este tipo de hiperemia se manifiesta por la dilatación de los vasos sanguíneos en la conjuntiva, lo que indica un proceso inflamatorio en desarrollo en la superficie del globo ocular. En este caso, es necesaria una consulta con un especialista, pero no es urgente (puede visitar a un oftalmólogo en uno o dos días).
Profundo (ciliar): un borde rojo brillante sobresale alrededor del limbo. Esto indica inflamación dentro del ojo. Esta situación se presenta en enfermedades de la córnea, el iris y el cuerpo ciliar. Esta afección requiere consulta urgente.
Mixta: se presenta hiperemia tanto de los vasos conjuntivales como de los vasos esclerales alrededor del limbo. Esta afección requiere consulta médica urgente.
Vale la pena considerar qué síntoma es dominante.
Formas
Dependiendo de la causa del síndrome del "ojo rojo" y la localización del proceso, se distinguen los siguientes tipos:
- Infecciosa (causada por patógenos virales, bacterianos, fúngicos o clamidiales).
Si el síndrome del ojo rojo se acompaña de ardor en los ojos, sensación de arena bajo los párpados y fotofobia, es muy probable que la causa del problema sea una conjuntivitis causada por diversos patógenos. Es necesario tomar medidas higiénicas adicionales para que la inflamación remita. Si empieza a aparecer placa purulenta en los párpados, significa que hay una infección bacteriana y es necesaria una consulta médica.
- Alérgico.
Los síntomas son muy similares a los de la conjuntivitis mencionada anteriormente, pero predominan el ardor y el picor, la hinchazón de los párpados, el lagrimeo y los síntomas alérgicos acompañantes. La principal diferencia de la conjuntivitis (independientemente de la etiología) es que la agudeza y la claridad de la visión se mantienen sin cambios y no hay dolor agudo.
- Causadas por patologías oftalmológicas.
Ataque agudo de glaucoma de ángulo cerrado. Si el síndrome del ojo rojo aparece repentinamente, acompañado de dolor agudo, visión borrosa, náuseas y vómitos, lo más probable es que se trate de un ataque de glaucoma de ángulo cerrado. Esta afección se caracteriza por un aumento brusco de la presión ocular, que puede causar pérdida total de la visión. Por lo tanto, esta afección requiere una consulta inmediata con un oftalmólogo.
La presencia de enfermedades autoinmunes, crónicas o agudas, trastornos de la coagulación sanguínea, etc., también puede causar el síndrome del ojo rojo. Sin embargo, en este caso, prevalecen los síntomas de la enfermedad subyacente.
Complicaciones y consecuencias
Las consecuencias y complicaciones dependen de la enfermedad subyacente que causó el síndrome del ojo rojo. En diferentes casos, el pronóstico dependerá de la rapidez y la eficacia del tratamiento. No debe ignorar el enrojecimiento ocular que persiste durante más de dos días. Debe consultar a un oftalmólogo. Si se presentan síntomas adicionales (dolor ocular, secreción patológica, visión borrosa, sensación de ardor y presencia de un cuerpo extraño en el ojo), no se requiere asistencia médica solo en caso de una manifestación fisiológica del síndrome del ojo rojo. Basta con eliminar la causa y los vasos sanguíneos volverán gradualmente a la normalidad, sin complicaciones.
En caso de daños oculares causados por productos químicos, el pronóstico depende del tipo de agente dañino y de la duración del contacto con las estructuras oculares.
El pronóstico de la conjuntivitis es favorable. El tratamiento oportuno dura de 5 a 7 días (conjuntivitis viral) a 1 a 2 semanas (conjuntivitis bacteriana). La conjuntivitis de origen alérgico desaparece al eliminar el alérgeno. Sin embargo, pueden presentarse consecuencias más graves (queratitis, pérdida de visión potencialmente mortal), por lo que no se debe descuidar el tratamiento de la conjuntivitis.
Hiposfagma. El pronóstico es favorable. Aparte de los defectos estéticos, el paciente no experimenta ninguna otra molestia. Las hemorragias desaparecen espontáneamente al final de la segunda semana.
Síndrome del ojo seco. Si ajusta su horario de trabajo y descanso frente a la computadora a tiempo o comienza a usar gotas especiales, no causará complicaciones. Un tratamiento descuidado es peligroso debido a la formación de cicatrices, ambliopía y el desarrollo de conjuntivitis.
Queratitis: el pronóstico es desfavorable. Sin el tratamiento adecuado, puede provocar un deterioro significativo o la pérdida total de la visión.
Epiescleritis. El pronóstico es favorable. En el 60% de los casos, la enfermedad se cura espontáneamente, pero una consulta con un oftalmólogo no está de más.
Escleritis. El pronóstico depende de las causas y el tratamiento. Complicaciones: queratitis, iridociclitis, deformación cicatricial del globo ocular, glaucoma secundario, endoftalmitis y panoftalmitis, opacificación del cuerpo vítreo, desprendimiento de retina.
Diagnostico síndrome de ojos rojos
Una anamnesis detallada y un examen oftalmológico detallado permiten realizar un diagnóstico preciso.
Tras obtener la anamnesis, el médico examina el ojo. El examen incluye:
- evaluación de la agudeza visual de los ojos izquierdo y derecho por separado,
- estudio de los movimientos oculares en diferentes direcciones,
- examen del ojo con lámpara de hendidura, con especial atención a los párpados, la conjuntiva, los cambios en la córnea (lisura de la superficie, transparencia, presencia de secreción patológica), la forma de las pupilas y su reacción a la luz,
- prueba de presión intraocular,
- examen del fondo del ojo.
Para identificar el agente causal de la patología del órgano visual (conjuntivitis, ulceración corneal, queratitis), se utiliza un análisis bacteriológico, que incluye la siembra de cultivos y su estudio. En caso de glaucoma combinado, están indicadas la tonometría y la gonioscopia. La escleritis se diagnostica con equipo oftalmológico especializado.
Diagnóstico instrumental
Con mayor frecuencia, los oftalmólogos utilizan una lámpara de hendidura, con la que el médico puede evaluar la estructura del ojo, la conjuntiva y el estado de la córnea. Para diagnosticar el síndrome del ojo seco, se deben realizar pruebas especiales.
Prueba de Schirmer. Se basa en la medición de la cantidad de lágrimas mediante tiras de papel especial, que se colocan en la parte inferior de la conjuntiva. Su duración es de cinco minutos. Se evalúa el grado de humectación de las tiras. Se mide la longitud de la tira humedecida con lágrimas. Antes del procedimiento, se utiliza anestesia para prevenir el lagrimeo causado por la irritación de la conjuntiva causada por el papel.
Biomicroscopía ocular. Estudio de las estructuras del órgano visual mediante métodos de examen sin contacto con aumento. El diagnóstico se realiza mediante un dispositivo especial (microscopio oftalmológico) y una lámpara de hendidura.
Gonioscopia. Método visual que permite examinar la estructura de la cámara anterior del ojo, oculta tras el limbo. El procedimiento requiere una lente oftalmológica especial (gonioscopio) y una lámpara de hendidura. Gracias a este examen, se puede evaluar el grado de apertura del ángulo de la cámara anterior y detectar neoplasias y adherencias patológicas de capas y estructuras del órgano de la visión.
¿Qué es necesario examinar?
Diagnóstico diferencial
Las enfermedades oculares más comunes que causan enrojecimiento son:
- Conjuntivitis. Es la enfermedad ocular más común. Puede ser causada por bacterias o virus, pero también puede deberse a alergias.
- Queratitis. En muchos casos, se debe a factores externos (nadar con los ojos abiertos bajo el agua sin protección ocular, exposición prolongada al sol intenso sin gafas de sol).
- Inflamación de la córnea. Se produce como resultado de una infección, generalmente herpes.
- Síndrome del ojo seco. Se produce por la falta de líquido lagrimal, lo que afecta el correcto funcionamiento del ojo. Este nutre la córnea y la conjuntiva. Las lágrimas limpian la superficie del ojo, eliminando el polvo y las pequeñas partículas de cuerpos extraños. Con propiedades antisépticas, las lágrimas protegen el ojo de la inflamación.
- Las causas del síndrome del ojo seco incluyen: contaminación ambiental, ozono, humo del cigarrillo.
- Ataque agudo de glaucoma. El glaucoma es una enfermedad que se desarrolla de forma insidiosa a lo largo de muchos años. La mayoría de los pacientes no la notan en sus primeras etapas. No causa dolor ni otros síntomas.
 [ 25 ]
[ 25 ]
¿A quién contactar?
Tratamiento síndrome de ojos rojos
En el caso del tratamiento del síndrome del ojo rojo, no existe un método ni medicamento general para todas las manifestaciones asociadas con esta afección. Es importante recordar que puede estar relacionada con cualquier enfermedad oftalmológica, por lo que se recomendarán diferentes estrategias de tratamiento.
En la conjuntivitis, el tratamiento se basa principalmente en eliminar la irritación. Se utilizan diferentes colirios según la causa de la inflamación conjuntival.
Para aliviar los síntomas de la conjuntivitis viral, se utiliza una combinación de compresas tibias y lágrimas artificiales (las lágrimas artificiales son colirios hidratantes, como "Systane", "Oxial" y otros fármacos de este grupo farmacológico). Una solución medicinal específica para el tratamiento de la conjuntivitis viral es el colirio "Ophthalmoferon", cuyo principio activo es interferón sintetizado. Cuando aparecen signos de infección bacteriana, se utilizan gotas con sustancias antibacterianas. En la conjuntivitis bacteriana aguda, el tratamiento se realiza con colirios frecuentes (más de 3 veces al día) con soluciones oftálmicas medicinales (albucid 30%, cloranfenicol 0,25%) y la aplicación de ungüentos con antibióticos (ungüento de tetraciclina al 1%). Antes de la instilación, enjuague los ojos con una decocción desinfectante (decocción de manzanilla, té negro).
Si se sospecha conjuntivitis causada por el virus del herpes (zóster oftálmico), se prescriben medicamentos que contienen aciclovir.
Para eliminar los síntomas de la conjuntivitis, se utilizan con éxito gotas oftálmicas con corticosteroides. En el tratamiento de la conjuntivitis de origen alérgico, se debe evitar el contacto con el agente provocador y se prescriben compresas frías en el contorno de los ojos y gotas de lágrimas artificiales de 2 a 4 veces al día. Se utilizan agentes antialérgicos: azelastina, alergodil, levocabastina y opatanol, que pueden utilizarse en niños mayores de 3 años. Estos agentes ayudan a eliminar la inflamación ocular; debido a su efecto a corto plazo, deben usarse hasta 4 veces al día. Los pacientes con polinosis durante el período de floración deben evitar el uso de lentes de contacto.
En el glaucoma, el tratamiento farmacológico se reduce a inhibidores de la anhidrasa carbónica, betabloqueantes y pilocarpina. Si el tratamiento no da resultados, se recurre al tratamiento quirúrgico con láser.
Vitaminas
Para el síndrome del ojo rojo, es necesario tomar complejos de vitaminas y minerales y antioxidantes.
Retinol o vitamina A. Se prescribe en dosis de 100.000 UI diarias durante un mes. Ayuda a fortalecer el sistema inmunitario.
Ácido ascórbico o vitamina C. Se prescribe en dosis de 2000 a 6000 mg diarios. La vitamina C tiene un efecto cicatrizante.
Zinc. Dosis diaria: 50 mg. Favorece la activación del sistema inmunitario.
El OPC es una proantocianidina oligomérica, un potente antioxidante obtenido de la corteza de pino y las semillas de uva. Se utiliza en terapias antiinflamatorias y antialérgicas. Su administración simultánea con ácido ascórbico aumenta su eficacia. Se recomienda tomar 100 mg de OPC dos veces al día.
Tratamiento de fisioterapia
El objetivo principal de la fisioterapia es proporcionar efectos antiinflamatorios, bacteriostáticos y anestésicos. En el tratamiento etiopatogénico complejo de las enfermedades comunes que provocan el síndrome del ojo rojo, se utilizan la terapia de alta frecuencia (UHF o campos de microondas), la terapia diodinámica y el ultrasonido, eliminando la hiperemia conjuntival.
Al finalizar el tratamiento antiinflamatorio, dependiendo de la sensibilidad de la flora bacteriana a los antibióticos, se puede prescribir una electroforesis con antibióticos.
En presencia de un proceso inflamatorio que se prolonga durante mucho tiempo, después de la electroforesis, 1-1,5 meses después, está indicada la electroforesis con vitaminas C y B para estimular el metabolismo tisular, engrosar las paredes capilares, mejorar la reactividad tisular y aliviar el dolor.
Para potenciar el efecto terapéutico se recomienda utilizar electroforesis con medicamentos y terapia UHF.
Remedios populares
Puede aliviar rápida y fácilmente la fatiga visual, normalizar la circulación sanguínea en los capilares oculares y eliminar la hinchazón y el enrojecimiento de los párpados utilizando remedios caseros:
- compresas frías con agua limpia o infusiones de hierbas de manzanilla o corteza de roble;
- cubitos de hielo;
- rodajas de patata cruda;
- cataplasmas de té negro.
Es importante recordar que se recomienda el uso de remedios caseros si no hay síntomas de patología oftalmológica grave.
En caso de síndrome del ojo rojo, se permiten ejercicios oculares. A continuación, se presenta un conjunto aproximado de ejercicios:
- Ejercicio #1
Si miras el monitor durante mucho tiempo y con atención, entonces cada hora después de un trabajo intenso necesitas hacer lo siguiente: “delinear” con tus ojos las formas de varios objetos ubicados en la mesa y la pared.
- Ejercicio 2
Cuando el músculo ocular trabaja con intensidad, necesita relajarse: para ello, acérquese a la ventana, mire a lo lejos y, tras unos segundos, desplace la mirada hacia un punto cercano. Este ejercicio estimulará la producción de lágrimas, que hidratan los ojos para evitar que se sequen y se enrojezcan.
Tratamiento a base de hierbas
Para el síndrome del ojo rojo, los herbolarios recomiendan las siguientes recetas.
Las compresas con cerezo silvestre (cerezo de pájaro) son un remedio popular para las enfermedades oftalmológicas purulentas.
Una infusión de flores de cerezo silvestre se prepara de la siguiente manera: verter 60 g con 2 tazas de agua hirviendo, dejar en un lugar cálido durante 8 horas, luego filtrar y usar como compresa en los ojos varias veces al día.
Infusión de hierbas y semillas de hinojo para el tratamiento del síndrome de ojos rojos: verter 1 cucharada de materia prima triturada en 200 ml de agua hirviendo tras 1 hora y colar. Aplicar compresas por la noche.
Gotas oftálmicas con alcaravea. Vierta una cucharadita de semillas de alcaravea en una taza de agua hirviendo. Deje reposar, enfríe, cuele y use como compresa.
Homeopatía
Los homeópatas recomiendan el uso de los siguientes medicamentos para el síndrome del ojo rojo:
Árnica. Se utiliza para la conjuntivitis causada por traumatismos.
Aconitum (Aconitum) - para enfermedades del órgano visual que ocurren como resultado de daño mecánico, con inflamación catarral de los ojos, debido a infecciones virales respiratorias agudas.
Hepar sulfur (Gepar sulfur) será útil para ojos y párpados enrojecidos e inflamados y con secreción purulenta profusa.
Tratamiento quirúrgico
Para algunas enfermedades que se acompañan del síndrome del ojo rojo, se prescribe tratamiento quirúrgico.
En casos graves de queratitis y con tratamiento inadecuado, pueden producirse cicatrices que deterioran la visión. En este caso, podría ser necesario un trasplante de córnea.
En el glaucoma está indicada la iridotomía, un tratamiento cuyo objetivo es crear una conexión entre las cámaras anterior y posterior del ojo, lo que conduce a una disminución de la presión intraocular.
Prevención
Los ojos necesitan cuidados durante toda la vida, desde pequeños. Reglas básicas para el cuidado ocular:
- Al trabajar con una computadora o mirar televisión, debes cuidar la iluminación (es preferible que la iluminación esté detrás de la pantalla).
- La distancia correcta entre los ojos y el monitor de la computadora es de 40 a 50 cm.
- uso de un filtro protector que absorbe parte de las ondas electromagnéticas nocivas para la visión humana.
- No te frotes los ojos con las manos.
En caso de enfermedades infecciosas también se deben seguir varias reglas básicas:
- Al tocar el área alrededor de los ojos, lávese bien las manos.
- No comparta toallas (es mejor utilizar servilletas de papel) ni ropa de cama.
- No compartir vajilla ni productos de higiene.
- Durante una enfermedad infecciosa, no use lentes de contacto.
- No se recomienda utilizar gotas para los ojos y ungüentos con los mismos nombres.

