Médico experto del artículo.
Nuevos artículos
Microadenoma hipofisario: causas, síntomas, peligro, pronóstico
Último revisado: 12.07.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
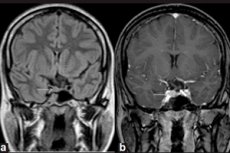
Las neoplasias benignas que surgen en las glándulas endocrinas se llaman adenomas, y un microadenoma de la glándula pituitaria es un pequeño tumor de su lóbulo anterior, que produce varias hormonas importantes.
Epidemiología
Se estima que la incidencia de tumores hipofisarios es del 10 al 23%, y los adenomas hipofisarios, que pueden tener diversas formas y tamaños, son los más comunes (16%).[ 1 ]
Entre un 20 y un 25% de personas pueden tener pequeños tumores pituitarios, microadenomas, sin siquiera saberlo, y dichos tumores se descubren por casualidad durante una prueba de imágenes cerebrales en aproximadamente la mitad de los casos.
Los microadenomas secretores de prolactina representan el 45-75% de estos tumores; las formaciones productoras de ACTH representan no más del 14% de los casos y la frecuencia de microadenomas productores de STH no supera el 2%.
El microadenoma de la glándula pituitaria en niños y adolescentes se detecta en el 10,7-28% de los casos, y al menos la mitad de ellos son hormonalmente inactivos. [ 2 ]
Causas microadenomas hipofisarios
Los expertos desconocen las razones exactas de la aparición del microadenoma en la glándula pituitaria, una glándula endocrina del cerebro cuyas células producen:
- corticotropina o ACTH – hormona adrenocorticotrópica, que provoca la secreción de hormonas esteroides por la corteza suprarrenal;
- hormona del crecimiento STH – hormona somatotrópica;
- gonadotropinas FSH – hormona folículo estimulante y LH – hormona luteinizante, que determinan la producción de hormonas sexuales femeninas en los ovarios y hormonas sexuales masculinas en los testículos;
- hormona lactogénica prolactina (PRL);
- tirotropina u hormona estimulante del tiroides (TSH), que estimula la síntesis de hormonas por la glándula tiroides.
Se cree que el desarrollo de estas neoplasias puede ser causado por una lesión cerebral traumática, suministro insuficiente de sangre a la glándula pituitaria, infecciones cerebrales o exposición a toxinas (que causan edema e hipertensión intracraneal).
Factores de riesgo
Se sabe que los adenomas y microadenomas hipofisarios son más frecuentes en presencia de antecedentes familiares de síndrome MEN 1 ( adenomatosis endocrina múltiple tipo 1), que es hereditario. Por lo tanto, existen factores de riesgo genéticamente determinados asociados con ciertas alteraciones del ADN. [ 3 ]
Neoplasia endocrina múltiple tipo 4 (MEN4): MEN 4 tiene una mutación en el gen inhibidor de la quinasa dependiente de ciclina 1 B (CDKN1B), que se caracteriza por tumores hipofisarios, hiperparatiroidismo, tumores neuroendocrinos de los testículos y el cuello uterino.[ 4 ]
Complejo de Carney (CNC): En el complejo de Carney, hay una mutación de la línea germinal en el gen supresor de tumores PRKAR1A que conduce a enfermedad adrenocortical nodular pigmentada primaria (PPNAD), tumores testiculares, nódulos tiroideos, hiperpigmentación irregular de la piel y acromegalia.[ 5 ]
La forma clínica de los adenomas pituitarios aislados familiares (FIPA) se caracteriza por defectos genéticos en el gen de la proteína que interactúa con el receptor de hidrocarburos arílicos (AIP), en aproximadamente el 15% de todas las familias relacionadas y el 50% de las familias homogéneas de somatotropina.[ 6 ]
Adenomas hipofisarios aislados familiares (FIPA): En aproximadamente el 15 % de los casos de FIPA, se detecta una mutación en la proteína que interactúa con el receptor de hidrocarburos arílicos (AIP) en la adolescencia o la adultez temprana. Estos tumores suelen ser agresivos y, con mayor frecuencia, secretan hormona del crecimiento, lo que causa acromegalia.[ 7 ]
No se excluye la posibilidad de que este tipo de tumor surja como resultado de trastornos funcionales por parte de otras glándulas endocrinas y estructuras cerebrales, en particular, cambios en el sistema vascular del hipotálamo, que dentro del sistema neuroendocrino hipotálamo-hipofisario regula el funcionamiento de la glándula pituitaria y su lóbulo anterior, la adenohipófisis, con sus hormonas liberadoras.
Patogenesia
Según su histología, el adenoma hipofisario es un tumor benigno; dependiendo del tamaño, estas neoplasias se dividen en microadenomas (hasta 10 mm de tamaño en su punto más ancho), macroadenomas (10-40 mm) y adenomas gigantes (40 mm o más).
Al estudiar la patogenia de la formación de tumores en la glándula pituitaria, aún no ha sido posible determinar los mecanismos de transformación hiperplásica de las células de su lóbulo anterior en un tumor.
Los expertos creen que una de las versiones más convincentes es la conexión con la desregulación del metabolismo del neurotransmisor y la hormona dopamina (que es el principal inhibidor de la secreción de prolactina) y/o una alteración de las funciones de los receptores transmembrana de dopamina de las células pituitarias que secretan PRL (lactotrofos).
La mayoría de los microadenomas hipofisarios son esporádicos, pero algunos se presentan como parte de síndromes neuroendocrinos de origen genético, como la NEM 1, el síndrome de McCune-Albright, el síndrome de Werner y el síndrome de Carney (o complejo de Carney). Este último se asocia con un mayor riesgo de desarrollar tumores benignos en las glándulas hormonales (endocrinas), como la hipófisis, las glándulas suprarrenales, la tiroides, los ovarios y los testículos.
Síntomas microadenomas hipofisarios
Un microadenoma hipofisario puede ser asintomático durante mucho tiempo. Los síntomas varían según la localización y suelen surgir como resultado de una disfunción endocrina. Este es el hallazgo más común en casos de desequilibrio hormonal asociado con la producción excesiva de una o más hormonas. En la mayoría de los casos, por su localización, se trata de un microadenoma de la hipófisis anterior.
Existen diferentes tipos de microadenoma hipofisario según su actividad hormonal. Así, el tipo más común se considera un adenoma no funcionante: un microadenoma hipofisario hormonalmente inactivo que, hasta que alcanza cierto tamaño, no presenta síntomas. Sin embargo, un microadenoma hipofisario hormonalmente inactivo en crecimiento puede comprimir las estructuras cerebrales o los nervios craneales cercanos, por lo que un microadenoma hipofisario puede combinarse con cefaleas en las regiones frontal y temporal [ 8 ], y también son posibles problemas de visión [ 9 ]. Sin embargo, según afirman los investigadores, los tumores hipofisarios no funcionantes (hormonalmente inactivos) en el 96,5 % de los casos son macroadenomas [ 10 ].
También puede presentarse un microadenoma hormonalmente activo de la hipófisis (lóbulo anterior) con aumento de la secreción de prolactina ( prolactinoma hipofisario ). El aumento de la producción de PRL por las células lactotrópicas de la adenohipófisis se define como hiperprolactinemia en el microadenoma hipofisario.
¿Cómo se manifiesta este microadenoma hipofisario en las mujeres? Los niveles patológicamente elevados de esta hormona inhiben la producción de estrógenos, y los primeros signos se manifiestan mediante trastornos del ciclo menstrual, con ausencia de menstruación (amenorrea) y/o de la fase ovulatoria. Como resultado, se desarrolla un síndrome de galactorrea-amenorrea persistente y se pierde la capacidad de concebir y quedar embarazada.
El microadenoma hipofisario secretor de prolactina en los hombres puede provocar hipogonadismo hiperprolactinémico con disminución de la libido, disfunción eréctil, agrandamiento de los senos (ginecomastia) y disminución del vello facial y corporal.
El microadema activo secretor de corticotropina (ACTH) conduce a un exceso de hormonas esteroides (glucocorticoides) producidas por la corteza suprarrenal, lo que puede causar la enfermedad de Itsenko-Cushing de etiología hipofisaria.
En los niños, dicho microadenoma puede manifestarse con síntomas de hipercorticismo (síndrome de Cushing), que incluyen dolores de cabeza, debilidad general, exceso de deposición de tejido adiposo en el tronco, disminución de la densidad mineral ósea y de la fuerza muscular, atrofia en forma de franjas de la piel (en forma de estrías púrpuras), etc.
Con un microadenoma productor de somatotropina activo, el nivel de STH en el organismo aumenta. En la infancia, su efecto anabólico excesivo estimula el crecimiento de casi todos los huesos del cuerpo y puede provocar gigantismo; en adultos, puede desarrollarse acromegalia con un mayor crecimiento de los huesos faciales (lo que causa distorsión de la apariencia) y del cartílago en las articulaciones de las extremidades (lo que provoca una alteración de sus proporciones y engrosamiento de los dedos), con dolor articular, sudoración y secreción sebácea excesivas, y alteración de la tolerancia a la glucosa.
Muy raramente (en el 1-1,5% de los casos) hay un microadenoma de la glándula pituitaria que produce tirotropina, y dado que esta hormona tiene un efecto estimulante sobre la glándula tiroides, los pacientes tienen signos clínicos de hipertiroidismo pituitario en forma de taquicardia sinusal y fibrilación auricular del corazón, aumento de la presión arterial, disminución del peso corporal (con aumento del apetito), así como aumento de la excitabilidad nerviosa e irritabilidad.
El llamado microadenoma intraselar de la hipófisis (o microadenoma endoselar de la hipófisis), al igual que toda la hipófisis, se localiza en la silla turca, dentro de la depresión anatómica en forma de silla de montar del hueso esfenoides, en la base del cráneo. A su vez, la hipófisis se ubica en el fondo de esta depresión, en la fosa hipofisaria (región intraselar). La diferencia radica en que "dentro" en latín es intra y en griego, endom.
Pero un microadenoma pituitario con crecimiento supraselar significa que la neoplasia crece hacia arriba desde la parte inferior de la fosa pituitaria.
El microadenoma quístico de la glándula pituitaria tiene una estructura similar a un saco cerrado y es una formación asintomática.
El microadenoma de la glándula pituitaria con hemorragia puede ser el resultado de una apoplejía o un infarto hemorrágico asociado a agrandamiento de la glándula y daño a los capilares sinusoidales del parénquima de su lóbulo anterior, sinapsis neurohemales y/o vasos portales.
Microadenoma de la glándula pituitaria y embarazo
Como ya se mencionó, las mujeres con microadenoma hipofisario productor de prolactina suelen ser infértiles debido a la deficiencia de estrógenos y a la supresión de la secreción pulsátil de GnRH (hormona liberadora de gonadotropina). Para lograr el embarazo, es necesario normalizar los niveles de prolactina; de lo contrario, no se produce la concepción o el embarazo se interrumpe desde el principio.
- ¿Es posible dar a luz con un microadenoma hipofisario?
En mujeres con microadenomas clínicamente funcionales que reciben tratamiento con agonistas de la dopamina (cabergolina o Dostinex), los niveles de prolactina pueden normalizarse y los ciclos menstruales y la fertilidad pueden restablecerse.
¿Es posible la lactancia materna con microadenoma hipofisario?
En el posparto, se permite la lactancia materna si no hay síntomas del tumor, pero es necesario controlar su tamaño (mediante resonancia magnética cerebral). Si el tumor crece, se suspende la lactancia.
- Microadenoma de la glándula pituitaria y FIV
El tratamiento de la hiperprolactinemia es necesario para la FIV, y el procedimiento puede iniciarse si los niveles normales de prolactina se han mantenido estables durante 12 meses y no hay anomalías en los niveles séricos de otras hormonas pituitarias.
Complicaciones y consecuencias
¿Qué es peligroso del microadenoma hipofisario? Aunque este tumor es benigno, su presencia puede causar complicaciones y tener consecuencias, en particular:
- conducir a una disfunción del sistema hipotálamo-hipofisario-suprarrenal con el desarrollo de la enfermedad de Itsenko-Cushing;
- alterar la regulación hormonal del ciclo menstrual en las mujeres y provocar disfunción eréctil en los hombres;
- causar retraso del crecimiento y enanismo hipofisario (hipopituitarismo) en los niños;
- provocar el desarrollo de osteoporosis.
Cuando un tumor en crecimiento comprime las fibras del nervio óptico en la zona de su cruce (que en el 80 % de los casos se encuentra justo encima de la hipófisis), se produce una alteración de la movilidad ocular (oftalmoplejía) y un deterioro gradual de la visión periférica. Sin embargo, los microadenomas suelen ser demasiado pequeños para ejercer dicha presión.
¿Puede remitir un microadenoma hipofisario? No puede remitir, pero con el tiempo, un tumor hormonalmente inactivo en niños puede disminuir significativamente. Sin embargo, en aproximadamente el 10 % de los pacientes, los microadenomas pueden aumentar de tamaño.
Diagnostico microadenomas hipofisarios
Para diagnosticar un microadenoma pituitario se requiere una historia clínica completa del paciente y pruebas de laboratorio: análisis de sangre para determinar los niveles de hormonas (producidas por la glándula pituitaria), incluyendo un radioinmunoensayo del suero sanguíneo para determinar los niveles de prolactina.
Si la prolactina es normal con un microadenoma hipofisario, este tumor presenta inactividad hormonal. Sin embargo, si se presentan síntomas de prolactinoma, este falso negativo podría deberse a un error en una prueba de laboratorio o a que el paciente haya desarrollado un macroadenoma que comprime el tallo hipofisario.
Además, pueden ser necesarias pruebas adicionales, por ejemplo, para determinar el nivel de hormonas tiroideas (T3 y T4), inmunoglobulinas e interleucina-6 en el suero sanguíneo.
El microadenoma solo puede detectarse mediante diagnóstico instrumental mediante resonancia magnética (RM) cerebral. La RM para microadenoma se considera el estándar de visualización, con una sensibilidad del 90 % con realce de contraste.
Los signos de microadenoma hipofisario en la resonancia magnética incluyen: volumen de la glándula en el lado del microadenoma; aumento del tamaño de la silla turca; adelgazamiento y cambios en el contorno de su fondo (pared inferior); desviación lateral del infundíbulo hipofisario; isointensidad del área redondeada en comparación con la materia gris en las imágenes ponderadas en T1 y T2; hiperintensidad leve en las imágenes ponderadas en T2. [ 11 ]
Diagnóstico diferencial
El diagnóstico diferencial se realiza con craneofaringioma, tumor de células granulares (coristoma) de la glándula pituitaria, quiste de la bolsa de Rathke, formación dermoide, inflamación de la glándula pituitaria - hipofisitis autoinmune o linfocítica, feocromocitoma, enfermedades de la tiroides, etc.
En las mujeres con ciclo anovulatorio se diferencia el microadenoma hipofisario y el síndrome de ovario poliquístico, ya que el 75-90% de los casos de falta de ovulación son consecuencia del síndrome de ovario poliquístico.
¿A quién contactar?
Tratamiento microadenomas hipofisarios
En el caso de adenomas y microadenomas de la hipófisis, el tratamiento puede ser médico o quirúrgico. Si los tumores son asintomáticos, se recomienda realizar un seguimiento, es decir, realizar resonancias magnéticas periódicamente, para no pasar por alto el inicio de su crecimiento.
La prescripción de un medicamento determinado está determinada por el tipo de tumor que tenga el paciente.
La farmacoterapia de los tumores secretores de PRL se realiza con fármacos del grupo de estimuladores de los receptores de dopamina D2 del hipotálamo (agonistas dopaminérgicos selectivos), y los más utilizados son la bromocriptina (Parlodel, Bromergol), el norprolac y el derivado del cornezuelo cabergolina o Dostinex para el microadenoma hipofisario con secreción aumentada de prolactina.
Los efectos secundarios de Dostinex (cabergolina) pueden incluir reacciones alérgicas; dolor de cabeza y mareos; náuseas, vómitos y dolor abdominal; estreñimiento; sensación de debilidad o fatiga; alteraciones del sueño. Entre los efectos secundarios de la bromocriptina (además de las reacciones alérgicas) se encuentran dolor en el pecho; aumento de la frecuencia cardíaca y respiratoria con sensación de falta de aire; tos con sangre; deterioro de la coordinación de movimientos, etc.
Los medicamentos Octreotide (Sandostatin), Lanreotide (Somatuline), Pegvisomant, utilizados para micro y macroadenomas que secretan hormona del crecimiento, son inhibidores de la STH y antagonistas de sus receptores.
Y para las neoplasias secretoras de ACTH de la adenohipófisis con síndrome de Itsenko-Cushing, se utilizan metirapona (metopirona) o mitotano (Lysodren).
Se debe considerar el tratamiento quirúrgico para los microadenomas funcionantes (hormonalmente activos). En casos donde el tratamiento conservador es ineficaz y el tumor presenta una ligera expansión supraselar dentro de la silla turca, se puede prescribir una adenomectomía hipofisaria, una operación para extirpar el microadenoma hipofisario. Actualmente, se realiza la microdisección transnasal o transesfenoidal, es decir, la extirpación del microadenoma hipofisario a través de la nariz.
Las posibles complicaciones y consecuencias de la extirpación del microadenoma hipofisario incluyen sangrado posoperatorio y pérdida de líquido cefalorraquídeo (que a menudo requiere una nueva operación), así como inflamación de las meninges, deterioro visual, formación de hematomas, diabetes insípida transitoria y recurrencia del microadenoma.
La homeopatía para el microadenoma hipofisario con hiperprolactinemia utiliza fármacos cuya acción puede ayudar a aliviar parcialmente los síntomas. Por ejemplo, para la menstruación irregular y la amenorrea, se prescribe un remedio a base de tinta de sepia (Sepia) y un remedio a base de pulsatilla (Pulsattilla), y para la galactorrea, un remedio a base de raíz de ciclamen europeo.
Obviamente, no se debe esperar que el tratamiento popular para el microadenoma hipofisario sea más efectivo. Y no solo porque, con este diagnóstico, los herbolarios se guían únicamente por las quejas de los pacientes (sin conocer su verdadera etiología), sino también por la poca fiabilidad de muchos "remedios populares". No hace falta ir muy lejos para encontrar ejemplos.
Algunas fuentes de internet recomiendan usar una mezcla de onagra, raíz de jengibre y semillas de sésamo para reducir los niveles de prolactina. Sin embargo, la onagra ayuda con la tos seca prolongada y a diluir la flema, y la raíz de jengibre, al igual que las semillas de sésamo, posee propiedades lactogénicas.
También se recomienda tomar una tintura de ajenjo. Pero, en realidad, este remedio se usa internamente para la flatulencia y externamente para el dolor articular reumático. Es muy probable que el ajenjo se confundiera con las raíces de la cimicífuga (también conocida como black cohosh y black cohosh), que se usan para los sofocos durante la menopausia.
La nutrición para el microadenoma hipofisario debe ser equilibrada, con un consumo reducido de azúcar y sal. No se trata de una dieta especial, sino simplemente de una dieta menos calórica.
Se excluye el alcohol en caso de microadenoma hipofisario.
¿A qué médico debo acudir si tengo un microadenoma hipofisario? Endocrinólogos, ginecólogos y neurocirujanos tratan los problemas que surgen con este tipo de tumor.
Prevención
Debido a que se desconocen las causas ambientales o de estilo de vida de los tumores pituitarios, simplemente no hay forma de prevenir el desarrollo de microadenomas pituitarios.
Pronóstico
La mayoría de los tumores hipofisarios son curables. Si un microadenoma hipofisario con actividad hormonal se diagnostica a tiempo, las probabilidades de recuperación son altas y el pronóstico es favorable.
Discapacidad y microadenoma hipofisario: La discapacidad puede estar asociada al crecimiento tumoral y al daño del nervio óptico, así como a otras consecuencias de esta patología, cuya gravedad es individual. El reconocimiento de la discapacidad de un paciente depende de los problemas de salud existentes y del nivel de trastornos funcionales, que deben cumplir los criterios aprobados por la legislación.
Microadenoma de la hipófisis y el ejército: los pacientes con este tumor (incluso si se extirpa con éxito) no deben sobrecalentarse, exponerse al sol durante mucho tiempo ni realizar esfuerzos físicos excesivos. Por lo tanto, no son aptos para el servicio militar.
¿Cuánto tiempo viven las personas con microadenoma hipofisario? Este tumor no es canceroso, por lo que no hay límite de esperanza de vida. Sin embargo, con un microadenoma productor de STH activo, los pacientes pueden desarrollar hipertensión y un aumento del tamaño del corazón, lo que puede reducir significativamente su esperanza de vida. Se observa un mayor riesgo de muerte en pacientes mayores de 45 años con la enfermedad de Itsenko-Cushing y la acromegalia.

