Médico experto del artículo.
Nuevos artículos
Osteofitos de la columna cervical
Último revisado: 29.06.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
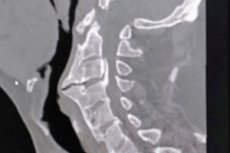
Las espondilofitas u osteofitos de la columna cervical son excrecencias óseas (del griego osteon - hueso y phyton - excrecencia) que pueden formarse en cualquiera de las siete vértebras cervicales por osificación endocondral, es decir, osificación del cartílago.
Epidemiología
La formación de osteofitos en diversas partes de la columna vertebral es una patología común, y su formación puede comenzar después de los 25 años. Las estadísticas clínicas muestran que más del 75% de las personas mayores de 65 años tienen cambios degenerativos en la columna cervical de diversos grados, incluidos osteofitos cervicales. [ 1 ], [ 2 ]
Entre los ancianos, se estima que la prevalencia de osteofitos anteriores en la región cervical es del 20-30%. [ 3 ]
Los osteofitos pueden formarse en cualquier nivel de la región cervical, pero son más comunes en las vértebras C5-6 y C6-7.
Causas osteofitos de la columna cervical
Un osteofito vertebral de cualquier localización, a menudo denominado espolón óseo, es definido por la NASS (Sociedad Norteamericana de Vertebrólogos) como un crecimiento óseo excesivo cerca del borde de un disco intervertebral que se origina en la placa de crecimiento óseo y el punto de unión del disco con el cuerpo vertebral: la apófisis. Estos osteofitos marginales cervicales tienen una base amplia y pueden desarrollarse tanto cerca de los bordes de las placas de cierre óseo-cartilaginosas de los cuerpos vertebrales (ubicadas entre las vértebras y los discos intervertebrales) como en las articulaciones arqueadas (facetarias o cigapofisarias) que conectan los cuerpos de las vértebras vecinas.
En la mayoría de los casos, los crecimientos óseos anormales en las vértebras son el resultado de la osteoartritis de la columna cervical, también llamada espondilosis cervical, que los expertos creen que se desarrolla con la edad debido al envejecimiento normal y al desgaste de las estructuras de las articulaciones de la columna, incluido el cartílago.
Los osteofitos también pueden ser causados por daño o inflamación de los ligamentos y tendones alrededor de los huesos y articulaciones de la columna cervical; procesos degenerativos en la columna cervical que afectan las placas de cierre del cuerpo vertebral y los discos intervertebrales (núcleo pulposo y anillo fibroso) - osteocondrosis cervical; alteración de la posición de las articulaciones vertebrales - dislocación de las vértebras cervicales.
Factores de riesgo
Los factores de riesgo específicos para los espolones óseos cervicales incluyen:
- Lesiones de la columna cervical;
- Actividad física excesiva o insuficiente;
- Desgaste relacionado con la edad y deterioro de la función de amortiguación de los discos intervertebrales debido a cambios degenerativos en su estructura;
- Inestabilidad espinal, en la que se desarrolla una degeneración (esclerosis o endurecimiento) de las placas de cierre vertebral, definida como esclerosis vertebral discogénica, debido al aumento de la actividad del factor de crecimiento transformante beta (TGFβ);
- Herencia y presencia de anomalías de los cuerpos vertebrales y articulaciones facetarias;
- Trastornos de la postura;
- Escoliosis cervical;
- Hiperostosis esquelética idiopática difusa con osificación de las estructuras ligamentosas de la columna. [ 4 ], [ 5 ]
Ver también: factores de riesgo y causas de la osteoartritis
Patogenesia
Los crecimientos óseos excesivos cubiertos de cartílago en la región vertebral cervical a menudo se forman a lo largo de los bordes periféricos de los cuerpos vertebrales compuestos de hueso trabecular (esponjoso).
El sobrecrecimiento se produce en la frontera entre el cartílago y el periostio, que recubre el tejido óseo. Este tejido es responsable del crecimiento y la regeneración reparadora del tejido óseo y consta de dos capas: la capa sólida externa (formada por haces de fibras fibrosas) y la capa cambial interna (osteogénica). La capa cambial es una matriz de colágeno con células progenitoras mesenquimales (células madre), células progenitoras osteogénicas diferenciadas (células madre de la médula ósea), osteoblastos (células óseas inmaduras) y células del tejido conectivo (fibroblastos).
La patogenia de la formación de osteofitos está asociada con la diferenciación condrógena de células progenitoras altamente autorrenovables dentro del periostio y se debe a la reacción de reparación celular (una reacción protectora y compensatoria) en respuesta al daño del cartílago articular y/o del disco intervertebral.
A continuación, se produce la osificación endocondral. Las células diferenciadoras del tejido cartilaginoso (condrocitos) forman la matriz extracelular del cartílago. La proliferación de los condrocitos va seguida de su hipertrofia, y los condrocitos hipertrofiados comienzan a suprimir la expresión de la principal glucoproteína del tejido cartilaginoso (colágeno tipo II) y producen colágeno tipo X, que promueve la formación ósea, así como la proteína morfogenética ósea BMP6 (inductora del crecimiento óseo y cartilaginoso), el factor de transcripción relacionado con la diferenciación de osteoblastos Runx2, entre otros.
Como resultado, conduce a la destrucción de la matriz intracelular del cartílago, su mineralización (deposición de cristales de hidroxiapatita) y la diferenciación activa de los osteoblastos, que maduran y, incrustándose en la matriz, se transforman en células del tejido óseo: osteocitos.
Síntomas osteofitos de la columna cervical
Los osteofitos cervicales por sí mismos no duelen, pero cuando eventualmente comienzan a presionar los nervios, aparecen síntomas como:
- Dolor de intensidad variable en la región cervical, que se debilita en reposo y aumenta con el movimiento y puede irradiarse a la nuca, hombro, brazo o mano;
- Rigidez y rigidez muscular en el cuello;
- dolores de cabeza;
- Sensaciones de entumecimiento, ardor y hormigueo que pueden afectar los hombros, antebrazos y manos;
- Debilidad progresiva en una o ambas manos y/o brazos con o sin movilidad reducida de los dedos;
- espasmos musculares;
- Los osteofitos cervicales comprimen la parte posterior de la faringe y el esófago, causando disfagia. [ 6 ]
La osteocondrosis con osteofitos de la región cervical se manifiesta de la misma manera, pero su característica morfológica es la presencia de crecimientos óseos horizontales en los cuerpos vertebrales: las llamadas espinas de Junghans.
Los osteofitos cervicales posteriores se forman cerca de la apófisis espinosa en la parte dorsal de la columna vertebral, así como con la osificación del ligamento longitudinal posterior de la columna vertebral en la zona de las vértebras cervicales. Estos espondilofitos pueden causar dolor intenso debido a la presión mecánica sobre los troncos nerviosos del foramen intervertebral.
Los osteofitos cervicales anteriores, que se forman en la vejez cuando el ligamento longitudinal anterior de la columna vertebral se osifica en las vértebras cervicales, suelen ser asintomáticos. Sin embargo, si los tejidos adyacentes se inflaman y las excrecencias óseas comprimen el nervio laríngeo o el esófago, los pacientes pueden experimentar alteraciones vocales, dificultad para tragar, espasmo esofágico y disnea.
Complicaciones y consecuencias
Una complicación de los osteofitos que se forman en el área de la unión uncovertebral (ubicada entre los procesos en forma de gancho de los cuerpos vertebrales cervicales) y apuntan hacia el agujero foraminal y hacia el canal espinal es el desarrollo del síndrome de la arteria vertebral.
También se señalan complicaciones y consecuencias de los osteofitos cervicales como:
- Síndrome radicular - radiculopatía cervical;
- Estenosis del canal espinal con diversas manifestaciones neurológicas;
- Compresión de la médula espinal con desarrollo de mielopatía vertebrogénica por compresión;
- Síndrome de la faceta cervical;
- Desarrollo del síndrome vertebrobasilar.
Diagnostico osteofitos de la columna cervical
La presencia de osteofitos se detecta mediante radiografía de columna cervical en tres proyecciones, así como mediante resonancia magnética y tomografía computarizada. Lea más en las publicaciones:
El diagnóstico diferencial se realiza con hernia discal, espondiloartritis anquilosante, osteocondroma de la columna cervical, artropatía por pirofosfato, miositis cervical, miogelosis de la columna cervical, siringomielia de la médula espinal cervical.
¿A quién contactar?
Tratamiento osteofitos de la columna cervical
Los osteofitos de la columna cervical no siempre causan dolor de cuello ni otros síntomas, por lo que no siempre requieren tratamiento. Según algunas estimaciones, alrededor del 40 % de las personas con espolones óseos cervicales necesitan tratamiento sintomático.
En presencia de dolor, el tratamiento sintomático implica el uso de analgésicos, y los principales fármacos están representados por los antiinflamatorios no esteroides (AINE); por vía parenteral, se pueden utilizar corticosteroides (en cursos cortos); externamente: varios ungüentos para el dolor de cuello.
El alivio a largo plazo de los síntomas (reduciendo el dolor y aumentando la movilidad del cuello) se facilita con métodos no invasivos populares como la fisioterapia (principalmente masaje terapéutico), la LFK para aumentar el rango de movimiento y la acupuntura.
Leer más:
- Tratamiento farmacológico de la osteoartritis
- Tratamiento local de la osteoartritis
- Fisioterapia para la osteoartritis
- Fisioterapia para la osteoartritis
Los ejercicios para osteofitos cervicales solo pueden realizarse si no hay dolor agudo. Los ejercicios recomendados por los fisioterapeutas incluyen:
- Giros lentos de la cabeza de izquierda a derecha, que deben realizarse con los hombros y la espalda relajados, repitiendo 10 veces en cada dirección;
- Giros suaves en forma de arco de la cabeza hacia la derecha y la izquierda con la barbilla hacia arriba (varias veces en cada dirección):
- Inclinar la cabeza de izquierda a derecha hacia los hombros, presionando el lado opuesto de la cabeza con la mano, puede aumentar ligeramente la inclinación, creando un estiramiento en el lado opuesto del cuello. Mantenga el estiramiento durante 10 segundos y repítalo dos o tres veces en ambas direcciones.
- Fortalecimiento de la rotación isométrica del cuello y estiramiento de los músculos de la nuca. Este ejercicio se realiza con la cabeza fija y la palma de la mano apoyada en la nuca o presionando ligeramente el dorso de la mano contra la barbilla. El número óptimo de repeticiones es de al menos diez.
Cuando se pregunta cómo deshacerse de los osteofitos cervicales, los expertos de la AANS (Asociación Americana de Cirujanos Neurológicos) dicen que los osteofitos no desaparecen por sí solos y que la única forma de deshacerse de ellos es la resección de los osteofitos o la osteofitectomía.
Por lo tanto, en los raros casos en que los métodos conservadores no alivian los síntomas o la condición del paciente empeora debido a la aparición de problemas neurológicos, la cirugía puede considerarse como último recurso. Además de la osteofitectomía, se pueden recomendar cirugías como la laminectomía con espondilodesis (fusión de vértebras adyacentes) y la laminoplastia para descomprimir la médula espinal, y la ablación por radiofrecuencia del nervio afectado para eliminar el dolor.
Al mismo tiempo, los expertos no ocultan el hecho de que la intervención quirúrgica conlleva el riesgo de dañar los nervios y la médula espinal, así como un mayor dolor.
Prevención
¿Es posible prevenir la formación de osteofitos cervicales? Las recomendaciones generales para la prevención de esta patología se centran en un estilo de vida saludable, especialmente en la necesidad de ejercicio físico.
Pronóstico
En cuanto al pronóstico, si hay dolor, este puede empeorar con el tiempo a medida que los osteofitos progresan, lo que significa que continúan creciendo y limitando la actividad física. A medida que crecen, los osteofitos de la columna cervical pueden comprimir nervios, músculos u otras estructuras cercanas, lo que reduce significativamente la calidad de vida.

