Médico experto del artículo.
Nuevos artículos
hamartoma
Último revisado: 29.06.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
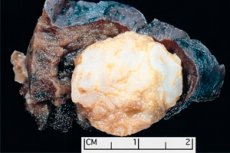
La formación tumoral localizada en cualquier región anatómica resultante del crecimiento anormal de tejido benigno, en medicina se define como hamartoma (del griego hamartia - error, defecto). [ 1 ]
Epidemiología
Estadísticamente, los hamartomas representan el 1,2% de las neoplasias benignas. Se estima que la prevalencia de los hamartomas pulmonares es de aproximadamente el 0,25% de la población general y representa hasta el 8% de todas las neoplasias pulmonares. La mayoría de los hamartomas pulmonares se diagnostican incidentalmente en pacientes de 40 a 70 años, pero son muy poco frecuentes en la práctica pediátrica.
En general, la mayoría de los hamartomas se diagnostican en hombres, aunque en el riñón son más comunes en mujeres y se identifican en la mediana edad.
Aproximadamente el 5% de los tumores benignos de mama son hamartomas y afectan con mayor frecuencia a mujeres mayores de 35 años.
El 80-90% de las lesiones hamartomatosas del cerebro y más del 50% de los hamartomas del corazón están asociados con esclerosis tuberosa.
Causas hamartomas
Los gamartomas pertenecen a malformaciones congénitas y son formaciones benignas que se forman a partir de tejido mesenquimal proveniente de las láminas germinales. Las causas de su aparición se asocian con la división celular descontrolada de tejidos citológicamente normales (conectivo, músculo liso, grasa o cartílago), característicos de una localización anatómica determinada, y su sobrecrecimiento focal durante la embriogénesis de prácticamente cualquier órgano o estructura anatómica.
La aparición de múltiples hamartomas en el mismo paciente a menudo se denomina hamartomatosis o hamartoma pleiotrópico.
Estos tumores pueden presentarse de forma esporádica o en presencia de ciertas enfermedades hereditarias autosómicas dominantes así como síndromes determinados genéticamente.
En muchos casos, los hamartomas se forman cuando una enfermedad genética rara de naturaleza multisistémica - la esclerosis tuberosa - se manifiesta poco después del nacimiento, o en la enfermedad familiar de Recklinghausen - la neurofibromatosis tipo 1. [ 2 ]
Factores de riesgo
Los principales factores de riesgo para la formación de hamartomas incluyen la presencia en la historia de los pacientes de los llamados síndromes genéticos de poliposis hamartomatosa, entre ellos:
- Síndrome de hamartomas múltiples - síndrome de Cowden, en el que se forman múltiples hamartomas de origen ecto, ento y mesodérmico, se observan poliposis gastrointestinal y manifestaciones mucocutáneas;
- Síndrome de Peutz-Jeghers-Turen (caracterizado por el desarrollo de pólipos hamartomatosos benignos en el tracto gastrointestinal);
- Síndrome de Proteus;
- Síndrome de Weil: poliposis juvenil del colon;
- Síndrome de Bannayan-Riley-Ruvalcaba, que, al igual que el síndrome de Cowden, produce múltiples hamartomas (pólipos hamartomatosos) del intestino;
- Síndrome de Carney-Stratakis y complejo de Carney.
Además, se forman hamartomas en pacientes con síndrome de Watson hereditario y en casos de síndrome de Pallister-Hall congénito o de aparición esporádica con hamartoma hipotalámico y polidactilia.
Patogenesia
El mecanismo de mayor proliferación de tejidos germinales con formación de malformaciones de tipo tumoral en diversos órganos se explica por aberraciones cromosómicas y mutaciones genéticas que pueden ocurrir de forma espontánea o ser hereditarias.
En la esclerosis tuberosa, se han identificado mutaciones en los genes TSC1 o TSC2, supresores tumorales que previenen e inhiben la proliferación excesiva (crecimiento y división celular demasiado rápidos o descontrolados). En la neurofibromatosis tipo 1 y el síndrome de Watson, se han identificado mutaciones germinales del gen supresor tumoral mitocondrial NF1.
En el síndrome de tumor hamartoma, que combina los síndromes de Cowden, Protea, Bannayan-Riley-Ruvalcaba y poliposis juvenil, la patogénesis está asociada con la mutación del gen PTEN, que codifica una enzima involucrada en la regulación de la proliferación y se considera un gen supresor de tumores.
Las mutaciones en el gen STK11, que codifica la estructura y función de una de las enzimas serina transmembrana, lo que reduce su capacidad para restringir la división celular, provocan el síndrome de Peutz-Jeghers-Turen, con el desarrollo de pólipos intestinales y lesiones cutáneas pigmentadas. En el síndrome de Pallister-Hall se ha identificado una mutación en el gen GLI3, un factor de transcripción implicado en la formación de tejido intrauterino.
Por lo tanto, el crecimiento celular descontrolado debido a mutaciones genéticas conduce a la formación de hamartomas.
Síntomas hamartomas
Dependiendo de la localización de los hamartomas se distinguen sus tipos, y cada uno de ellos tiene su propia estructura y sintomatología.
Hamartoma del pulmón
El hamartoma pulmonar puede formarse en cualquier lóbulo y en las partes periféricas de los pulmones y está compuesto por tejidos normales presentes en los pulmones: adiposo, epitelial, fibroso y cartilaginoso. En el 80 % de los casos, predomina el componente condroide (células cartilaginosas hialinas), con inclusión de adipocitos (células del tejido adiposo) y células epiteliales de las vías respiratorias. [ 3 ]
Los nombres anteriores: hamartoma condroide, mesenquimoma, hamartoma condromatoso o hamartocondroma no están recomendados actualmente por la OMS.
El hamartoma quístico mesenquimal del pulmón, por otro lado, es menos común y se asocia con el síndrome de Cowden en la mayoría de los pacientes.
La lesión hamartomatosa del pulmón puede no manifestarse, pero puede causar síntomas en forma de tos crónica (a menudo con hemoptisis), sibilancias al respirar y dificultad para respirar. [ 4 ]
Un hamartoma del corazón
Los tumores cardíacos primarios benignos en adultos incluyen el hamartoma del miocito maduro y, en bebés y niños con esclerosis tuberosa, el rabdomioma, es decir, el hamartoma miocárdico de los ventrículos o del tabique interventricular. [ 5 ]
El hamartoma de cardiomiocitos maduros se desarrolla en la pared ventricular (y rara vez en las aurículas) y puede presentarse como lesiones múltiples, masas densas estrechamente asociadas al miocardio subyacente. El tumor puede causar síntomas de insuficiencia cardíaca: dolor torácico, palpitaciones y arritmias, soplos cardíacos, edema, disnea y cianosis.
Los rabdomiomas cardíacos, la mayoría de los cuales se diagnostican durante el primer año de vida, están compuestos de tejido muscular cardíaco formado por mioblastos embrionarios y tienen la apariencia de masas focales sólidas sin cápsula.
Por lo general, estos hamartomas se presentan asintomáticos y remiten espontáneamente antes de los 4 años de edad.
Algunos expertos también consideran que las lesiones hamartomatosas están asociadas con el mixoma del complejo de Carney del corazón. [ 6 ]
Gamartoma del tracto gastrointestinal
El hamartoma gástrico es una masa mesenquimal en forma de pólipo hiperplásico epitelial del estómago, pólipo de Peutz-Jeghers y un hamartoma mioepitelial poco común, con haces de músculo liso hipertrofiados. Otros nombres para este hamartoma incluyen hamartoma mioglandular, hamartoma adenomiomatoso y adenomioma gástrico. Las manifestaciones clínicas típicas incluyen dispepsia, dolor epigástrico y hemorragia digestiva alta. [ 7 ], [ 8 ]
Más información en el material – Poliposis gástrica
Un hamartoma intestinal es un pólipo hamartomatoso o hiperplásico del intestino grueso, diagnosticado como adenoma adenomatoso o tubular. Cuando el hamartoma se localiza en la glándula de Brunner del duodeno, los síntomas se manifiestan con dolor en la región epigástrica; náuseas, vómitos y flatulencia (indicativos de obstrucción intestinal); y, si es de tamaño considerable, hemorragia gastrointestinal. En los casos de hamartoma mioepitelial del íleon, los pacientes se quejan de dolor abdominal, presentan pérdida de peso y desarrollan anemia crónica. [ 9 ], [ 10 ]
Lea también: Pólipos rectales
El hamartoma retrorectal es un hamartoma quístico o quiste multicameral del espacio retrorectal (el tejido conectivo laxo entre el recto y su propia fascia) que se presenta con mayor frecuencia en mujeres de mediana edad. Tiene la apariencia de un quiste que sobresale de la pared posterior del recto, revestida de epitelio y con fibras musculares lisas dispuestas de forma caótica. Este hamartoma se presenta con dolor abdominal bajo y estreñimiento recurrente. [ 11 ], [ 12 ]
Hamartomas del hígado y el bazo
El hamartoma biliar múltiple del hígado es un hamartoma de los conductos biliares intrahepáticos interdólicos asociado con malformaciones de su desarrollo durante el período embrionario. Este hamartoma (único o múltiple) consiste en grupos de conductos biliares dilatados de forma irregular y estroma fibrocolágeno. [ 13 ]
Los hamartomas biliares son asintomáticos y generalmente se descubren de manera incidental (durante un examen radiológico o una laparotomía). [ 14 ]
Una neoplasia primaria benigna, rara y a menudo detectada incidentalmente, es el hamartoma del bazo, que consiste en elementos de la pulpa roja del bazo, en forma de una masa homogénea bien definida de consistencia firme. Esta malformación puede ser única o múltiple; al comprimir el parénquima esplénico, puede presentarse molestia y dolor en la región subcostal izquierda. [ 15 ], [ 16 ]
Hamartomas renales
El hamartoma renal más común se diagnostica como angiomiolipoma renal, ya que este tumor benigno consiste en tejido adiposo maduro con fibras musculares lisas y vasos sanguíneos incrustados. Se forma en la esclerosis tuberosa en el 40-80% de los casos. El aumento del tamaño del hamartoma (más de 4-5 cm) provoca dolor y la aparición de sangre en la orina. [ 17 ], [ 18 ]
Hamartoma de la mama
Las definiciones diagnósticas de hamartoma mamario aceptadas por la OMS incluyen términos como adenolipoma, condrolipoma y hamartoma mioide. Aunque los mamólogos suelen denominarlo fibroadenolipoma, se debe a que la formación tumoral contiene células de tejido fibroso, glandular y adiposo envueltas en una fina cápsula de tejido conectivo con contornos definidos. Pueden observarse calcificaciones focales en la visualización. En este caso, no hay manifestaciones clínicas. [ 19 ], [ 20 ]
Lea también: Tumores de mama
Hamartomas del cerebro
Un tercio de los pacientes con esclerosis tuberosa presentan un hamartoma cerebral en forma de excrecencias corticales intracraneales o tubérculos en varios lóbulos (en el límite entre la sustancia gris y la blanca) o nódulos subependimarios a lo largo de las paredes de los ventrículos cerebrales. También puede formarse un hamartoma astrocítico, un astrocitoma subependimario de células gigantes con disrupción cortical, neuronas dismórficas y grandes células gliales del parénquima cerebral (astrocitos). Los síntomas de los hamartomas cerebrales incluyen convulsiones y retraso mental en niños. [ 21 ], [ 22 ]
Una malformación poco común que ocurre durante la embriogénesis y está presente al nacer es el hamartoma hipotalámico, que consiste en una masa de neuronas heterotópicas y células gliales. A medida que el cerebro del niño crece, el tumor crece, pero no se extiende a otras regiones cerebrales. [ 23 ], [ 24 ]
Si se forman tejidos hipertrofiados en la parte anterior del hipotálamo (tuber cinereum), donde se une a él la glándula pituitaria, la malformación se manifiesta con síntomas de desarrollo sexual prematuro central (antes de los 8-9 años de edad): aparición de erupciones de acné, desarrollo temprano de las glándulas mamarias y menarquia precoz en las niñas; vello púbico precoz y mutación de la voz en los niños.
Cuando los hamartomas se forman en la parte posterior del hipotálamo, pueden presentarse anormalidades en la actividad eléctrica del cerebro, que en la primera infancia se manifiesta por convulsiones, y en una etapa posterior (entre los 4 a 7 años) por epilepsia con convulsiones epilépticas focales con risa repentina o con llanto involuntario, convulsiones atónicas y tónico-clónicas, así como convulsiones de agresión, problemas de memoria y cognitivos.
Un hamartoma pituitario es un adenoma pituitario benigno que aparece esporádicamente.
Los adultos de mediana edad con síndrome de Cowden pueden presentar una masa tumoral poco común, un hamartoma cerebeloso, diagnosticado como gangliocitoma cerebeloso displásico o enfermedad de Lhermitte-Duclos. Los síntomas pueden estar ausentes o manifestarse como cefalea, mareos, alteración de la coordinación de movimientos y parálisis de nervios craneales individuales.
Hamartoma del ganglio linfático
Cuando las células del músculo liso y del tejido adiposo, así como los vasos sanguíneos y el estroma colágeno de los ganglios linfáticos inguinales, retroperitoneales, submandibulares y cervicales crecen demasiado, se forma un hamartoma angiomiomatoso de un ganglio linfático o un hamartoma angiomiomatoso nodular, con reemplazo parcial o completo de su parénquima. [ 25 ], [ 26 ]
Un hamartoma de la piel
En presencia de esclerosis tuberosa o neurofibromatosis, se observan diversos hamartomas de la piel, más a menudo en forma de manchas hipopigmentadas; manchas de café y leche; angiofibroma (en las mejillas, el mentón, los pliegues nasolabiales); manchas de piel de diversas localizaciones (que son nevos de tejido conectivo); placas fibrosas en la frente, el cuero cabelludo o el cuello.
Una manifestación dermatológica rara de la esclerosis tuberosa (especialmente en hombres) es el hamartoma foliculocístico y de colágeno, que se caracteriza por un depósito abundante de colágeno en la dermis, fibrosis perifolicular concéntrica y quistes subcutáneos en forma de embudo llenos de queratina que se observan en el examen histopatológico. [ 27 ]
A los hamartomas constituidos por melanocitos (células que producen el pigmento melanina), la mayoría de los expertos también denominan diversas neoplasias melanocíticas, en particular los nevos melanocíticos congénitos, que representan una anomalía de la embriogénesis.
En términos de etiología, los hamartomas compuestos por tejido vascular también son hemangiomas de la piel.
Los pacientes con síndrome de Peutz-Jeghers-Thuren presentan hamartoma en forma de pigmentación irregular de la piel y las membranas mucosas: lentiginosis periorificial.
Los casos de hamartoma ectodérmico-mesodérmico papular lineal (Hamartoma moniliformis) muestran una erupción papular lineal de color carne en la cabeza, el cuello y la parte superior del pecho.
Y un hamartoma sebocítico es un hamartoma de las glándulas sebáceas, lea más en la publicación - nevo sebáceo.
Hamartoma del ojo
Las lesiones hamartomatosas pigmentadas del iris en la neurofibromatosis tipo 1 y el síndrome de Watson, que se presentan en forma de cúmulos nodulares de melanocitos dendríticos, se definen como hamartomas del iris o nódulos de Lisch. Son pápulas transparentes (que generalmente no afectan la visión), redondeadas y abovedadas, de color amarillo-marrón, que sobresalen de la superficie del iris.
Y los pacientes con angiofibroma juvenil de la nasofaringe y poliposis adenomatosa familiar a menudo desarrollan un hamartoma combinado de la retina y el epitelio pigmentario de la retina, en forma de una mancha negra en la parte central (macular) de la retina. [ 28 ]
Un hamartoma de la nariz
El hamartoma nasal se define por los especialistas como hamartoma condromesenquimal nasal o condroma nasal, debido a la proliferación benigna del epitelio respiratorio, las glándulas submucosas y el mesénquima condroóseo. Sus manifestaciones clínicas dependen del tamaño y la localización de la lesión e incluyen: congestión nasal, dificultad para respirar por la nariz y para la lactancia materna en lactantes, secreción nasal acuosa y clara, y sangrado nasal. Un hamartoma puede crecer con el niño y extenderse a las órbitas, lo que provoca desplazamiento del globo ocular hacia adelante o hacia atrás, estrabismo o alteraciones oculomotoras. [ 29 ]
Un hamartoma en un niño
Todas las lesiones hamartomatosas mencionadas anteriormente de diversos órganos y estructuras anatómicas están presentes en niños con síndromes correspondientes.
Los recién nacidos presentan hamartomas mesenquimales de la pared torácica o hamartomas cartilaginosos de la costilla, que son masas sólidas inmóviles resultantes del crecimiento excesivo focal de elementos esqueléticos normales con elementos cartilaginosos, vasculares y mesenquimales. Este hamartoma puede causar insuficiencia respiratoria y el desarrollo del síndrome de dificultad respiratoria. El hamartoma mesenquimal del hígado es el segundo tumor hepático benigno más frecuente en niños. Esta formación tumoral (más a menudo localizada en el lóbulo derecho del órgano) está compuesta por células del estroma mesenquimal, hepatocitos y células epiteliales del revestimiento del conducto biliar. El cuadro clínico incluye una masa palpable en la cavidad abdominal, anorexia y pérdida de peso, y en caso de un tamaño significativo (hasta 10 cm o más) el tumor cubre los conductos biliares extrahepáticos y la vena cava inferior, lo que provoca ictericia y edema de las extremidades inferiores.
Un hamartoma es un nefroma mesoblástico congénito (que se presenta en 1 de cada 200.000 lactantes) que puede causar distensión abdominal en el recién nacido, con una masa palpable de consistencia densa en el cuadrante superior derecho del abdomen. Los lactantes también pueden presentar respiración rápida y superficial.
Las anomalías congénitas raras incluyen el hamartoma fibroso de la infancia, que ocurre en niños en los primeros dos años de vida y se presenta como una masa nodular indolora en los tejidos subcutáneos de la axila, el cuello, el hombro y el antebrazo, la espalda y el pecho, el muslo, el pie y los genitales externos.
El hamartoma angiomatoso ecrino en niños puede estar presente al nacer o manifestarse en la primera infancia. Este tumor benigno de naturaleza hamartomatosa suele presentar nódulos o placas azuladas o parduscas que resultan de la proliferación del tejido de las glándulas sudoríparas ecrinas y de los capilares en las capas media y profunda de la dermis. Este hamartoma puede causar hiperhidrosis localizada y aumento del crecimiento del vello.
Complicaciones y consecuencias
Se acepta generalmente que los hamartomas rara vez recurren o se transforman en tumores malignos. Suelen presentar pocos o ningún síntoma, y en ocasiones incluso desaparecen con el tiempo. Sin embargo, en casos más graves, y dependiendo del lugar de formación, estas malformaciones pueden tener complicaciones y consecuencias graves.
En primer lugar, un hamartoma puede crecer hasta tal tamaño que comienza a presionar los tejidos y órganos circundantes, alterando sus funciones.
El hamartoma cardíaco en niños puede provocar anomalías persistentes del ritmo cardíaco, defectos valvulares y deterioro del flujo sanguíneo intracardíaco con posterior insuficiencia cardíaca congestiva.
Las complicaciones de los pólipos hamartomatosos del tracto gastrointestinal son hemorragia gastrointestinal, obstrucción e invaginación intestinal (con posible desenlace fatal). Un hamartoma renal grande puede provocar la rotura del riñón.
Un hamartoma en el cerebro puede causar el síndrome de hidrocefalia obstructiva.
En los hamartomas hipotalámicos e hipofisarios, la producción de hormona somatotrópica (hormona del crecimiento) puede verse alterada, lo que provoca el desarrollo de enanismo hipofisario (hipopituitarismo) en niños. Los hamartomas hipotalámicos en niños también pueden provocar epilepsia farmacorresistente.
Las complicaciones del hamartoma del epitelio pigmentario de la retina están plagadas de disfunción retiniana y/o del nervio óptico, edema macular, neovascularización de la coroides y desprendimiento de retina.
Diagnostico hamartomas
Una parte importante del diagnóstico de hamartomas y síndromes relacionados es la recopilación de anamnesis, incluidos los antecedentes familiares.
Las pruebas de laboratorio incluyen análisis de sangre: clínica general; electrolitos séricos; perfil linfocitario; niveles de calcio, potasio, fosfato y urea; y pruebas de función hepática. Si es posible, se realiza una biopsia por punción-aspiración con aguja fina de la masa, ya que el examen histológico es crucial para el diagnóstico y la elección del tratamiento.
El diagnóstico instrumental permite visualizar formaciones tumorales hamartomatosas e identificar su localización exacta, para lo cual se utilizan rayos X, angiografía, electroencefalografía (EEG), ultrasonido (sonografía), TC (tomografía computarizada), PET (tomografía por emisión de positrones) y RMN (resonancia magnética).
Diagnóstico diferencial
Ante cualquier masa anormal, el diagnóstico diferencial es fundamental. Así, se diferencian el tuberculoma y el hamartoma; el hamartoma pulmonar, el cáncer de pulmón primario, el carcinoide broncogénico y la enfermedad metastásica. El hamartoma cerebral debe distinguirse del craneofaringioma y el glioma hipotálamo-quiasmático. El diagnóstico diferencial del hamartoma como nefroma mesoblástico congénito incluye el tumor de Wilms (nefroblastoma maligno), el sarcoma de células claras del riñón y el tumor renal osificante en lactantes.
¿A quién contactar?
Tratamiento hamartomas
Si el hamartoma es asintomático y se descubre accidentalmente, no se requiere tratamiento, pero es necesario monitorear su comportamiento y el estado del paciente. En otros casos, la terapia se centra en reducir la intensidad de los síntomas y prevenir complicaciones. Por ejemplo, en el hamartoma hipotalámico con síntomas de pubertad precoz, se recetan medicamentos que inhiben la liberación de ciertas hormonas. Los medicamentos cardíacos se utilizan para tratar los síntomas de insuficiencia cardíaca en pacientes con hamartomas cardíacos.
La extirpación quirúrgica de los hamartomas está indicada para confirmar el diagnóstico y en casos de síntomas intensos médicamente incorregibles.
Por ejemplo, los hamartomas pulmonares pueden resecarse mediante resección en cuña y, en casos graves, mediante la extirpación de un lóbulo pulmonar (lobectomía). Un hamartoma mamario también puede extirparse y, si es grande, puede requerirse una mastectomía parcial o completa.
La termoablación estereotáctica por radiofrecuencia o la ablación láser pueden utilizarse para extirpar pólipos hamartomatosos. También se utiliza la radiocirugía con rayos gamma altamente focalizados (bisturí de rayos gamma para hamartomas hipotalámicos o astrocíticos).
Prevención
El único método para prevenir el desarrollo de hamartomas puede considerarse el análisis genético de los futuros padres del niño.
Pronóstico
El pronóstico global de esta anomalía congénita depende de la localización y el tamaño de la neoplasia, así como de las comorbilidades y la salud general del paciente.

