Médico experto del artículo.
Nuevos artículos
Nefrocalcinosis en adultos y niños
Último revisado: 12.07.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
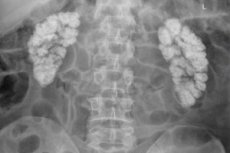
La nefropatía hipercalcémica, nefrocalcinosis, calcificación o calcificación de los riñones es un depósito generalizado de calcio en los tejidos renales en forma de sus sales insolubles (oxalato y fosfato).
Epidemiología
La nefrocalcinosis detectable mediante microscopía es un hallazgo incidental pero bastante común entre los patólogos, y las estadísticas clínicas para la detección de nefrocalcinosis a lo largo de la vida son del 0,1 al 6 %. [ 1 ] Se ha informado de nefrocalcinosis en hasta el 22 % de los casos de hiperparatiroidismo primario. [ 2 ]
Según algunos datos, la prevalencia de nefrocalcinosis en los prematuros alcanza el 15-16%.
En adultos, el 95-98% de los casos son nefrocalcinosis medular y el 2-5% son corticales.
Causas nefrocalcinosis
La principal causa de la nefrocalcinosis, presente en diversas patologías y uno de sus signos visibles, es un trastorno sistémico del metabolismo del calcio y del equilibrio fósforo-calcio, que conduce al depósito de calcificaciones tisulares. En la mayoría de los casos, cuando estos complejos procesos se alteran por diversos factores, se observa calcificación bilateral, es decir, nefrocalcinosis de ambos riñones. [ 3 ]
Entonces, la deposición de calcio en el tejido renal puede ser causada por:
- hipercalcemia: un nivel elevado de cationes de calcio divalentes en la sangre, que es posible incluso con un consumo excesivo; [ 4 ]
- hiperparatiroidismo primario, en el que el exceso de producción de hormona paratiroidea (una hormona de las glándulas paratiroides) conduce a la resorción ósea; [ 5 ]
- acidosis tubular renal tipo I, que se produce debido a la incapacidad de los riñones para mantener niveles normales de pH fisiológico en la sangre y la orina;
- necrosis de la corteza renal (necrosis cortical), que puede desarrollarse en caso de infecciones graves, pancreatitis, partos complicados, quemaduras, etc.;
- la presencia de una anomalía congénita: riñón esponjoso medular; [ 6 ]
- MEN I – síndrome neoplásico endocrino múltiple tipo I;
- hipomagnesemia idiopática, así como pérdida de magnesio debido a diabetes o niveles elevados de hormona tiroidea (tirotoxicosis);
- destrucción (reabsorción, osteólisis) de tejido óseo en osteoporosis, tumores primarios o metástasis;
- insuficiencia funcional de la corteza suprarrenal - hipoaldosteronismo; [ 7 ]
Lea también:
- Calcinosis: ¿qué es?
- Daño renal en enfermedades metabólicas
- Causas del aumento de calcio en la sangre
La nefrocalcinosis en niños puede ser:
- en caso de nacimiento prematuro de un niño (con una edad gestacional inferior a 34 semanas);
- en la hipercalcemia en recién nacidos;
- en el hiperparatiroidismo neonatal grave;
- debido a disfunciones tubulares congénitas, principalmente acidosis tubular proximal y síndrome de Bartter; [ 8 ]
- una consecuencia del síndrome hemolítico urémico;
- en el síndrome de Williams o el síndrome de Albright;
- debido al desequilibrio de vitamina D y fosfatos durante la alimentación artificial del lactante; [ 9 ], [ 10 ]
- en casos de hipofosfatasia perinatal, infantil o juvenil (trastorno del metabolismo del fósforo ligado al cromosoma X) y raquitismo hipofosfatémico autosómico dominante;
- debido a la cistinosis (incapacidad de descomponer el aminoácido L-cisteína) con síndrome de Fanconi;
- en presencia de oxalosis hereditaria (hiperoxaluria primaria);
- si existe una intolerancia hereditaria (malabsorción) a la fructosa. [ 11 ]
Lea más en la publicación – Nefropatía hereditaria y metabólica en niños.
Factores de riesgo
Los expertos consideran los siguientes factores de riesgo para la nefrocalcinosis:
- - antecedentes de glomerulonefritis crónica de cualquier etiología, pielonefritis crónica, enfermedad renal poliquística;
- disminución de la densidad ósea – osteoporosis, que puede ser consecuencia de la inmovilización en pacientes con reposo prolongado en cama, cambios degenerativos en ancianos, disminución de los niveles de hormonas sexuales en las mujeres durante la menopausia, exceso de vitamina A en el cuerpo, tratamiento prolongado con corticosteroides sistémicos o toma de medicamentos para la acidez estomacal a base de compuestos de aluminio;
- sarcoidosis;
- neoplasias malignas, mieloma de células plasmáticas o múltiple, leucemia linfoblástica, etc.;
- síndrome de Alport hereditario;
- hipervitaminosis de vitamina D;
- uso prolongado de suplementos de calcio, diuréticos tiazídicos, laxantes. [ 12 ]
Patogenesia
El calcio se encuentra en el tejido óseo, y el Ca extraesquelético representa solo el 1% de este macroelemento en el organismo. Los niveles de calcio están controlados por mecanismos reguladores del tracto gastrointestinal, los riñones y las células osteogénicas (osteoclastos).
Durante el día, los glomérulos de los riñones filtran 250 mmol de iones Ca y aproximadamente el 2% del calcio filtrado se excreta en la orina.
En la nefropatía hipercalcémica, la patogenia de los depósitos de calcificación en los tejidos renales radica en la alteración de los mecanismos de regulación bioquímica de los niveles de calcio y fósforo, así como en trastornos del metabolismo del tejido óseo causados por la hormona paratiroidea (PTH), la vitamina D, la hormona estimulante del tiroides calcitonina (que afecta la síntesis de PTH) y la hormona peptídica FGF23, un factor de crecimiento de fibroblastos 23 producido por las células del tejido óseo.
Así, la excreción de calcio se ralentiza con el aumento de la síntesis de PTH y, debido a la falta de calcitonina, aumenta la resorción ósea.
Además, en el plasma sanguíneo y los líquidos extracelulares, el nivel de calcio ionizado aumenta si el contenido de iones de fósforo es insuficiente, debido a una mayor excreción del organismo. Esta excreción puede ser excesiva debido a una función deficiente de los túbulos renales o a una mayor producción de la hormona FGF23.
Además, la hiperactividad de la enzima intracelular 1-α-hidroxilasa, que asegura la transformación de la vitamina D en calcitriol (1,25-dihidroxivitamina D3), desempeña un papel importante en el aumento de la concentración plasmática de calcio, con la consiguiente cristalización y deposición de sus sales en los riñones. En combinación con un alto nivel de hormona paratiroidea, el calcitriol estimula la reabsorción de Ca en el intestino. [ 13 ]
Síntomas nefrocalcinosis
Según los nefrólogos, el proceso de calcificación renal en sí ocurre de forma asintomática y los primeros signos de nefrocalcinosis están ausentes, excepto en los casos en que comienzan a manifestarse las consecuencias de los factores causales que provocan el deterioro de la filtración glomerular de los riñones y una disminución de su velocidad.
Los síntomas varían según la etiología y pueden incluir: hipertensión; aumento de la producción de orina ( poliuria y micción frecuente); polidipsia (sed insaciable).
En los casos de nefrocalcinosis medular, pueden formarse depósitos focales de calcio en los cálices renales, dando lugar a cálculos urinarios, que a su vez provocan infecciones recurrentes del tracto urinario; dolor abdominal y lumbar (incluso hasta el punto de cólico renal); náuseas y vómitos; y aparición de sangre en la orina (hematuria).
En los niños durante el primer año de vida, la nefrocalcinosis, además de los trastornos urinarios y una tendencia a la inflamación infecciosa de las vías urinarias, inhibe el desarrollo físico y psicomotor.
Consecuencias y complicaciones
Entre las consecuencias de la nefrocalcinosis, es necesario destacar el desarrollo de distrofia calcárea focal de los riñones, que conduce a insuficiencia renal aguda y crónica con posible intoxicación del organismo (uremia) con compuestos químicos contenidos en la sangre (urea y creatinina).
Es posible una complicación en forma de uropatía obstructiva, que da lugar a edema renal e hidronefrosis.
La calcificación de los ápices de las pirámides renales (papilas) conduce a una nefritis tubulointersticial crónica.
La nefrocalcinosis medular, especialmente en pacientes con hiperparatiroidismo, a menudo se complica con urolitiasis, que comienza con el depósito de cristales microscópicos de oxalato de calcio en los cálices renales. [ 14 ]
Formas
La precipitación y acumulación de calcio en la nefrocalcinosis puede ser de tres tipos:
- La nefrocalcinosis molecular (o química) es un aumento del calcio intracelular en los riñones sin formación de cristales y no se puede visualizar;
- nefrocalcinosis microscópica, en la que se pueden ver cristales de sal de calcio usando microscopía óptica, pero no se visualizan en la radiografía de los riñones;
- La nefrocalcinosis macroscópica es visible en radiografías y ecografías.
Los depósitos pueden acumularse en el intersticio medular interno, en las membranas basales y en los pliegues de las asas de Henle, en la corteza e incluso en los lúmenes tubulares. Según su localización, la nefrocalcinosis se divide en medular y cortical.
La nefrocalcinosis medular se caracteriza por el depósito intersticial (intercelular) de oxalato de calcio y fosfato en la médula renal, alrededor de las pirámides renales.
Si los tejidos de la capa cortical del parénquima renal sufren calcificación (en forma de una o dos franjas de sales de Ca depositadas a lo largo de la zona de tejido cortical dañado o muchos depósitos pequeños dispersos en la corteza renal), entonces se determina nefrocalcinosis cortical.
Diagnostico nefrocalcinosis
El diagnóstico de nefrocalcinosis requiere un examen completo de los riñones. La patología suele diagnosticarse mediante métodos de visualización, ya que solo el diagnóstico instrumental permite detectar depósitos de Ca mediante: ecografía renal y uréteres; [ 15 ] ecografía Doppler renal, tomografía computarizada o resonancia magnética.
Si los resultados de los métodos radiológicos para diagnosticar los riñones no son suficientemente convincentes, puede ser necesaria una biopsia renal para confirmar la nefrocalcinosis.
Las pruebas de laboratorio necesarias incluyen análisis de orina: general, prueba de Zimnitsky, calcio total en orina, así como la excreción de fosfato, oxalato, citrato y creatinina. Se realizan análisis de calcio total e ionizado en sangre, así como del contenido de fosfatasa alcalina, hormona paratiroidea y calcitonina en el plasma sanguíneo.
Dada la etiología multifactorial de la calcificación renal, la gama de pruebas diagnósticas puede ser mucho más amplia. Por ejemplo, para detectar la osteoporosis, se realizan tomografías computarizadas del tejido óseo esponjoso, absorciometría de rayos X y densitometría ultrasónica; se requieren más pruebas para determinar el síndrome de NEM tipo I, etc. [ 16 ]
Diagnóstico diferencial
El diagnóstico diferencial es obligatorio: con necrosis papilar del riñón, tuberculosis renal, Pneumocystis o infección extrapulmonar micobacteriana en pacientes con SIDA, etc.
La nefrocalcinosis no debe confundirse con la nefrolitiasis, es decir, la formación de cálculos renales, aunque en algunos pacientes ambas patologías se presentan simultáneamente.
¿A quién contactar?
Tratamiento nefrocalcinosis
En el caso de la nefrocalcinosis, el tratamiento está dirigido no sólo a la patología etiológicamente relacionada y a la reducción de los síntomas existentes, sino también a reducir el contenido de calcio en la sangre.
El tratamiento de la hipercalcemia requiere aumentar la ingesta de líquidos e hidratación con solución isotónica de cloruro sódico, tomándose también calcimiméticos (Cinacalcet, etc.).
El tratamiento de la nefrocalcinosis macroscópica puede incluir diuréticos tiazídicos y fármacos con citrato (citrato de potasio, etc.) que promueven una mejor solubilidad del calcio en la orina.
Si la nefrocalcinosis se asocia a osteoporosis y aumento de la resorción ósea, se utilizan agentes antirresortivos (inhibidores de la resorción ósea): bifosfonatos y otros medicamentos para el tratamiento y la prevención de la osteoporosis.
Los fármacos quelantes de fosfato (Sevelamer o Renvela) se prescriben para el tratamiento de la hiperfosfatemia. El tratamiento farmacológico para el hipoaldosteronismo se realiza con mineralocorticoides (trimetilacetato, Florinef, etc.).
A los pacientes con hipoparatiroidismo crónico se les puede administrar hormona paratiroidea humana recombinante (teriparatida).
La nefrocalcinosis, que ocurre en la corteza renal durante su necrosis, requiere terapia antibiótica sistémica, restauración del equilibrio hidroelectrolítico mediante administración de líquidos intravenosos y hemodiálisis.
Para limitar la ingesta de ciertos macronutrientes, se prescribe una dieta para la nefrocalcinosis, más detalles:
El tratamiento quirúrgico no implica la eliminación de los depósitos de calcio del tejido renal: solo se pueden eliminar los cálculos formados. La intervención quirúrgica es posible en el hiperparatiroidismo primario, ya que al extirpar la glándula paratiroides se puede detener el efecto negativo de su hormona en los riñones. [ 17 ]
Prevención
Entre las medidas que pueden prevenir el desarrollo de la nefropatía hipercalcémica, los expertos citan beber suficiente agua y reducir el consumo de sal y de alimentos que contengan mucho calcio y oxalatos.
Y, por supuesto, el tratamiento oportuno de las enfermedades que conducen a la nefrocalcinosis.
Pronóstico
La etiología del depósito de calcio en los riñones y la naturaleza de las complicaciones de este proceso determinarán el pronóstico de la nefrocalcinosis en cada caso específico. Causas específicas de nefrocalcinosis, como la enfermedad de Dent, la hiperoxaluria primaria y la nefrocalcinosis hipercalciúrica hipomagnesémica, sin un tratamiento eficaz, pueden progresar a insuficiencia renal crónica [ 18 ], insuficiencia renal terminal. La nefrocalcinosis detectada radiológicamente rara vez es reversible. La patología rara vez progresa, pero los medicamentos aún no pueden reducir el grado de calcificación.

